A conferência da American Heart Association em Chicago atraiu a atenção especialmente com duas actualizações de estudo há muito esperadas. Nesta altura, os resultados mais importantes dos estudos IMPROVE-IT e DAPT serão examinados com mais detalhe. Como devem os dados ser classificados e qual a sua relevância prática?
(ag) É evidente que a redução do colesterol LDL é um pilar principal da prevenção cardiovascular. As provas provêm principalmente de estudos com estatinas. Estes mostraram uma redução na morbilidade e mortalidade (as estatinas de dose elevada reduziram ainda mais a taxa de eventos cardiovasculares não fatais). Até à data, nenhuma outra terapia de redução de lipídios foi capaz de mostrar um benefício clínico como adjunto das estatinas (fibratos, niacina, inibidores de CETP). As directrizes AHA/ACC também enfatizam o uso relativamente agressivo das estatinas. IMPROVE-IT queria agora mostrar que a esperada redução de 20% maior LDL com ezetimibe (em comparação com as estatinas) também se reflecte em resultados clínicos. Não é apenas o maior estudo sobre o tema das drogas que reduzem os lípidos, mas também o mais longo. Os dados-chave: 18.144 pacientes com síndrome coronária aguda (SCA) estudados, recrutados em 1158 centros em 39 países e acompanhados durante uma média de sete anos. A questão era até que ponto os doentes com SCA de alto risco que já têm níveis baixos de colesterol LDL (50-125 mg/dl ou 50-100 mg/dl se já estivessem a tomar uma estatina) beneficiam da adição de um tratamento com estatina nãoestatística ao seu tratamento padrão. Os resultados podem ser considerados positivos.
Vantagem confirmada – Bem de segurança
Os pacientes, que tinham de ter pelo menos 50 anos de idade, foram incluídos no estudo dentro de dez dias após a hospitalização (aproximadamente 5000 devido à STEMI, o resto devido à NSTEMI ou à angina pectoris instável). Todos eles tinham pelo menos uma característica que os caracterizava como pacientes de alto risco para futuros eventos cardiovasculares, por exemplo um ataque cardíaco anterior, diabetes, doença arterial oclusiva periférica ou doença cerebrovascular, doença arterial coronária em múltiplas artérias ou cirurgia de bypass anterior. 9077 recebeu a estatina simvastatina (40 mg), 9067 também tomou ezetimibe (10 mg), um chamado inibidor de reabsorção do colesterol.
Em comparação com o grupo que recebeu apenas simvastatina e placebo, o grupo de estudo que recebeu ezetimibe adicional mostrou um risco cardiovascular 6,4% mais baixo (parâmetro primário composto de morte cardiovascular, enfarte do miocárdio, angina instável com hospitalização, revascularização coronária ou acidente vascular cerebral). A taxa de eventos foi de 34,7 vs. 32,7% nos grupos de controlo e estudo, respectivamente (HR 0,936, CI 0,887-0,988, p=0,016). No que diz respeito a ataque cardíaco e AVC, a probabilidade foi reduzida em 14% cada um (significativamente para o primeiro, mas mal para o segundo). Os doentes de Ezetimibe também estavam significativamente menos em risco de AVC isquémico (redução de risco de 21%, p=0,008). Não houve diferença entre os grupos em termos de mortalidade por todas as causas.
A adição de ezetimibe não levou a um aumento relevante dos efeitos secundários (por exemplo, problemas musculares ou da vesícula biliar, cancro), e a segurança foi consistentemente boa.
Quanto mais fundo, melhor?
A adição de ezetimibe ao tratamento de sinvastatina reduz assim a probabilidade de futuros problemas cardiovasculares, tais como ataque cardíaco ou AVC em doentes com SCA de alto risco. A redução adicional da LDL traz, portanto, um benefício relevante. Embora os resultados sejam bastante moderados em magnitude, tendo em conta o bom perfil de segurança alguns especialistas consideram-nos suficientes para justificar uma tal terapia na prática clínica.
A dupla terapia reduziu o colesterol LDL a uma média de cerca de 54 mg/dl (em comparação com 69 mg/dl no grupo de controlo). É de notar que os pacientes que já estão em baixo e já atingiram o objectivo clinicamente adequado LDL beneficiam de uma redução ainda maior. Na prática clínica diária, dificilmente se pensaria em tratar tais pacientes com um medicamento adicional para a redução de lípidos. Segundo os autores, porém, o princípio “ainda mais baixo é ainda melhor” aplica-se aqui. Isto pode ser visto como uma confirmação dos resultados do estudo TIMI, que mostrou melhores resultados clínicos sob uma estatina particularmente potente que também baixou os níveis de LDL mais do que as estatinas de dose regular. Confirma a hipótese da LDL que a LDL-C mais baixa previne eventos cardiovasculares. Orientações futuras poderiam referir-se a este resultado.
Os críticos observaram que muita coisa tinha mudado desde o início do estudo IMRPOVE-IT e que simvastatin 40 mg já não era amplamente utilizado na prática (uma vez que as directrizes dos EUA recomendam estatinas de dose mais elevada). De acordo com esta opinião, teria sido mais interessante testar a adição de ezetimibe com estatinas mais fortes.
DAPT – O que saiu?
O segundo estudo que se aguardava ansiosamente era o estudo DAPT (Fig. 1). Testou a inibição prolongada de plaquetas duplas em pacientes com doença arterial coronária e um stent (DES) de eluição de fármacos no local. Para ser claro, o tratamento duplo antiplaquetário de 30 meses (aspirina mais clopidogrel ou prasugrel) causou significativamente menos coágulos de sangue nos stents e menos ataques cardíacos do que o tratamento mais curto correspondente (12 meses mais 18 meses de aspirina + placebo). Estes resultados vão além da prática clínica actual: as recomendações dos EUA aconselham apenas doze meses de inibição de plaquetas duplas após a implantação de DES, enquanto as recomendações europeias aconselham mesmo seis a um máximo de doze meses.
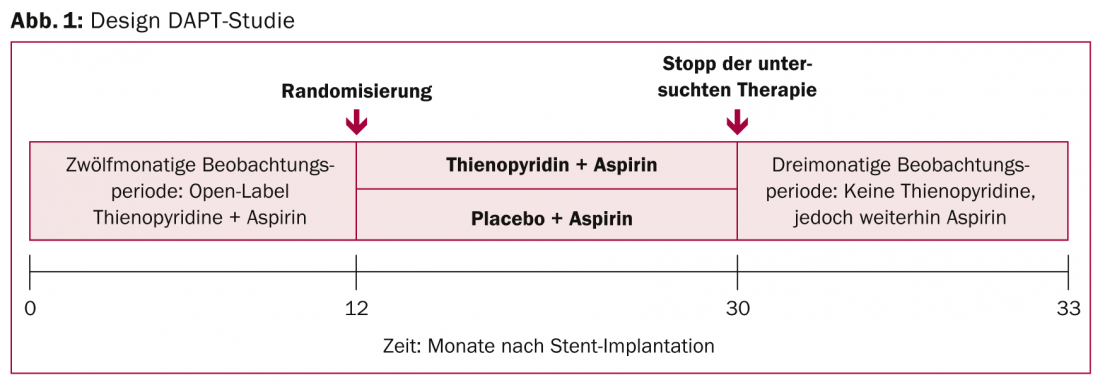
9961 doentes foram aleatorizados e seguidos durante aproximadamente três anos (33 meses). Especificamente, com a terapia prolongada (n=5020), o risco da chamada trombose in-stent foi reduzido em mais de metade após 30 meses: No grupo de estudo, a taxa de trombose do stent, o ponto final primário, foi de 0,4% (vs. 1,4%, HR 0,29, CI 0,17-0,48, p<0,001). O parâmetro co-primário que consiste em eventos adversos cardiovasculares ou cerebrovasculares relevantes também mostrou uma diferença significativa de 29% a favor da variante terapêutica de 30 meses. Um componente importante disto, a taxa de ataque cardíaco, foi de 2,1% (vs. 4,1%, HR 0,47, CI 0,37-0,61, p<0,001) e foi assim também reduzido para metade. O benefício em termos de trombose no stent e enfarte do miocárdio foi em todas as combinações de medicamentos, stents mais recentes e mais antigos e em todos os grupos de risco. O benefício compensou o risco de terapia prolongada, pelo menos na análise primária: Embora tenha havido uma incidência significativamente mais elevada de hemorragias moderadas a graves (parâmetro de segurança primário: 2,5 vs. 1,6%), a taxa de mortalidade foi baixa em ambos os grupos e não mostrou diferenças significativas.
Surpreendente aumento da mortalidade
A administração de 30 meses não reduziu a mortalidade por todas as causas ou as taxas de AVC. Pelo contrário, uma análise secundária que também incluiu dados após a cessação da terapia (após 33 meses) mostrou um aumento de 0,8% na mortalidade por todas as causas para o grupo de estudo (aparentemente devido a trauma e cancro e não a causas cardiovasculares). Esta diferença é significativa e foi completamente inesperada. Juntamente com o aumento das taxas de hemorragia, turvou os resultados de resto bons. Os autores do estudo suspeitam que houve diferenças no recrutamento entre os grupos de estudo. As pessoas com cancro já diagnosticado podem ter sido distribuídas de forma diferente. Tendo em conta o resultado surpreendente, realizaram uma meta-análise [1] de muitos grandes ensaios clínicos que também tinham investigado a inibição das plaquetas duplas (com duração variável da terapia). Não houve diferença na mortalidade por todas as causas ou mortalidade não cardiovascular durante a maior duração do tratamento em comparação com o tratamento apenas com aspirina ou tratamento mais curto. Por conseguinte, estão actualmente a assumir uma única descoberta.
Resultado importante com limitações
Embora anteriormente fosse claro que a terapia antiplaquetária dupla era absolutamente essencial na prevenção para todos estes pacientes – afinal, um coágulo de sangue, seja no stent ou noutros vasos sanguíneos, é um dos riscos mais perigosos após a colocação de DES. No entanto, o facto de os benefícios continuarem para além da duração padrão de um ano nunca foi confirmado num estudo tão grande e tão potente. Por um lado, a inibição de plaquetas duplas durante um período de tempo mais longo pode assim ser considerada em certos pacientes. A selecção de indivíduos elegíveis é fundamental (o estudo excluiu doentes com hemorragias graves antes ou um ano após a terapia com stent/dual antiplaquetária). Curiosamente, parece haver uma espécie de fenómeno de ricochete: após a interrupção da terapia dual antiplaquetária, o risco isquémico aumenta durante cerca de três meses [2], razão pela qual a opção de continuar, mesmo durante toda a vida, a terapia dual antiplaquetária para certos doentes de alto risco foi discutida no congresso.
Por outro lado, o aumento da taxa de hemorragia deve ser tido em conta em qualquer caso. O estudo também testou a sua hipótese, como mencionado, apenas em pacientes em que era claro que toleravam bem a terapia antiplaquetária dupla durante um ano. Além disso, os resultados não podem ser generalizados (apenas certos tipos de stents e medicamentos antiplaquetários foram testados e não comparados uns com os outros).
O estudo foi publicado em paralelo no New England Journal of Medicine [3].
Fonte: American Heart Association (AHA) 2014 Sessões Científicas, 15-19 de Novembro de 2014, Chicago
Literatura:
- Elmariah S, et al: Terapia antiplaquetária dupla de duração prolongada e mortalidade. A Lanceta. Publicado online: 16 de Novembro de 2014.
- Garratt KN, et al: Circulation 2014 Nov 16. pii: CIRCULATIONAHA.114.013570 [Epub ahead of print].
- Mauri L, et al: N Engl J Med 2014; 371: 2155-2166.
CARDIOVASC 2015; 14(1): 36-38