O prolapso rectal é um sintoma de insuficiência do pavimento pélvico. Pode ser reconhecida pela dobra circular, que a distingue do prolapso anal. A rectopexia laparoscópica de malha ventral de acordo com D’Hoore é a forma favorecida de terapia.
A Sra. H. de 82 anos apresenta-se na sua consulta e relata que há já algum tempo, “alguma coisa tem vindo a sair do seu ânus”. Tinha tido vergonha de ir ao médico por causa disso até agora. Até agora, ela própria sempre foi capaz de a empurrar para trás. Agora empurrar para trás tornar-se-ia cada vez mais difícil e a constante hemorragia e mancha de fezes era muito desagradável. Há anos que cuidam da paciente e já receitaram várias vezes a sua medicação para a regulação das fezes. A última colonoscopia foi há mais de dez anos.
Noções básicas
O recto é responsável pela função do reservatório do intestino antes da excreção. O prolapso rectal é definido como um prolapso da parede completa do recto através do ânus, perdendo a sua função. Basicamente, um prolapso rectal externo pode ser distinguido de um prolapso rectal interno (intussuscepção).
A incidência de prolapso rectal é de aproximadamente 2-3 por 100.000 habitantes, com uma prevalência relativamente baixa de 0,5% na população total.
Para além de um prolapso externo doloroso do recto, as descargas de muco e/ou sangue até várias fases da incontinência fecal podem ser inquiridas anamnésticamente, o que muitas vezes se torna perceptível sob a forma de esfregaço de fezes, o que é desagradável para o doente. O prolapso externo recorrente do recto através do canal anal causa geralmente um alongamento crónico excessivo do aparelho do esfíncter com incontinência associada de gravidade variável. No entanto, mais de metade das pessoas afectadas também têm problemas de defecação com o esvaziamento incompleto devido ao recto invaginado causado por um mecanismo de válvula. Além disso, a incontinência urinária e/ou prolapso vaginal pode causar desconforto e assim aumentar o sofrimento das pacientes. As várias queixas provocadas pela tosse, espirros ou prensagem devem ser questionadas na anamnese detalhada, uma vez que estas muitas vezes não são mencionadas por vergonha. Devido aos sintomas stressantes, a qualidade de vida das pessoas afectadas é muitas vezes significativamente limitada a nível físico e psicológico.
A etiologia exacta do complexo de sintomas ainda não foi totalmente compreendida. No entanto, o prolapso rectal não é uma doença por si só, mas sim um sintoma de uma insuficiência do pavimento pélvico que é frequentemente multifactorial. A maioria tem um espaço Douglas profundo, um esfíncter largo, um músculo de levador diastásico solto e uma ligação fascial solta à fáscia pré-acral.
Em teoria, todos os grupos etários podem ser representados na população de doentes afectados: A ocorrência atinge picos na prática a partir dos 50 anos de idade e afecta o sexo feminino com mais de dez vezes (até 90%). A fraqueza geral do pavimento pélvico nas mulheres pode ser favorecida pelo parto.
Diagnósticos
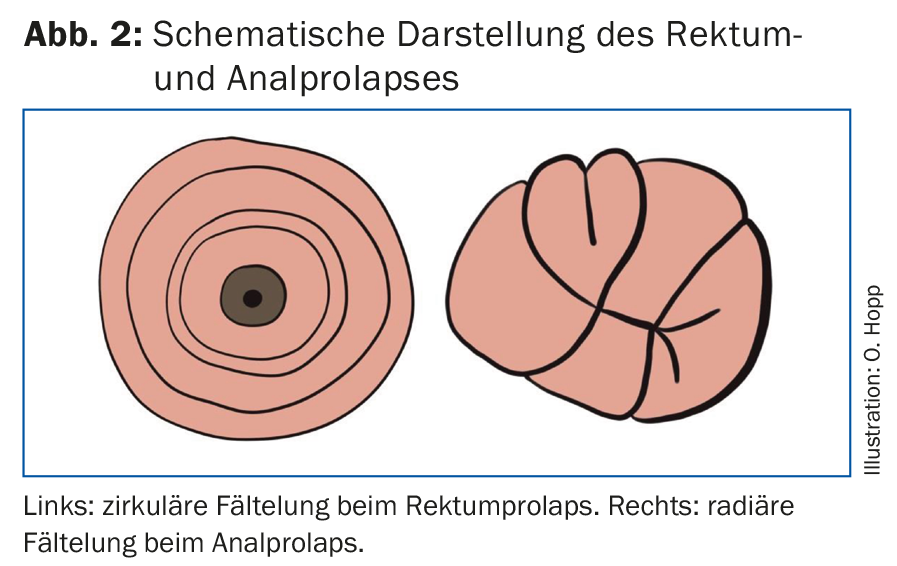
O exame diagnóstico deve ser feito na posição de litotomia ou na posição lateral rigorosa com as pernas desenhadas (Fig. 1). Se o prolapso não ocorrer imediatamente, deve ser pedido aos pacientes que empurrem como se fossem para a casa de banho. O prolapso rectal é reconhecido pela dobra circular e deve ser distinguido do prolapso anal, que é diagnosticado pela dobra radial (Fig. 2) . Ambos diferem na terapia posterior.
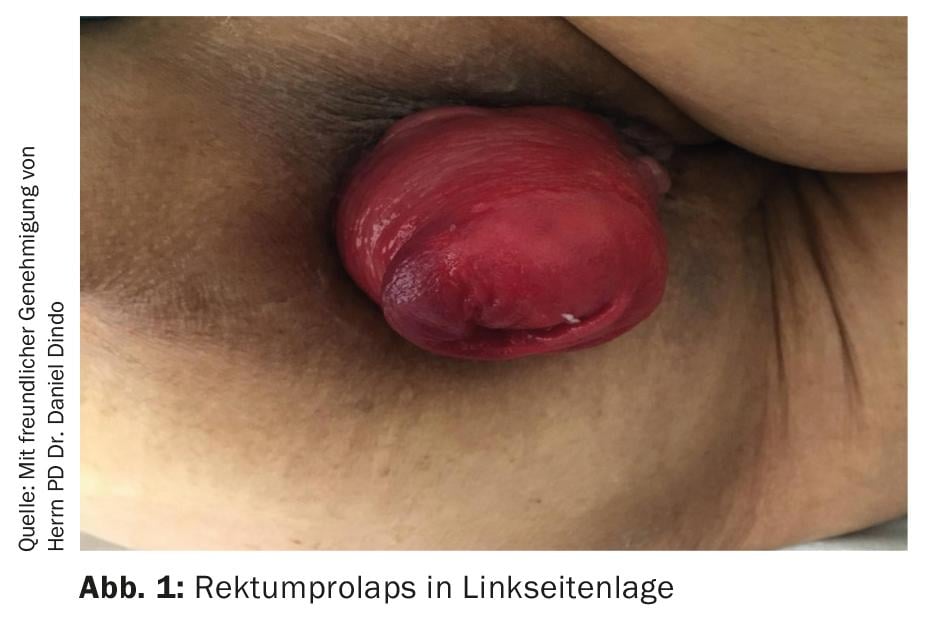
Não é raro ver ulcerações na inspecção; a hemorragia de contacto pode ocorrer facilmente devido à irritação mecânica do prolapso recorrente. O eczema perianal é reconhecível pela irritação e vermelhidão em torno do ânus, é por vezes húmido e pode apresentar marcas de ulceração ou arranhões. A presença de eczema, juntamente com a mancha fecal no linho, indica uma desordem de fina continência. O prolapso deve ser cuidadosamente reduzido e um exame rectal digital (DRU) deve ser realizado. Aqui, a insuficiência de esfíncteres pode muitas vezes ser detectada, ao beliscar e mesmo em repouso. No caso de prolapso interno, o recto desmorona sob pressão durante a DRU. Durante o exame, é também possível compreender se ocorre uma redução espontânea ou se é necessária uma redução manual e se a condição está correspondentemente avançada.
Um exame proctoscópico também deve ser realizado para visualizar a intussuscepção e avaliar a mucosa. A colonoscopia deve ser realizada como parte de um diagnóstico posterior antes da cirurgia rectal para excluir patologias concomitantes. Recomenda-se como medida preventiva geral a partir dos 50 anos de idade de qualquer forma. Neste caso, deve ser considerado que a laxação, especialmente para pacientes idosos, pode tornar-se uma tortura devido ao prolapso recorrente do recto. Por este motivo, estes devem ser preparados em condições de internamento ou pelo menos deve ser garantido o apoio ambulatório. Além disso, a desfaecografia por RM pode ser utilizada como o método de exame mais sensível para documentar a patofisiologia anorrectal e a sua disfunção.
Terapia
Existem inúmeras opções cirúrgicas diferentes para o tratamento do prolapso rectal. Uma vez que se trata de uma doença benigna, a idade do doente e as doenças concomitantes, bem como o grau de sofrimento, devem ser tidas em conta, para além da extensão do prolapso. Se o prolapso for detectável como parte de uma doença combinada do pavimento pélvico, é aconselhável uma discussão interdisciplinar entre ginecologistas, urologistas e proctologistas a fim de desenvolver um conceito terapêutico à medida. A terapia conservadora só é possível, se de todo, para pequenos prolapsos em doentes polimorbidos, através de uma boa regulação das fezes.
Basicamente, deve ser feita uma distinção entre métodos cirúrgicos transanais e transabdominais (hoje em dia geralmente laparoscópicos) (tab. 1).
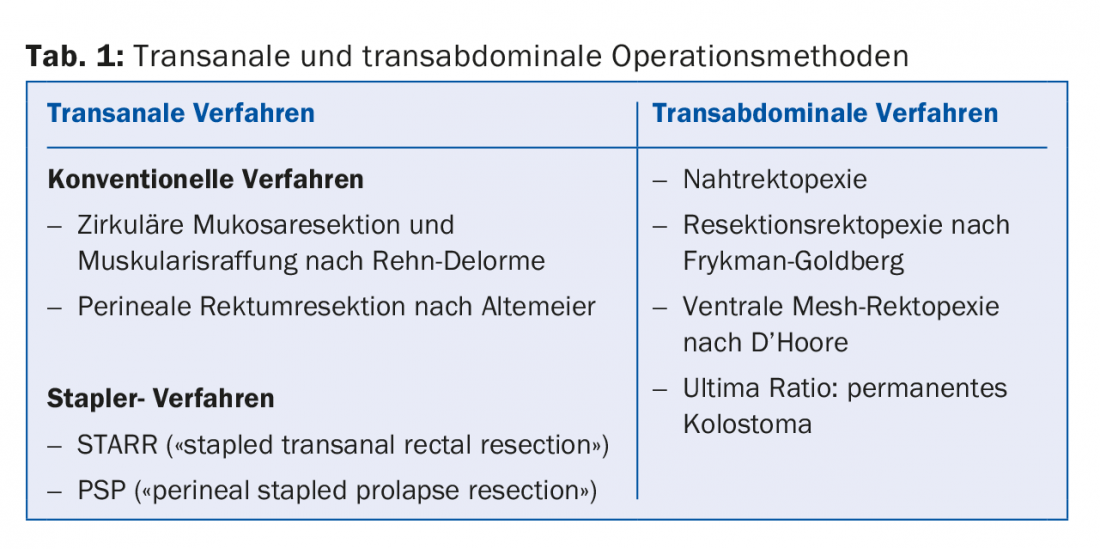
As operações transanais podem ser realizadas sob anestesia regional e são, portanto, também adequadas para doentes polimorbidos. Na operação Rehn-Delorme, o excesso de mucosa é ressecado e a camada muscular subjacente é apertada com suturas como um acordeão. Para prolapsos maiores, a operação Altemeier é a melhor opção. Realiza-se uma ressecção completa da parede com anastomose coloanal de ponta a ponta. As operações com agrafadores (STARR, PSP) caracterizam-se por um tempo de operação mais curto com menos perda de sangue, mas estão associadas a custos significativamente mais elevados devido aos dispositivos especiais de agrafagem. Taxas de recorrência de 4-60% são relatadas na literatura para todos os procedimentos transanais.
Os procedimentos anestésicos modernos reduziram consideravelmente o risco cirúrgico para procedimentos laparoscópicos mas também para pacientes polimorbidos. A principal vantagem da cirurgia transabdominal é a possibilidade de tratar a patologia do pavimento pélvico que está presente ao mesmo tempo. Entre os vários procedimentos cirúrgicos transabdominais, a rectossacropexia laparoscópica de malha ventral, de acordo com D’Hoore, parece prevalecer. O recto é mobilizado ou esticado anteriormente, poupando os nervos autónomos dorso-laterais, e depois é fixada uma malha sintética ou biológica entre o recto distal e o promontório. Esta operação pode ser realizada de forma convencional-laparoscópica ou assistida por robô. No caso de constipação concomitante ou patologia do cólon sigmóide (diverticulose sigmóide pronunciada, diverticulite recorrente), também deve ser considerada uma ressecção sigmóide (ressecção-rectopexia com/sem malha); deve ter-se em conta que a anastomose aumenta o perfil de risco para a intervenção em conformidade pela complicação anastomótica (insuficiência, hemorragia, estenose). A cirurgia transabdominal restaura a anatomia da junção anorectal, ou dos compartimentos pélvico posterior e médio. Um enterocele e uma rectocele podem ser corrigidos ao mesmo tempo. Em contraste com as operações transrectais, a ampola rectal permanece com a sua função de reservatório. Na maioria dos casos, tudo isto conduz a uma melhoria significativa da incontinência e dos distúrbios de defecação e, por conseguinte, a uma melhoria da qualidade de vida. Contudo, no caso de fraqueza do esfíncter pré-operatório, a reparação do prolapso pode levar a uma incontinência fecal problemática. Então, em princípio, a possibilidade de uma colostomia permanente também deve ser considerada como um último recurso para os pacientes mais velhos. Vários estudos mostram que a rectopexia ventral laparoscópica pode ser realizada de forma segura e suave mesmo em pacientes mais velhos. As complicações graves (hemorragias pós-operatórias, lesões intestinais ou vaginais) são extremamente raras; complicações relacionadas com a malha (erosão, migração, restrição) podem ser esperadas em 1-3% dos casos. Num grande estudo finlandês de 2018 com mais de 500 pacientes, a taxa de recidiva foi de 7,1% [1].
Grandes estudos comparativos (estudo PROSPER 2013 [2], análise Cochrane 2015 [3]), por outro lado, não mostram diferenças significativas na taxa de recorrência e em relação ao prolapso da mucosa residual, incontinência e obstipação entre os procedimentos. No estudo PROSPER, a taxa de recorrência situava-se entre 13 e 26%, dependendo do procedimento.
Contudo, um recente estudo de registo da Dinamarca com mais de 1600 pacientes mostrou uma taxa de reoperação significativamente mais elevada (principalmente devido à recidiva) de 26% após cirurgia transanal versus 10% após cirurgia transabdominal [4].
Com base nos dados actuais, não é possível responder de forma conclusiva qual o procedimento que é melhor utilizado para cada paciente. A rectopexia laparoscópica de malha ventral de acordo com D’Hoore é, a nosso ver, o método cirúrgico de escolha para pacientes “aptos”, uma vez que as condições anatómicas são reconstruídas e as estruturas nervosas autonómicas são poupadas. As operações transanais são reservadas a doentes mais velhos, polimorbidos ou pequenos prolapsos.
No presente caso da Sra. H., foi diagnosticado um prolapso rectal externo, o que claramente limitou a sua qualidade de vida. Como ela não tinha diagnósticos secundários relevantes apesar da sua idade avançada, realizámos um procedimento laparoscópico utilizando rectopexia de malha de acordo com D’Hoore. A laxação para colonoscopia era difícil para o paciente, mas possível em condições de internamento. A colonoscopia subsequente mostrou apenas alguns pólipos, que podiam ser removidos, e apenas uma diverticulose sigmóide moderada, que não tinha causado quaisquer sintomas até agora. Por conseguinte, não realizámos uma ressecção sigmóide. A paciente mostrou incontinência de grau I (o vento não pode ser retido) após a recuperação.
Mensagens Take-Home
- O prolapso rectal não é uma doença por si só, mas um sintoma de uma insuficiência do pavimento pélvico que muitas vezes se desenvolve de forma multifactorial.
- O prolapso rectal é reconhecido pela dobra circular e deve ser distinguido do prolapso anal, que é diagnosticado pela dobra radial.
- A rectopexia laparoscópica de malha ventral de acordo com D’Hoore é a melhor opção terapêutica na ausência de contra-indicações e o procedimento por nós favorecido no Hospital Cantonal Frauenfeld.
- As operações transanais são reservadas a doentes mais velhos, polimorbidos ou pequenos prolapsos.
Literatura:
- Mäkelä-Kaikkonen J, et al: A rectopexia ventral melhora o funcionamento do pavimento pélvico a longo prazo? Dis Colon Rectum 2018; 61: 230-238.
- Senapati A, et al: PROSPER: uma comparação aleatória dos tratamentos cirúrgicos para o prolapso rectal. Colorectal Dis 2013; 15: 858-870.
- Tou S, et al: Cirurgia para prolapso rectal completo (full-thickness) em adultos. Cochrane Database of Systematic Reviews 2015; 11. art. N.º: CD001758.
- Bjerke T, et al: Uma década de cirurgia de prolapso rectal: um estudo nacional. International Journal of Colorectal Disease 2018; 33: 299-304.
Leitura adicional:
- Bordeinaou L, et al: Rectal prolapse: uma visão geral das características clínicas, diagnóstico, e estratégias de gestão específicas do paciente. J Gastrointest Surg 2014; 18(5): 1059-1069.
- D’Hoore A, et al: Resultado a longo prazo da rectopexia ventral laparoscópica para prolapso rectal total. Br J Surg 2004; 91: 1500-1505.
- Gingert Ch, et al: Rektumprolaps, Koloproktologie, Georg Thieme Verlag 2016.
- Kairaluoma MV, Kellokumpu IH: Aspectos epidemiológicos do prolapso rectal completo. Scand J Surg 2005; 94: 207-210.
- Matzel KE, et al: Rectal prolapse-abominal ou abordagem local. Cirurgião 2008; 79: 444-451.
PRÁTICA DO GP 2018; 13(6): 19-22











