A pediculose púbica é transmitida principalmente durante as relações sexuais. No caso da sarna, a causalidade não é frequentemente dada. No entanto, ambas as parasitoses são consideradas possíveis “infecções sexualmente transmissíveis” (DST). Os parceiros sexuais também devem, portanto, ser tratados.
A sarna é uma doença infecciosa transmitida por Sarcoptes scabiei var. hominis. A transmissão ocorre através do contacto directo pele a pele, incluindo durante as relações sexuais, e menos frequentemente através de objectos contaminados, tais como roupa de cama, roupa ou toalhas. Os factores de risco para a transmissão são condições de higiene deficientes e muitas pessoas num espaço confinado, como é normalmente o caso nos campos de refugiados. Uma epidemia de sarna pode também alastrar rapidamente em lares e hospitais, especialmente se o doente índice tiver sarna crostosa não diagnosticada.
A sarna fêmea introduz os ácaros na epiderme, da qual também se alimenta. Ela põe os ovos nos túneis, dos quais emergem primeiro as ninfas e mais tarde os adultos no prazo de duas semanas. Sem o seu hospedeiro, o ácaro da sarna morre dentro de 24-36 horas, dependendo entre outras coisas da temperatura e humidade ambiente.
Apenas um a cinco ácaros são suficientes para causar os sintomas típicos da sarna. Uma reacção tardia mediada por células (tipo IV) aos ácaros, ovos ou almofadas fecais é responsável pela reacção do eczema com a comichão pronunciada, principalmente nocturna, e as pápulas. No caso de uma primeira infecção, os sintomas só começam, portanto, após três a seis semanas, enquanto que no caso de uma reinfecção, a comichão já pode ser esperada após um a três dias.
Clínica
Tipicamente, a sarna manifesta-se com comichão intensa e disseminada, pequenas pápulas (Fig. 1) . Vesículas, eczematização secundária e impetiginização também são possíveis. Nos refugiados, uma superinfecção com β-haemolytic group A streptococci podia ser frequentemente encontrada.
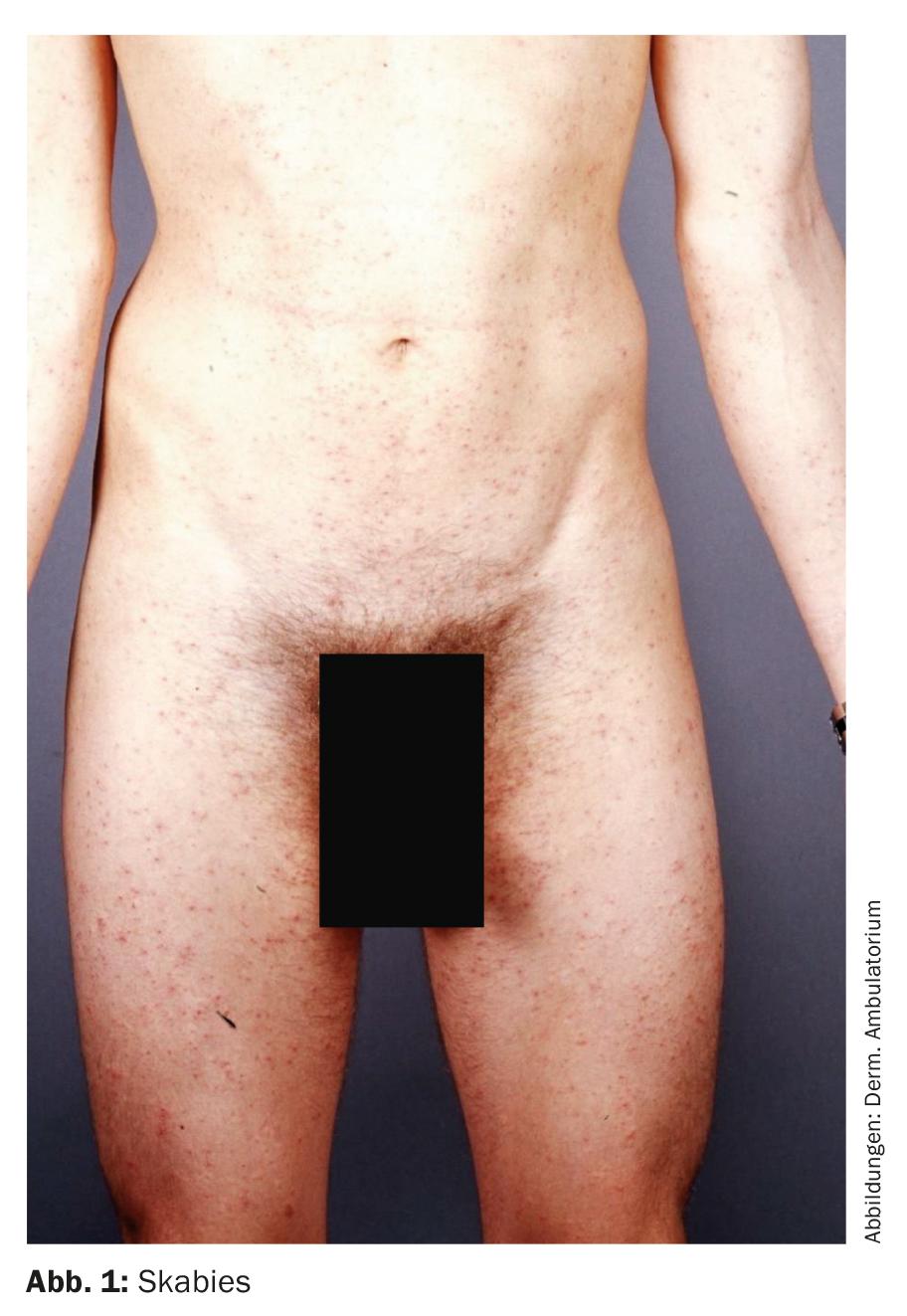
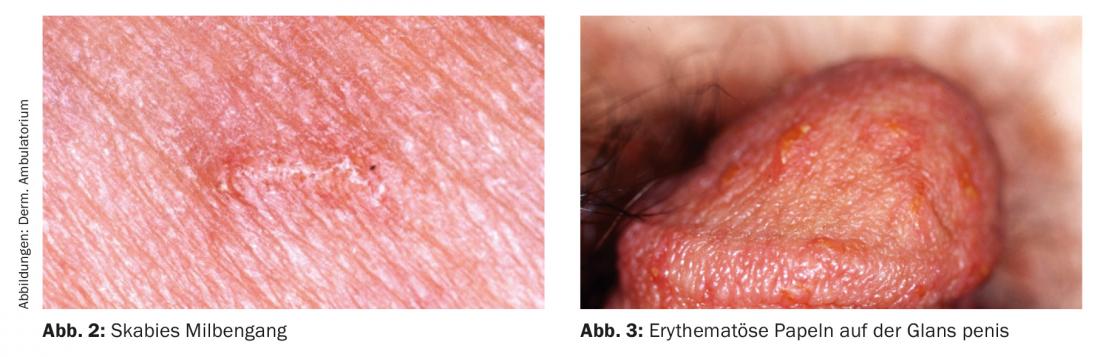
A sarna clássica ocorre em doentes imunocompetentes. O prurido intenso com intensificação durante a noite é típico. Os locais de predilecção para as pápulas são periumbilicais, quadril, genitais, mamárias, nádegas, pregas axilares, dedos e espaços interdigitais, e pulsos. Nos adultos, palmae, plantae e face são omitidos. A florescência primária, uma fina linha castanha-acinzentada de 5-10 mm de comprimento representando a conduta dos ácaros (com o monte dos ácaros na extremidade), raramente é observada, uma vez que normalmente já está riscada aberta (Fig. 2).
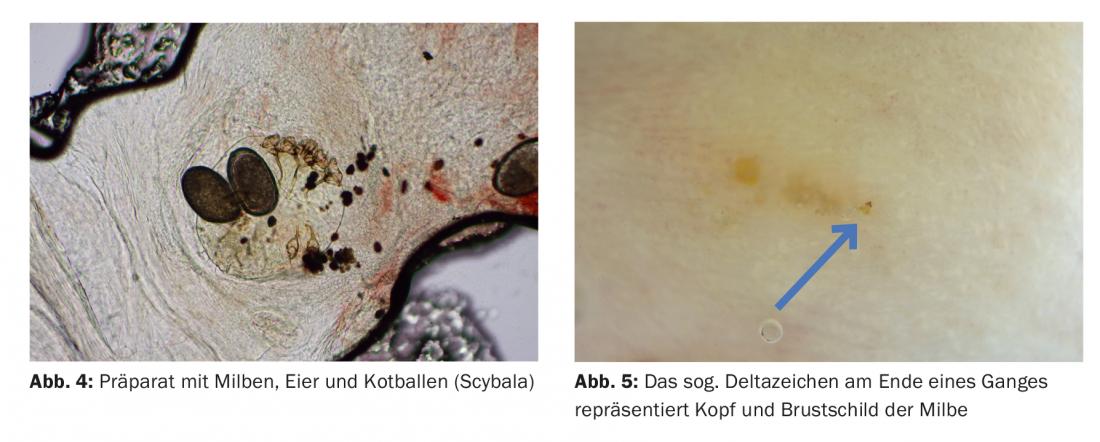
As pápulas eritematosas típicas no pénis da glande são quase patognomónicas para a sarna (Fig. 3).
A sarna crostosa (anteriormente sarna norvegica) é vista em doentes com imunodeficiência. As placas escamosas, psoriasiformes e crostosas generalizadas são acompanhadas de uma comichão relativamente pequena. A superinfecção bacteriana é comum. A crosta da sarna é altamente contagiosa.
Diagnóstico
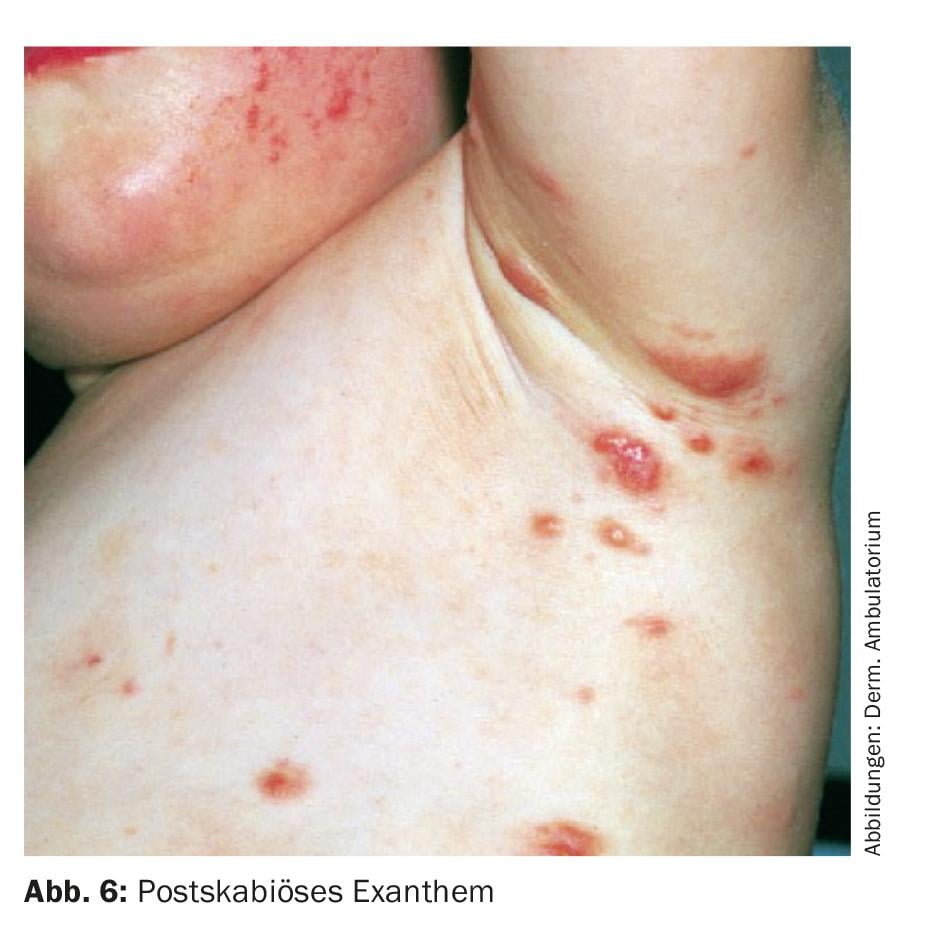
A história e a clínica típicas são geralmente indicativas. O diagnóstico é feito por microscopia da pele raspada na área do monte dos ácaros. Com um pouco de sorte, podem-se encontrar ácaros, mais frequentemente ovos ou almofadas fecais (scybala) na preparação (Fig. 4) . Um método alternativo para obter material para microscopia é o “método da super-cola”: uma pequena gota de cianoacrilato é colocada sobre uma lâmina de microscópio. A lâmina é então pressionada sobre o monte dos ácaros e arrancada de forma solitária após 30 segundos. Posteriormente, a microscopia pode ser realizada.
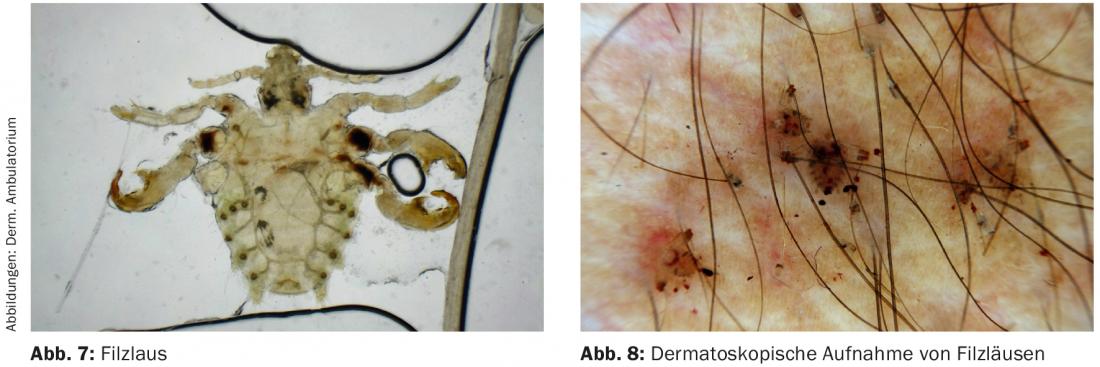
O dermatoscópio também pode ser utilizado para detectar condutas de ácaros, ovos e ácaros da sarna. O chamado sinal delta no fim de uma conduta representa a cabeça e o escudo torácico do ácaro (Fig. 5).
Esclarecimentos
Se houver um historial de comportamento sexual de risco, o rastreio de DST é indicado.
Terapia
A sarna pode ser tratada de forma tópica ou sistémica. Para terapia tópica, recomenda-se o creme permetrina 5% com a maior evidência. Permethrin tem a vantagem de também poder ser utilizada sem hesitação em bebés a partir dos dois meses, mulheres grávidas e durante o aleitamento materno. A preparação de 5% não estava disponível na Suíça até há pouco tempo, pelo que tinha de ser prescrita magisterialmente ou uma preparação correspondente encomendada no estrangeiro. Felizmente, este problema tem sido resolvido desde Julho de 2018 com o lançamento no mercado de Scabi-med® Creme.
O creme deve ser aplicado na pele seca e fria da cabeça aos pés e especialmente em áreas como as dobras corporais, genitais externas e espaços interdigitais entre os dedos dos pés e dos pés. Após oito a doze horas, pode tomar um duche. Recomenda-se agora que ambas as crianças com menos de três anos e pessoas mais velhas com mais de 60 anos de idade também tenham a cabeça tratada, deixando de fora a zona dos olhos e da boca. Devido ao baixo efeito ovocidativo da permetrina, as actuais directrizes europeias também recomendam a repetição da terapia após sete dias.
Para a terapia sistémica, utiliza-se ivermectina oral 200 µg/kg, em duas doses separadas uma semana, que devem ser tomadas duas horas antes ou duas horas depois de uma refeição. A preparação não está disponível na Suíça e deve ser encomendada na Alemanha ou em França. A terapia sistémica é preferível à terapia tópica apenas em certas situações: falha da terapia prévia com permetrina, em doentes imunossuprimidos e quando o cumprimento não é garantido por várias razões.
O tratamento da sarna crustosa deve ser combinado e prolongado (Tab. 1).

O exantema pós-escabiose, que pode ocorrer principalmente em crianças pequenas após o tratamento correcto da sarna sob a forma de pápulas e nódulos inflamados que persistem durante semanas, está pouco documentado na literatura. (Fig.6). Nesta situação, é importante tranquilizar os pais de que a sarna activa já não está presente e instalar a terapia sintomática e anti-inflamatória.
Desafios
No contexto do movimento de refugiados nos últimos anos, a sarna ganhou ímpeto na Europa. Nos países de origem dos refugiados, a sarna tem uma prevalência muito maior do que na Europa e as condições durante o voo favorecem a transmissão. Se um refugiado for diagnosticado com sarna clássica, o doente não tem necessariamente de ser isolado. É muito mais importante iniciar imediatamente a terapia com permetrina, porque o efeito neurotóxico no ácaro da sarna significa que já não há perigo de infecção após a aplicação da permetrina.
Neste contexto, relatórios de casos da Austrália sobre a resistência documentada à permetrina são inquietantes, embora ainda não tenham surgido relatórios de resistência fora da Austrália.
Pediculose púbica
A pediculose pubis, juntamente com a pediculose capite e a pediculose corporis, é uma infestação com parasitas causada por uma de três variantes de piolhos que são agentes patogénicos humanos obrigatórios. O que todos eles têm em comum é que podem espalhar-se em condições de vida apertadas e com má higiene, tais como em zonas de guerra ou em lares de refugiados.
No entanto, o principal mecanismo de transmissão da pediculose púbica – em contraste com as outras duas doenças do piolho – é o contacto sexual, razão pela qual esta parasitose é considerada uma “infecção sexualmente transmissível” até prova em contrário, o que tem influência nas investigações e no co-tratamento dos parceiros sexuais.
Epidemiologia
Até algumas décadas atrás, os caranguejos eram uma doença comum. Ocorrem em todo o mundo, mas a incidência no mundo ocidental diminuiu acentuadamente e as infestações com caranguejos são vistas apenas de forma muito esporádica. No ambulatório dermatológico do Hospital Municipal de Triemli, cerca de um a três pacientes por ano ainda são tratados contra caranguejos. Muitas vezes, estes doentes contraíram a doença no estrangeiro.
As razões para o declínio desta parasitose são, por um lado, melhores condições de higiene, mas, por outro, sobretudo, o facto de uma mudança na consciência da moda ter levado a que cada vez mais pessoas nas nações industriais ocidentais removessem as suas axilas, pernas e pêlos púbicos. Como resultado, o habitat do piolho do caranguejo está a desaparecer cada vez mais. Um estudo britânico mostrou que a prevalência de Phthirus pubis diminuiu significativamente entre 1997 e 2003, enquanto que a prevalência de infecções clamídias e gonocócicas aumentou durante o mesmo período. Como a diminuição não pode ser atribuída a uma mudança no comportamento sexual com base nestes dados, os autores assumem que o advento das técnicas de “depilação com cera” na área genital é responsável pela diminuição dos caranguejos.
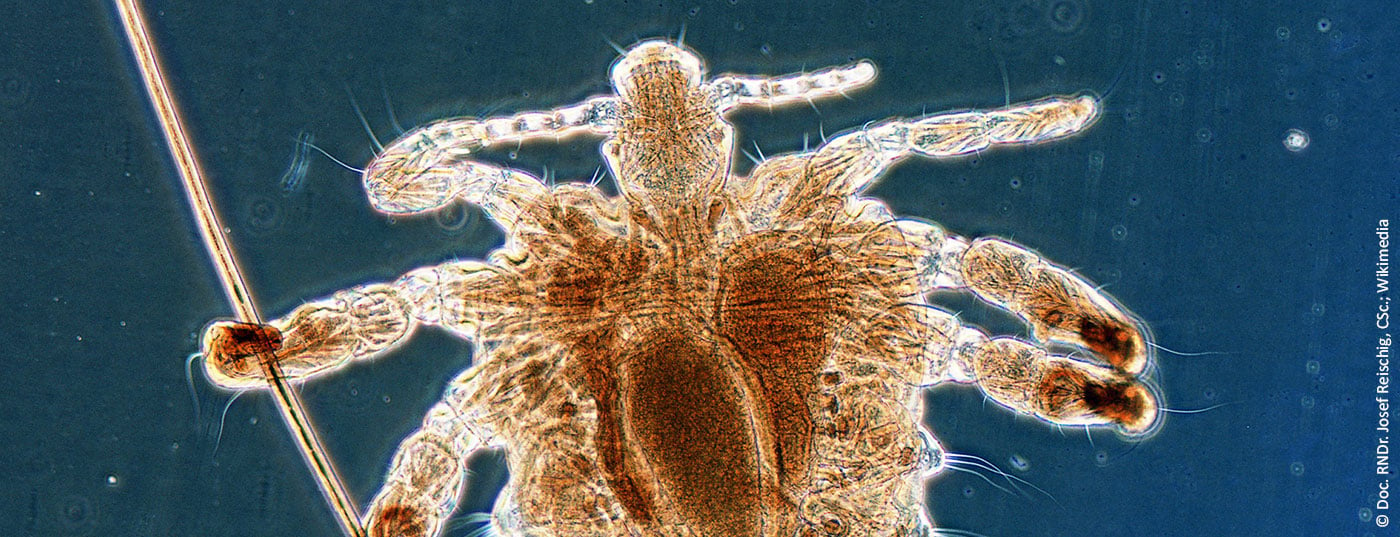
A transmissão do piolho do caranguejo ocorre principalmente através de contacto físico próximo, normalmente durante o contacto sexual. A infecção através do conteúdo contaminado da cama, roupa ou toalhas de banho é possível, mas sim a excepção, porque, entre outras coisas, o piolho só pode sobreviver fora do corpo humano durante cerca de 24 a um máximo de 48 horas sem uma refeição de sangue. O contacto sexual leva à transmissão dos parasitas, que se espalham nos pêlos terminais dos pêlos pubianos e da região perianal. O amplo físico do piolho do caranguejo com os seus três pares de patas foi concebido de forma óptima para se fixar nos pêlos púbicos fortes e amplamente espaçados (Fig. 7) . Por outro lado, dificilmente pode rastejar, mas pode alastrar aos pêlos do corpo.
O período de incubação é geralmente inferior a uma semana. Também leva uma semana para que as ninfas ecludam dos ovos postos pelos adultos. Com 1,5-2 mm de tamanho, os afídeos são apenas visíveis a olho nu (Fig. 8).
Clínica
A infecção inicialmente não é notada na maioria dos casos. É apenas através das refeições de sangue dos piolhos que ocorre o prurido, que é o principal sintoma. As máculas/pápulas eritematosas são encontradas nos locais de picada, mas as manchas azuis (maculae coeruleae) só raramente ocorrem. Ocasionalmente, também são encontrados pequenos vestígios de sangue na roupa interior.
Para além da região genital e perianal, os piolhos também podem ser encontrados noutras partes peludas do corpo, raramente também nas pestanas e sobrancelhas.
Diagnóstico
O diagnóstico é feito com base na clínica típica com caranguejos ou lêndeas identificadas a olho nu ou por dermoscópio.
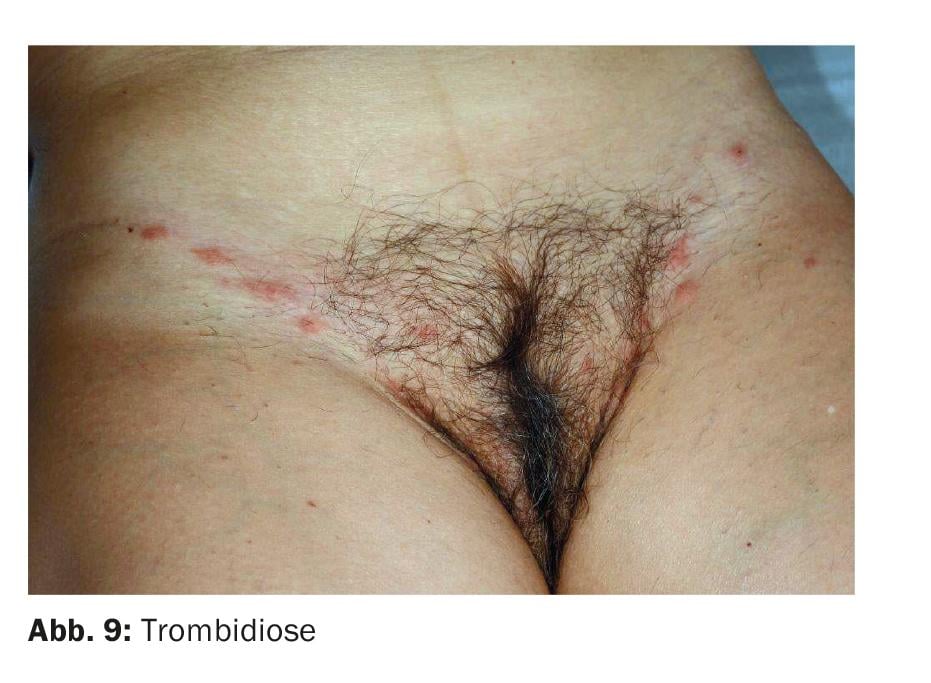
O diagnóstico diferencial pode incluir trombidiose, uma vez que as reacções de picada destes ácaros ocorrem preferencialmente na região genital quente e húmida (Fig. 9).
Esclarecimentos
As directrizes recomendam claramente a exclusão das IST concomitantes, que podem ser encontradas em até 30%. Pelo menos um teste de VIH e sífilis deve ser realizado, e um exame PCR para clamídia e gonococos também deve ser realizado por uma questão de princípio.
Terapia
Tal como para a sarna, a terapia de primeira linha para a pediculose púbica de acordo com as directrizes europeias é permetrina, sendo a formulação de 1% suficiente para os caranguejos. Na Suíça, o Loxazol® está disponível como um remédio pronto a usar. A loção de lavagem deve ser deixada ligada durante mais de dez minutos, após os quais pode ser enxaguada. Após sete a dez dias, a terapia deve ser repetida novamente. Permethrin também pode ser utilizada durante a gravidez. Alternativamente, o malathion (Prioderm®) pode ser utilizado como terapia local em vez de permetrina.
Em casos de infestação maciça e extensa de piolhos de caranguejo ou falha da terapia local, a ivermectina (Stromectol®) está disponível como uma terapia “off-label”. Deve ser obtido do estrangeiro, razão pela qual deve ser obtida previamente uma aprovação dos custos junto da companhia de seguros de saúde. A dose habitual é 200 µg/kg de peso corporal como dose única. Com este fármaco, também é recomendada outra terapia após sete dias.
Se os cílios forem afectados, a vaselina deve ser aplicada 2×/dia. Isto sufoca os piolhos e podem ser removidos das pestanas juntamente com as lêndeas usando uma pinça.
É importante tratar todos os parceiros sexuais ao mesmo tempo. Todos os participantes devem abster-se de ter relações sexuais até que seja fornecida prova de terapia bem sucedida uma semana após o último tratamento.
Rapar os pêlos genitais não é necessário para uma terapia bem sucedida. Depois da terapia, roupas usadas, roupa de cama, panos de feltro, etc., devem ser lavadas a pelo menos 60 graus ou secas na máquina de secar roupa. Em alternativa, o vestuário pode ser armazenado num saco de plástico selado durante três dias.
Mensagens Take-Home
- Os ácaros da sarna (Sarcoptes scabiei) e o piolho do caranguejo (Phthirus pubis) são ambos transmitidos principalmente através de contacto físico próximo.
- A incidência da sarna voltou a aumentar acentuadamente, principalmente devido à onda de refugiados, enquanto que a pediculose púbica só muito raramente ocorre.
- Enquanto a pediculose púbica é transmitida principalmente durante as relações sexuais devido à localização preferida dos piolhos, esta causalidade não é muitas vezes dada com sarna. No entanto, ambas as parasitoses são consideradas possíveis “infecções sexualmente transmissíveis” (DST), razão pela qual se deve ter uma história sexual precisa e os parceiros sexuais também devem ser tratados.
Literatura:
- Salavastru CM, et al: European guideline of the management of scabies. J Eur Acad Dermatol Venereol 2017; 31: 1248-1253.
Leitura adicional:
- Neynaber S, et al.: Utilização de biopsia superficial de cianoactilato (SCAB) como alternativa para a identificação de ácaros na sarna. Arq Dermatol 2008; 144; 114-115.
- Di Meco E, et al. Doenças infecciosas e dermatológicas entre os migrantes que chegam às costas italianas. Eur J Saúde Pública 2018 Oct 1; 28: 910-916.
- Salavastru CM et al: Directriz europeia para a gestão da pediculose púbica. J Eur Acad Dermatol Venereol 2017; 31: 1425-1428.
- Armstrong NR, et al: Será que o “brasileiro” matou o piolho púbico? Sex Transmect Infect 2006; 82: 265-266.
PRÁTICA DO GP 2019; 14(10): 13-16