As perturbações do sono bem como do desempenho cognitivo aumentam com a idade. O sono e a cognição estão intimamente interligados. Por conseguinte, o tratamento das perturbações do sono na velhice é de grande importância no que diz respeito à boa funcionalidade quotidiana.
Com o aumento da idade, verifica-se um declínio no desempenho físico e mental. As alterações nos processos metabólicos e o aumento da ocorrência de doenças são responsáveis por isso. Ambos os factores afectam o sono, bem como o desempenho cognitivo: As perturbações do sono aumentam com a idade, enquanto que a aptidão mental diminui. O sono – especialmente as suas partes individuais – está intimamente relacionado com isto.
Como o sono muda com a idade
Com o aumento da idade, o sono torna-se mais curto e mais leve. A objectificação destas perturbações observáveis do sono através de uma derivação do EEG do sono mostra que a continuidade do sono é caracterizada por uma menor eficiência do sono com um tempo mais longo para adormecer e fases mais frequentes de vigília nocturna. O sono é menos profundo do que na idade adulta jovem, as fases leves do sono não-REM (fases 1 e 2) ocorrem com mais frequência, e o sono profundo, bem como o sono REM, embora menos pronunciado do que o sono profundo, diminuem com a idade [1,2] (Tabela 1).
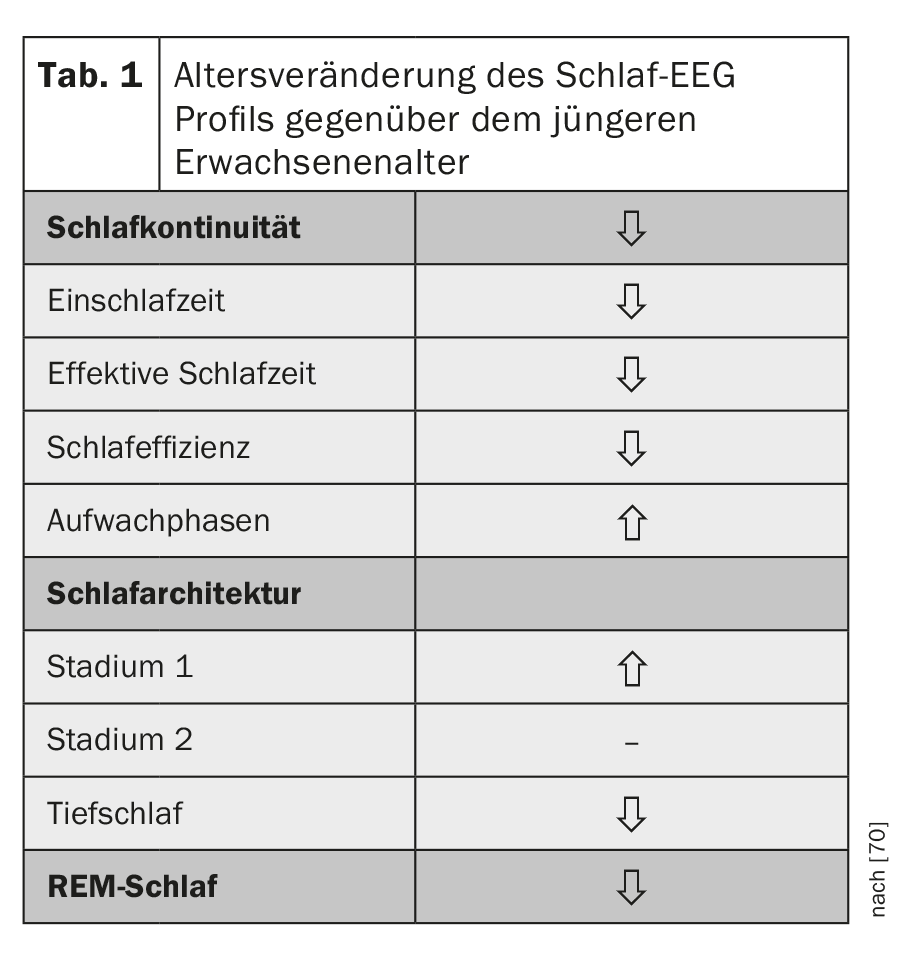
A regulação do sono-despertar e a regulação do sono não-REM e REM estão sujeitas a processos neuroquímicos e neuroendócrinos que estão acoplados a processos circadianos e homeostáticos. O cortisol é de grande importância para o primeiro e a hormona de crescimento (GH) para o segundo. Ambas as hormonas são reguladas centralmente por neuropeptídeos, que incluem a hormona libertadora de hormonas de crescimento (GHRH), somatostatina, CRH e vasopressina [3,4]. Com a idade, a actividade secretora do componente GH-GHRH diminui, tornando o sono dos não-REM menos profundo. Estas alterações em ambos os eixos neuroendócrinos estão associadas a um sono mais leve e mais curto com fases de vigília aumentadas, bem como a um sono menos profundo na velhice (Fig. 1).
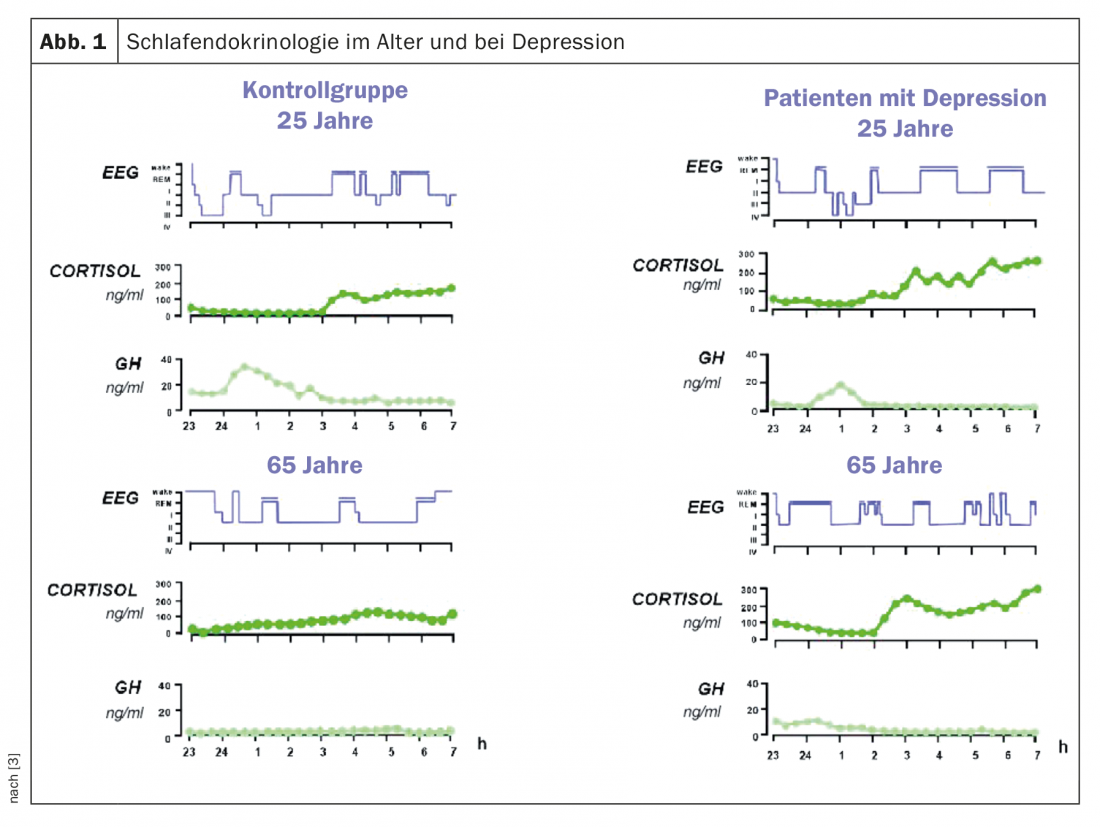
A componente circadiana da regulação do sono também muda com a idade. Os ritmos circadianos da temperatura corporal central, melatonina e cortisol são deslocados para a frente em cerca de uma hora nas pessoas mais velhas (“avanço de fase”) com uma amplitude mais plana, reduzida em até 30% [5]. Isto também leva a um sono mais leve e inquieto com despertares precoces. A redução da actividade neuronal no núcleo supraquiasmático, o pacemaker circadiano endógeno, é considerada a base neuropatológica desta alteração circadiana [6].
Como resultado destas alterações relacionadas com a idade na secreção hormonal associada ao sono do cortisol e da hormona de crescimento, bem como do ritmo circadiano alterado, existe uma maior susceptibilidade a perturbações do sono causadas por factores exógenos (factores de stress).
A “aptidão” cognitiva também declina
Para além da função de memória pura, o desempenho cognitivo inclui também as funções de atenção, competências linguísticas, funções executivas no sentido de planeamento e de resolução de problemas de pensamento e acção, bem como competências visuais-construtivas ou de orientação e velocidade psicomotora [7].
A alteração do desempenho cognitivo afecta os componentes individuais da cognição de diferentes formas como parte do processo normal de envelhecimento: o desempenho da memória de trabalho e da memória episódica (conhecimento sobre experiências subjectivas) diminui. Menos afectados são a memória semântica, a memória autobiográfica, a recordação de informação previamente aprendida e a memória emocional [8,9].
Em contraste, o acesso ao conteúdo da memória semântica, que diz respeito ao conhecimento factual ou “conhecimento sobre o mundo”, bem como a velocidade de acesso ao mesmo, não parece ser prejudicado [10]. Uma excepção é a informação semântica, que é aprendida recentemente. Tal como a informação episódica, está sujeita a um efeito de idade [11].
Presume-se que uma capacidade reduzida do circuito frontostriatal seja o substrato neuropatológico para as alterações cognitivas no envelhecimento saudável, enquanto as alterações no sistema de memória temporal medial são vistas como a base para as perturbações cognitivas na doença de Alzheimer [8,9]. A nível neuroquímico e neuroendócrino, especialmente a secreção de cortisol e as alterações na neurotransmissão dopaminérgica e colinérgica estão estreitamente relacionadas com a função da memória declarativa (inclui memória semântica, episódica e autobiográfica) nos idosos [9,12,13].
Em contraste com a memória declarativa, a memória procedimental – a aprendizagem de sequências automáticas complexas de acções como o esqui – é largamente independente das estruturas hipocampais [14] e é apenas ligeiramente prejudicada com a idade, embora a aquisição seja mais lenta [11]. As regiões neuropatológicas, neostriatais e cerebelares são de particular relevância, mostrando uma redução do volume e da taxa de glicose metabólica relacionada com a idade [15–18].
O desempenho em tarefas executivas, tais como o teste de realização de trilhos, mostra um claro efeito de idade, especialmente no que diz respeito à velocidade [19]. O córtex pré-frontal, em particular, é considerado como o substrato neurobiológico geral para tal. Além disso, há uma redução geral contínua da velocidade dos processos cognitivos na velhice, especialmente a partir da idade de sessenta anos [20].
Como estão relacionados o sono e a memória?
O sono perturbado leva a uma deterioração do desempenho cognitivo [21,22]. Isto pode afectar todas as dimensões cognitivas, mas preferencialmente a memória episódica, a memória de trabalho e as funções executivas [23].
Estudos anteriores sobre temas saudáveis já demonstraram que a actividade neurofisiológica das fases individuais do sono está intimamente ligada a aspectos específicos das funções cognitivas [24,25]. Com poucas excepções, é encontrada em particular uma correlação entre o desempenho do sono e a memória declarativa. Isto mostra uma correlação entre a frequência dos fusos do sono e o sono profundo com a consolidação da memória [26,27]. O conteúdo da memória emocionalmente tonificado parece beneficiar particularmente do sono não perturbado, mas parece estar associado a fases REM em vez de sono profundo [28]. As interacções entre o córtex pré-frontal e o hipocampo, que podem ser interpretadas como transferência de memória do hipocampo para o neocórtex, desempenham aqui um papel particularmente importante [29].
A observação de que a privação do sono leva a uma supressão da potenciação e neurogénese a longo prazo no hipocampo [30], apoia esta suposição. Uma curta sesta durante o dia também tem efeitos positivos na consolidação da memória declarativa [31,32].
Para a memória processual, são encontradas associações com estágio de sono 2 [33,34] e sono REM [35]. Após a privação do sono na segunda metade da noite, os sujeitos saudáveis mostraram um desempenho de memória processual mais fraco do que sob sono imperturbável. Em contrapartida, a privação do sono na primeira metade da noite não tem qualquer efeito no desempenho da memória processual [26]. Uma curta sesta tem um efeito positivo [36,37], desde que inclua o sono REM [38].
Estes resultados apontam para um papel activo do sono na formação da memória – no sentido de promover a consolidação da memória.
Encaixar mentalmente através do sono profundo
Num grande estudo longitudinal (mais de 6.000 pessoas com mais de 65 anos de idade sem deficiência cognitiva), após três anos de observação, a deficiência cognitiva ocorreu principalmente naqueles que tinham relatado um distúrbio do sono na linha de base [39]. As funções executivas, em particular, parecem deteriorar-se durante o processo de envelhecimento. Podem ser ainda agravadas pela privação (experimental) do sono ou mesmo por uma perturbação do sono (cronicamente existente) [40].
Outras perdas associadas ao sono afectam as funções de atenção e vigilância. Estudos individuais dão indicações de que a consolidação da memória dependente do sono é prejudicada com o aumento da idade, mas foram capazes de mostrar que os idosos que têm uma certa quantidade de sono profundo também têm consolidação da memória [41]. Por conseguinte, pensa-se que a redução do sono profundo está relacionada com a redução do desempenho cognitivo, especialmente das funções executivas [40].
Perturbação do sono e redução da cognição: alguns quadros clínicos
Para além da susceptibilidade de desenvolver insónia primária com o aumento da idade, a ocorrência de insónia como consequência de outras doenças físicas (por exemplo, síndromes de dor, distúrbios metabólicos, doenças respiratórias ou cardiovasculares) e psiquiátricas (por exemplo, depressão, distúrbios de ansiedade) também aumenta. Deve também ter-se em conta que o tratamento destas doenças com medicamentos também pode ter efeitos no sono (por exemplo, preparações teofílicas para a asma brônquica) [42].
O desenvolvimento da insónia na velhice poderia ser demonstrado pelo estudo longitudinal EPESE. Após um acompanhamento de três anos, 57% dos idosos relataram pelo menos uma perturbação crónica do sono, especialmente uma dificuldade em adormecer e manter-se adormecidos [43]. Outras análises de dados mostraram uma forte associação entre insónia e a ocorrência de estados de humor depressivos, distúrbios respiratórios, saúde precária ou incapacidade física. Resultados semelhantes podem ser encontrados para a Suíça [44]. Além disso, existem perturbações específicas do sono primário, tais como a síndrome das pernas inquietas (RLS) ou perturbações respiratórias relacionadas com o sono [45,46], que podem levar a outras deficiências no desempenho cognitivo [47].
Para além destas perturbações primárias ou secundárias do sono, as doenças psiquiátricas, especialmente as neuropsiquiátricas, em que tanto as perturbações da cognição como as perturbações do sono fazem parte da sintomatologia, também se encontram na população idosa. Antes de mais, aqui estão a depressão, as várias demências e a doença de Parkinson, incluindo o distúrbio do comportamento do sono REM.
Depressão na velhice: Ao lado da demência, a depressão é o quadro clínico mais comum em geriatria e neuropsiquiatria. Se incluirmos também episódios de depressão ligeira, são dadas prevalências de até 25% em vários estudos [48]. Na depressão, há uma mudança característica no perfil do sono, que se caracteriza por um período prolongado de adormecer, uma perturbação do sono durante a noite e o despertar precoce. A arquitectura do sono mostra uma redução no sono profundo e um aumento e avanço no sono REM [49,50].
As perturbações cognitivas que têm sido descritas em doentes com depressão na velhice são perturbações da atenção e da função psicomotora, da função executiva, da aprendizagem verbal e visual e da memória [51]. Estas perturbações estão associadas a taxas de recaída mais elevadas e a um curso mais instável [52]. As perturbações crónicas do sono estão também associadas a um risco de depressão até quatro vezes maior [53].
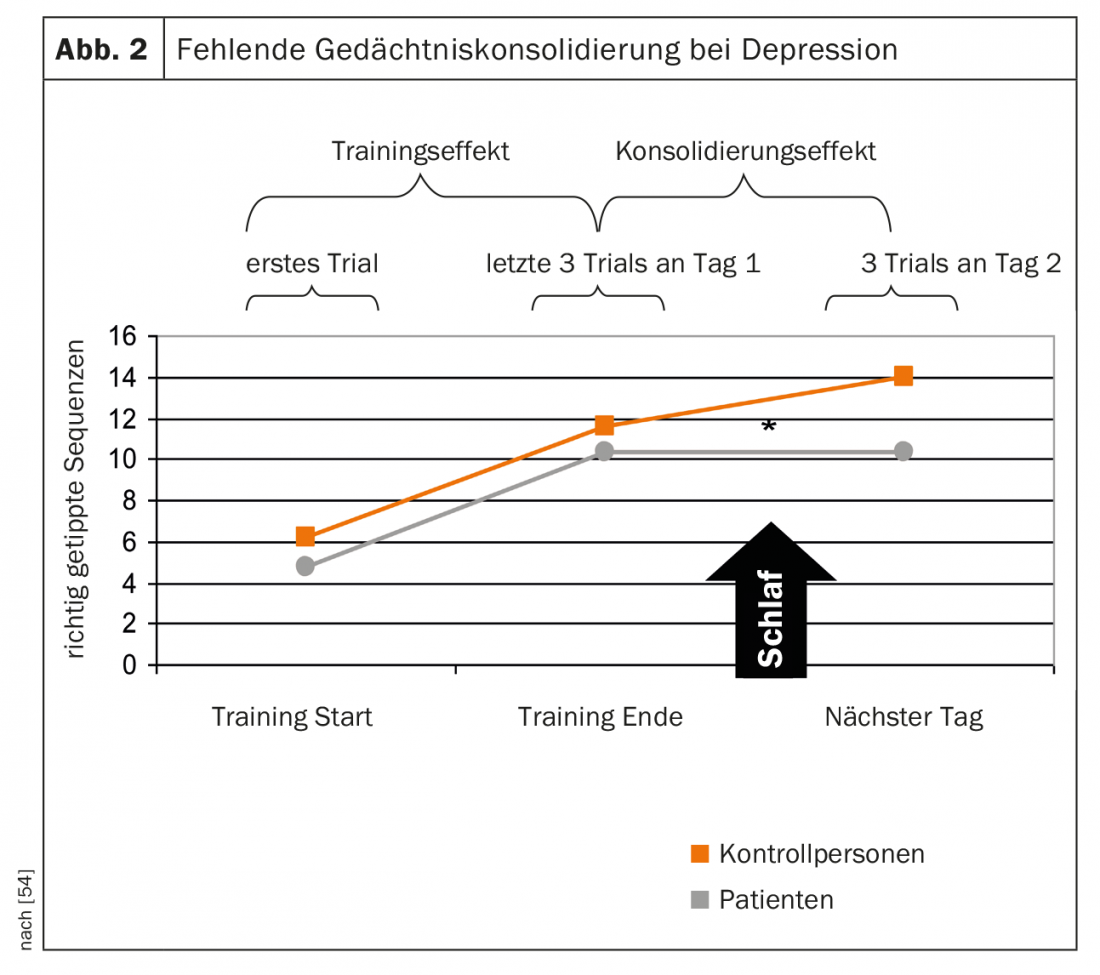
Pode assumir-se que a continuidade perturbada do sono e o sono profundo reduzido têm um efeito negativo na cognição, aqui predominantemente a consolidação da memória associada ao sono, em pacientes com depressão. Isto também foi demonstrado num estudo sobre a consolidação da memória associada ao sono em doentes depressivos, na medida em que, ao contrário dos sujeitos saudáveis, não houve ganho de aprendizagem nocturna numa tarefa aprendida antes de dormir [54] (Fig. 2).
Diminuição cognitiva ligeira (ICM) e demência: Os pacientes com demência também sofrem frequentemente de perturbações do sono. O grupo mais estudado é o dos pacientes com demência de Alzheimer. Para além de uma perturbação na continuidade do sono, outras características incluem uma redução do sono REM durante a noite, um sono mais leve e, em alguns destes pacientes, uma redução do sono profundo e um menor número de fusos de sono [55,56]. Em estudos sobre a relação entre os parâmetros EEG do sono e a cognição neste grupo de pacientes, foi encontrada uma estreita associação entre um desempenho cognitivo mais fraco, especialmente na memória declarativa, e a redução da actividade do fuso [57] e a redução da fase 2 [58].
Além disso, foi demonstrado que as perturbações do sono de longa duração não só levam a perturbações cognitivas, mas também a um aumento da incidência de demência manifesta [59,60]. Uma possível base para esta observação poderia ser a ligação recentemente encontrada entre a ocorrência de beta amilóide (Aβ como substrato neuropatológico da demência de Alzheimer) com uma duração de sono reduzida ao longo dos anos (<6 horas) em pessoas idosas [61]. Como mecanismo possível, discute-se que devido à perturbação do sono, o cérebro já não pode cumprir a sua função de eliminação de metabolitos tóxicos, como Aβ e tau através do sistema glymphatic A à noite [62].
Doença de Parkinson e distúrbio do comportamento do sono REM (RBD): O RBD caracteriza-se pela falta de inibição do tónus muscular fisiologicamente reduzido no sono REM e por um aumento da actividade muscular associada. Como resultado, os movimentos motores ocorrem durante o sono REM. Isto conduz à actuação por conteúdos de sonho até comportamentos prejudiciais para os outros ou para si próprio [63]. A RBD, que é uma das parassónias, pode ser vista como um sintoma da doença de Parkinson ou demência corporal de Lewy. No entanto, também pode ocorrer sintomaticamente no caso de novos danos cerebrais de qualquer tipo (isquemia, tumores, EM), através de processos inflamatórios ou também sob a administração de certos medicamentos (por exemplo, antidepressivos). Além disso, tem sido descrito como um quadro clínico isolado no sentido de RBD idiopático (iRBD) [64].
Problemas de sono adicionais na RBD tendem a ocorrer no curso avançado da doença e caracterizam-se por uma redução significativa do tempo total de sono. Além disso, os défices cognitivos ocorrem principalmente ao nível da memória declarativa e da construção visual, bem como em funções executivas [65]. Para além da possível presença de DRB, os distúrbios do sono que ocorrem em doentes com DP dependem tanto da duração como da gravidade e progressão da doença [64]. Para além de uma redução da eficiência do sono ou do tempo total de sono, ocorre também uma perturbação da arquitectura do sono [66,67]. A nível cognitivo, os pacientes com DP desenvolvem regularmente défices em partes das funções executivas, memória de trabalho e memória declarativa. Em até 50% dos pacientes, a demência desenvolve-se durante o curso da doença [68,69].
Uma vez que os domínios sensíveis ao sono e ao desempenho cognitivo são prejudicados em ambas as doenças, pode assumir-se que existe aqui uma ligação.
Conclusões e perspectivas
A estreita relação entre sono e desempenho cognitivo sugere um melhor desempenho cognitivo com boa continuidade do sono e uma arquitectura de sono não perturbada com distribuição fisiológica e suficiente do sono profundo, sono REM e outras estruturas do sono, tais como fusos de sono.
As perturbações do sono bem como o desempenho cognitivo aumentam globalmente com a idade. A perturbação do sono pode ser um factor relevante para o desenvolvimento de perturbações cognitivas até à demência, depressão e outras doenças somáticas (perturbações metabólicas, síndrome metabólica). Por esta razão, as perturbações do sono em pessoas mais velhas devem ser detectadas rapidamente e tratadas de forma consistente. Isto também se aplica a pacientes com as doenças anteriormente descritas que têm perturbações do sono e da cognição como sintomas.
Mensagens Take-Home
- A influência do sono no desempenho cognitivo é empiricamente comprovada. Não só a fase de adormecer e dormir, mas também as fases de sono profundo e REM, bem como microelementos como fusos do sono e complexos K estão intimamente relacionados com funções cognitivas específicas.
- Vários parâmetros de alteração do sono como parte do processo de envelhecimento. Há provas de que isto interage com um declínio do desempenho cognitivo relacionado com a idade.
- De particular relevância são as perturbações do sono que desempenham um papel nas doenças com funções cognitivas debilitadas que ocorrem mais frequentemente na velhice, tais como a demência e a depressão na velhice.
Literatura:
- Ohayon MM, et al.: Meta-análise dos parâmetros quantitativos do sono desde a infância até à velhice em indivíduos saudáveis: desenvolvimento de valores normativos do sono durante toda a vida humana. Dormir 2004; 27(7): 1255-1273.
- Vitiello MV: Dormir no envelhecimento normal. Clínicas de Medicina do Sono 2006; 1: 171-176.
- Steiger A: Endocrinologia do sono. Nervenarzt 1995; 66: 15-27.
- Steiger A: Regulamentação neuroquímica do sono. J Psiquiatra Res 2007; 41(7): 537-552.
- Pace-Schott EF, Spencer RM: Alterações relacionadas com a idade na função cognitiva do sono. Prog Brain Res 2011; 191: 75-89.
- Hofman MA, Swaab DF: Vivendo ao ritmo do relógio: o pacemaker circadiano nas pessoas mais velhas. Ageing Res Rev 2006 Fev; 5(1): 33-51. Epub 2005 Ago 25.
- Zimbardo PG: Psicologia. Berlim, Heidelberg: Springer 1995.
- Buckner RL: memória e função executiva no envelhecimento e AD: múltiplos factores que causam declínio e factores de reserva que compensam. Neurão 2004; 44(1): 195-208.
- Hedden T, Gabrieli JD: Insights into the ageing mind: a view from cognitive neuroscience. Nat Rev Neurosci 2004; 5(2): 87-96.
- Mayr U, Kliegl R: Processamento semântico complexo na velhice: fica ou vai? Envelhecimento Psicol 2000; 15(1): 29-43.
- Prull MW, Gabrieli JDE, Bunge SA: mudanças na memória relacionadas com a idade: uma perspectiva neurocientífica cognitiva. In: Craik FIM, Salthouse SA (Eds.): The Handbook of Aging and Cognition 2000 (segunda edição); pp. 91-153. NJ: Lawrence Erlbaum Associates, Mahwah.
- Lupien SJ, et al.: Os níveis de cortisol durante o envelhecimento humano prevêem a atrofia hipocampal e défices de memória. Nat Neurosci 1998; 1(1): 69-73.
- Terry AV, Buccafusco JJ: A hipótese colinérgica da idade e os défices cognitivos relacionados com a doença de Alzheimer: desafios recentes e as suas implicações para o tratamento com medicamentos novos. J Pharmacol Exp Ther 2003; 306(3): 821-827.
- Squire LR, Zola SM: Estrutura e função dos sistemas de memória declarativos e não declarativos. Proc Natl Acad Sci USA 1996; 93(24): 13515-13522.
- Brickman AM, et al.: Tamanho Striatal, taxa metabólica da glicose, e aprendizagem verbal no envelhecimento normal. Res Cérebro Cogn Res 2003; 17(1): 106-116.
- Doyon J, et al: Alterações dependentes da experiência nas contribuições cerebelares para a aprendizagem da sequência motora. Proc Natl Acad Sci USA 2002; 99(2): 1017-1022.
- Laforce R, Doyon J: Papel diferencial do estriato e do cerebelo em resposta a movimentos inovadores utilizando um paradigma de aprendizagem motorizado. Neuropsicologia 2002; 40: 512-517.
- Raz N, et al: envelhecimento diferencial do striatum humano: evidência longitudinal. Am J Neuroradiol 2003; 24: 1849-1856.
- Mayr U, Kliegl R, Krampe RT: Dinâmica de processamento sequencial e coordinativa em transformações figuradas ao longo da vida. Cognição 1996; 59(1): 61-90.
- Salthouse TA: Quando é que começa o declínio cognitivo relacionado com a idade? Envelhecimento do Neurobiol 2009; 30(4): 507-514.
- Van Dongen HPA, et al: Systematic interindividual differences in neurobehavioural impairment from sleep loss: evidence of trait-like differential vulnerability. Dormir 2004; 27(3): 423-433.
- Gadie A, et al.: Como é que as diferenças relacionadas com a qualidade do sono estão associadas aos resultados em matéria de saúde? Uma investigação epidemiológica numa coorte britânica de 2406 adultos. BMJ Aberto 2017; 7:e014920. doi: 10.1136/bmjopen-2016-014920.
- Fortier-Brochu E, et al: Insónia e desempenho cognitivo diurno: uma meta-análise. Sleep Med Rev 2012; 16(1): 83-94. doi: 10.1016/j.smrv.2011.03.008
- Nascido J, Plihal W: Formação da memória durante o sono: a importância das fases do sono e da libertação da hormona do stress. Revisão Psicológica 2000; 51198-51208.
- Stickgold R, James L, Hobson JA: A aprendizagem da discriminação visual requer sono após o treino. Nature Neuroscience 2000; 3(12): 1237-1238.
- Plihal W, Born J: Efeitos do sono nocturno precoce e tardio na memória declarativa e processual. Journal of Cognitive Neuroscience 1997; 9(4): 534-547.
- Gais S, et al: Sleep transforma o traço cerebral das memórias declarativas. Proc Natl Acad Sci USA 2007; 104(47): 18778-18783.
- Wagner U, Gais S, Born J: A formação de memória emocional é melhorada através de intervalos de sono com grandes quantidades de sono de movimento rápido dos olhos. Learn Mem 2001; 8(2): 112-119.
- Mölle M, Born J: Hipocampus sussurrando em sono profundo ao córtex pré-frontal – por boas memórias? Neuron 2009; 61(4): 496-498.
- Guzman-Marin R, et al.: A privação do sono suprime a neurogénese no hipocampo adulto dos ratos. Eur J Neurosci 2005; 22(8): 2111-2116.
- Schabus M, et al.: Fusos de sono e o seu significado para a consolidação da memória declarativa. Dormir 2004; 27(8): 1479-1485.
- Lahl O, et al.: Um episódio ultra curto de sono é suficiente para promover o desempenho da memória declarativa. J Sleep Res 2008; 17(1): 3-10.
- Nader R, Smith C: Um papel para a fase 2 do sono no processamento da memória. In: Maquet P, Smith C, Stickgold R (eds.): Sleep and Brain Plasticity; 2003. Nova Iorque: Oxford Press.
- Manoach DS, et al: A consolidação nocturna reduzida da aprendizagem processual na esquizofrenia cronicamente medicamentosa está relacionada com fases específicas do sono. J Psiquiatra Res 2010; 44(2): 112-120.
- Marshall L, Born J: A contribuição do sono para a consolidação da memória dependente do hipocampo. Trends Cogn Sci 2007; 11(10): 442-450.
- Backhaus J, Junghanns K: As sestas diurnas melhoram a memória motora processual. Sleep Med 2006; 7(6): 508-512.
- Korman M, et al: O sono diurno condensa o curso do tempo da consolidação da memória motora. Nat Neurosci 2007; 10(9): 1206-1213.
- Tucker MA, et al.: Uma sesta diurna contendo apenas sono não-REM melhora a memória declarativa mas não processual. Neurobiol Learn Mem 2006; 86(2): 241-247.
- Cricco M, Simonsick EM, Foley DJ: O impacto da insónia no funcionamento cognitivo em adultos mais velhos. J Am Geriatr Soc 2001; 49(9): 1185-1189.
- Della Monica C, et al: Rapid Eye Movement Sleep, Sleep Continuity and Slow Wave Sleep as Predictors of Cognition, Mood, and Subjective Sleep Quality in Healthy Men and Women, Ageed 20-84 Years. Psiquiatria de Frente 2018; 9: 255.
- Backhaus J, et al.: O declínio de meia-idade na consolidação da memória declarativa está correlacionado com um declínio no sono de ondas lentas. Learn Mem 2007; 14(5): 336-341.
- Hemmeter UM: Gestão de distúrbios de regulação do sono-vigília em doenças geriátricas. Arquivos Suíços de Neurologia e Psiquiatria 2011; 162(3): 108-118.
- Foley DJ, et al: Sleep complaints among elderly persons: an epidemiologic study of three communities. Dormir 1995; 18: 425-432.
- Delini-Stula A, Bischof R, Holsboer-Trachsler E: Comportamento do sono na população suíça: Prevalência e as consequências diurnas da insónia. Somnology 2007; 11: 193-201.
- Ancoli-Israel S, et al: Movimentos periódicos dos membros durante o sono em idosos residentes na comunidade. Dormir 1991; 14: 496-500.
- Ohayon MM, Roth T: Prevalência de síndrome das pernas inquietas e distúrbios periódicos dos movimentos dos membros na população em geral. J Psychosom Res 2002; 53: 547-554.
- Leng Y, McEvoy CT, Allen IE, Yaffe K: Association of Sleep-Disordered Breathing With Cognitive Function and Risk of Cognitive Impairment: A Systematic Review and Meta-analysis. JAMA Neurol 2017; 74(10): 1237-1245.
- Hatzinger M, et al: Recomendações para o diagnóstico e terapia da depressão na velhice. Praxis (Berna 1994) 2018; 107(3): 127-144.
- Riemann D, Berger M, Voderholzer U: Sono e depressão–resultados de estudos psicobiológicos: uma visão geral. Biol Psychol 2001; 57(1-3): 67-103.
- Benca RM, Peterson MJ: Insónia e depressão. Sleep Med 2008 Set; 9 Suppl 1: S3-9.
- Reppermund S, Ising M, Lucae S, Zihl J: A deficiência cognitiva na depressão unipolar é persistente e inespecífica: mais provas para a hipótese final da desordem do caminho comum. Psychol Med 2009; 39(4): 603-614.
- Fossati P, Ergis AM, Allilaire JF: Funcionamento executivo em depressão unipolar: uma revisão. Encephale 2002; 28(2): 97-107.
- Baglioni C, et al: Sono e perturbações mentais: Uma meta-análise da investigação polissonográfica. Psychol Bull 2016; 142(9): 969-990.
- Dresler M, et al: Uma dupla dissociação de perturbações da memória em depressão grave. J Psychiatr Res 2011; 45(12): 1593-1599.
- Bliwise DL: Distúrbios do sono na doença de Alzheimer e outras demências. Clin Cornerstone 2004; 6(Suppl 1A): S16-28.
- Palmer K, et al: Perturbação do Sono em Mild Cognitive Impairment and Association With Cognitive Functioning. Um Estudo de Controlo de Casos. Envelhecimento Frontal Neurosci 2018;10: 360.
- Rauchs G, et al.: Existe alguma ligação entre as alterações do sono e a memória na doença de Alzheimer? Neuroreport 2008; 19(11): 1159-1162.
- Kundermann B, et al.: Comparação das variáveis polissonográficas e a sua relação com a deficiência cognitiva em doentes com doença de Alzheimer e demência frontotemporal. J Psychiatr Res 2011; 45(12): 1585-1592.
- Ju YE, Lucey BP, Holtzman DM: Sleep and Alzheimer disease pathology-uma relação bidireccional. Nat Rev Neurol 2014; 10: 115-119. doi: 10.1038/nrneurol.2013.269
- Lim AS, Kowgier M, Yu L, Buchman AS, Bennett DA: Fragmentação do sono e o risco de incidente de doença de Alzheimer e declínio cognitivo em pessoas idosas. Dormir 2013; 36: 1027-1032. doi: 10.5665/sleep.2802
- Busche MA, Kekuš M, Förstl H: Como o sono e a doença de Alzheimer estão relacionados. Neurologista 2017; 88(3): 215-221.
- Xie L, et al.: Sleep drives metabolite clearance from the adultbrain. Ciência 2013; 342: 373-377.
- Boeve BF: distúrbio do comportamento do sono REM: Revisão actualizada das características principais, a associação distúrbio do comportamento do sono REM – doença neurodegenerativa, conceitos em evolução, controvérsias, e direcções futuras. Ann N Y Acad Sci 2010; 1184: 15-54.
- Oertel WH, et al.: distúrbio do comportamento do sono REM como fase prodrómica de α-synucleinopatias: sintomas, epidemiologia, fisiopatologia, diagnóstico e terapia. Nervenarzt 2014; 85(1): 19-25.
- Hemmeter UM: distúrbio do sono REM na demência e doença de Parkinson. Leading Opinions Neurology and Psychiatry 2018; 4: 15-17.
- De Cock VC, Vidailhet M, Arnulf I: Distúrbios do sono em doentes com parkinsonismo. Nat Clin Pract Neurol 2008; 4(5): 254-266.
- Placidi F, et al.: Ciclo sono-vigília e efeitos da monoterapia de cabergolina em doentes com a doença de novo Parkinson. Um estudo polissonográfico ambulatorial. J Neurol 2008; 255(7): 1032-1037.
- Foltynie T, et al.: A capacidade cognitiva de uma coorte de incidentes de doentes com Parkinson no Reino Unido. O estudo CamPaIGN. Cérebro 2004; 127(Pt 3): 550-560.
- Balas M, Giladi N, Gurevich T: Cognição na atrofia de sistemas múltiplos: perfil neuropsicológico e interacção com o humor. J Transmissão Neural 2010; 117(3): 369-375.
- Hemmeter UM: Sono e cognição na velhice. Psiquiatria & Neurologia 2012; 4: 10-14.
InFo NEUROLOGIA & PSYCHIATRY 2019; 17(1): 10-15.











