A doença arterial periférica (PAVD) é a manifestação de uma doença que é frequentemente mal avaliada na sua importância pelos pacientes, mas também pelos médicos. Embora a prevalência global se situe entre 3 e 10%, já ronda os 20% em doentes >70 anos [1]. Inicialmente, é apenas ligeiramente sintomática, mas a dor que ocorre durante o esforço provoca gradualmente uma restrição da actividade física – resultando numa qualidade de vida reduzida [2]. O prognóstico dos pacientes afectados é significativamente limitado pela manifestação da doença noutros órgãos. A reabilitação multimodal é o único conceito terapêutico que vai além do tratamento dos sintomas locais e melhora o prognóstico dos pacientes a longo prazo.
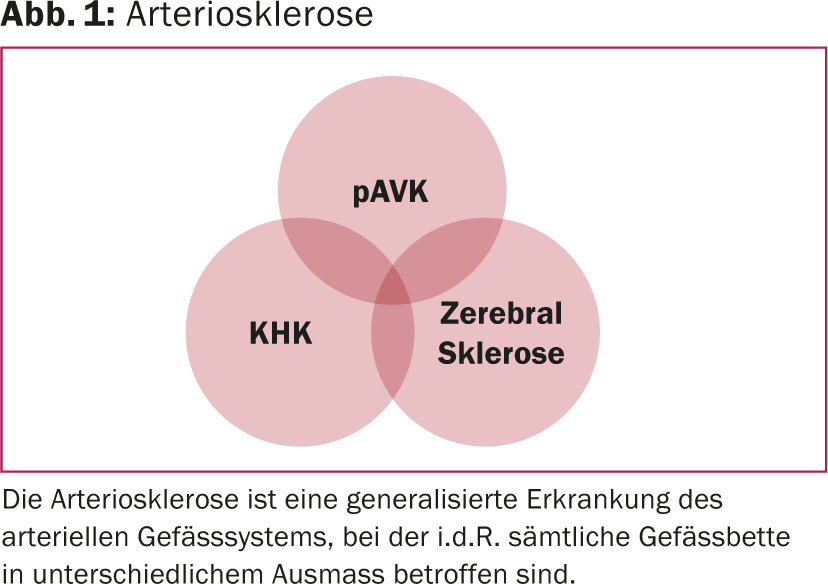
A doença arterial periférica (PAVD) é a manifestação de uma doença vascular sistémica que pode afectar todas as áreas dos vasos arteriais por igual. Para além das artérias das pernas, as artérias renais, as artérias coronárias e as artérias de abastecimento do cérebro são frequentemente afectadas. Mesmo que os sintomas de PAOD possam ser reduzidos localmente com várias estratégias de tratamento, a doença sistémica permanece – e progride. O prognóstico dos pacientes afectados é, em última análise, determinado de forma decisiva pela manifestação da doença noutros órgãos: nomeadamente nas artérias coronárias ou nas artérias fornecedoras de cérebros. O risco de complicações cardiovasculares é maior em pacientes com PAOD do que após um ataque cardíaco (Fig. 1).
Ao tratar pacientes com PAOD, é portanto particularmente importante travar a progressão da doença subjacente, para além dos sintomas manifestos. Consequentemente, o conceito de tratamento compreende duas abordagens (Fig. 2):
- Tratamento local do PAOD com o objectivo de aliviar os sintomas ou alargar a distância percorrida a pé.
- O tratamento da doença subjacente com o objectivo de melhorar a mortalidade através da redução das complicações cardiovasculares. O tratamento dos factores de risco vascular é particularmente importante.

Directrizes
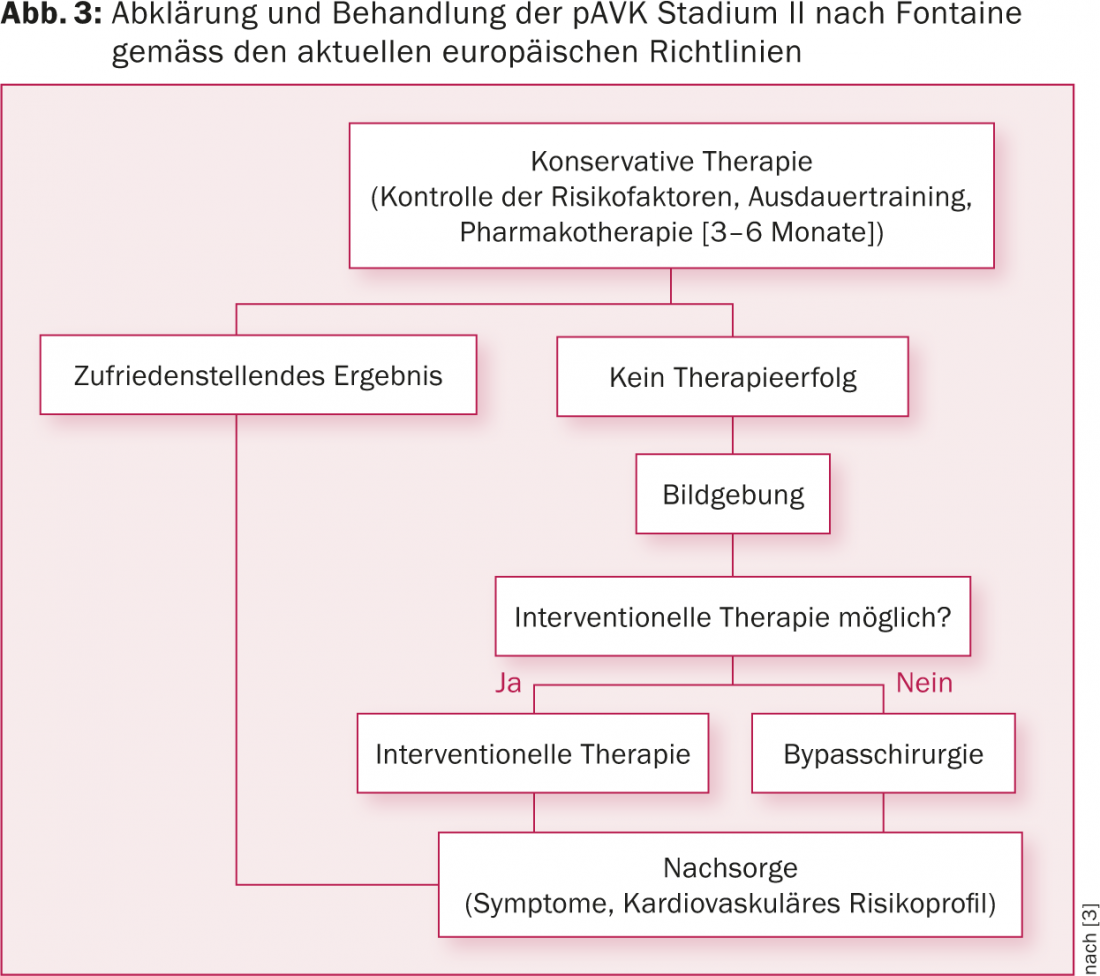
De acordo com as directrizes actuais, recomenda-se uma abordagem multimodal para pacientes com PAOD [3]. Isto inclui a optimização dos factores de risco vascular, para além da terapia medicamentosa. Em pAVK assintomático (fase I de acordo com Fontaine) ou claudicação intermitente (fase II de acordo com Fontaine), pode ser adoptada uma abordagem conservadora durante três a seis meses. Em contraste com a formação independente, a formação supervisionada recebe uma recomendação da AI [3]. Apenas se isto não melhorar os sintomas é recomendado um procedimento intervencional ou cirúrgico (Fig. 3).
Opções terapêuticas
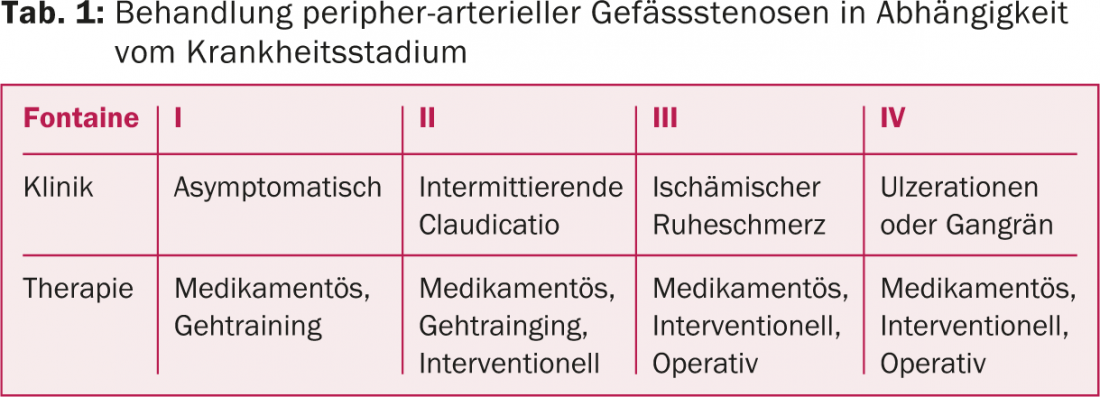
Para tratar as estenoses periféricas, o treino da marcha, as terapias intervencionistas ou cirúrgicas são indicados em função do estádio da doença (Quadro 1).
Em muitos casos, o PAD de fase I e de fase II de Fontaine pode ser tratado de forma conservadora. A partir da fase II, são utilizados procedimentos de intervenção adicionais. A partir das fases III e IV, uma abordagem interventiva ou cirúrgica é geralmente o tratamento de escolha.
A seguir, serão discutidas as opções de tratamento conservador para pacientes com PAOD.
Terapia com medicamentos
A inibição da agregação plaquetária para melhorar a reologia e a terapia com estatinas é padrão em doentes com PAOD. As estatinas têm propriedades pleomórficas para além do seu efeito de redução do colesterol, que têm um impacto positivo na progressão do PAOD. Para além de uma redução significativa dos traços, as estatinas também levaram a um aumento da distância a pé em comparação com o placebo [4].
Formação a pé
As possibilidades terapêuticas de treino (a pé), que podem ser realizadas até à fase II, são conhecidas apenas por alguns. Vários estudos demonstraram que um programa de exercício estruturado em doentes com PAOD de fase I e II é equivalente à terapia intervencionista em termos de aumento da distância percorrida a pé sem dor e absoluta [5]. Além disso, os pacientes com uma abordagem terapêutica baseada em exercícios para tratar PAOD requerem menos procedimentos invasivos em geral [5], é uma terapia rentável [6] (Fig. 4).
A formação causa uma melhoria da função endotelial e capilarização, bem como uma melhor exaustão de O2 na periferia [7]. Um aumento na colateralização não pôde ser comprovado em estudos. A perfusão melhorada leva a uma maior economia das sequências de movimento e a uma remodelação da musculatura, o que resulta numa maior melhoria do desempenho. É interessante que uma melhoria na distância percorrida a pé sem dor poderia ser mostrada para diferentes formas de treino [8]. Para além do treino de corrida, também foi possível demonstrar efeitos positivos para o treino de ergómetro ou de força, e o treino de braço superior também foi eficaz [9]. Os pacientes que só podem participar no treino a pé de forma limitada podem assim utilizar formas alternativas de treino para melhorar o seu estado e alargar a sua distância a pé. Esta formação alternativa também pode ser considerada na fase III de acordo com Fontaine, enquanto que a formação baseada no movimento está contra-indicada na fase IV. Podem esperar-se efeitos positivos da formação, especialmente em doentes com lesões proximais onde ainda se podem medir boas pressões de fecho do tornozelo (óptimo >80 mmHg). Um longo historial médico ou uma doença concomitante limitativa, ambas restringindo o treino físico, têm um efeito desfavorável no sucesso do treino.

Melhoria do perfil de risco cardiovascular
Uma melhoria no prognóstico dos pacientes com PAOD só é alcançada através da melhoria do perfil de risco cardiovascular [7]. O factor de risco mais importante, mas também o mais difícil de controlar, é o fumo de cigarro. O uso de cigarros leva a uma progressão mais rápida da PAOD, ao aumento das amputações e ao aumento significativo da mortalidade cardiovascular [10]. Hipertensão arterial, hipercolesterolemia, obesidade e diabetes são outros factores de risco com impacto no prognóstico [11]. O ajuste óptimo da pressão sanguínea pode reduzir os eventos cardiovasculares. Em geral, os valores de pressão arterial <140/90 mmHg são alvo – a contra-indicação para os beta-bloqueadores que costumavam existir desde a fase III foi levantada. Em diabéticos, deve ser sempre atingido um HbA1c inferior a 6,5 e os valores de tensão arterial inferiores a 130/85 mmHg devem ser apontados para [12]. Na terapia com estatina, o valor-alvo para o colesterol LDL é <1,8 mmol/l.
Terapia abrangente através da reabilitação PAVK – Melhor Tratamento Médico?
Um programa de reabilitação ambulatório específico para PAOD (Quadro 2) é actualmente a única opção para o tratamento exaustivo de pacientes. Os custos de tal programa de reabilitação ambulatória de doze semanas são cobertos pelos fundos de seguro de saúde. A combinação de formação supervisionada e orientada profissionalmente em conjunto com a modificação dos factores de risco e a optimização da terapia medicamentosa através de um acompanhamento atento por médicos e serviços associados permite uma melhoria dos sintomas e do prognóstico [13]. A continuidade dos cuidados oferece apoio aos doentes na realização das mudanças de comportamento necessárias.
Globalmente, um aumento de 50-200% na distância percorrida a pé pode ser alcançado através de formação. Para alcançar um sucesso óptimo (isto é, uma melhoria na distância percorrida a pé), deve ser realizada uma formação adequada pelo menos três vezes por semana durante 30 minutos durante um período de pelo menos três meses [14]. A formação supervisionada é superior à formação independente [15,16].
Como parte de um programa de reabilitação, os pacientes são motivados para se envolverem em actividade física regular e, em particular, aprenderem uma formação adequada e eficiente na marcha. O programa de formação inclui normalmente diferentes formas de formação para abordar o maior número possível de pacientes e para os motivar a integrar a actividade física na sua vida quotidiana. Assim, a formação contínua é realizada em alternância com outras formas de formação. Os pacientes são convidados a correr com uma intensidade pré-determinada até ao início da dor, após o que é feita uma pausa até que a recuperação da dor se instale. O conceito de formação na área da dor foi abandonado devido à redução da adesão dos pacientes. Além disso, o benefício adicional de tal formação “na área da isquemia” não pôde ser provado com certeza.
A fim de tratar os factores de risco secundários da melhor forma possível, o historial do tabagismo e a vontade de deixar de fumar são avaliados por um aconselhamento especializado de paragem do tabagismo como padrão. Se houver um desejo de deixar de fumar, a terapia comportamental é realizada com o apoio de medicamentos, se necessário. A disponibilidade de tais serviços em programas de reabilitação permite aos pacientes um acesso fácil – a supervisão atenta durante o programa de reabilitação aumenta as hipóteses de sucesso. As conferências de acompanhamento e o aconselhamento nutricional abrangente apoiam uma mudança de comportamento auto-responsável, que a longo prazo consegue uma melhoria do perfil de risco e do prognóstico. Com o apoio de um psicólogo, é muitas vezes mais fácil modificar os factores psicossociais que afectam o cumprimento e o sucesso do tratamento a longo prazo.

Resumo
Programas estruturados de reabilitação para pacientes com PAOD implementam o conceito de terapia multimodal recomendado nas directrizes. Os pacientes aprendem uma formação estruturada e eficiente e melhoram o seu perfil de risco cardiovascular, o que explica os resultados positivos a longo prazo com uma taxa de intervenção global mais baixa. A reabilitação multimodal é o único conceito terapêutico que vai para além do tratamento dos sintomas locais a longo prazo e, portanto, também melhora o prognóstico dos pacientes. Os custos do programa são cobertos pelas companhias de seguros de saúde de acordo com o Regulamento Suíço sobre Prestações de Cuidados de Saúde.
Literatura:
- Selvin E, Erlinger TP: Prevalência e factores de risco de doença arterial periférica nos Estados Unidos: resultados do National Health and Nutrition Examination Survey, 1999-2000. Circulação 2004; 110(6): 738-743. Epub 2004/07/21.
- Spronk S, et al: Impacto da claudicação e do seu tratamento na qualidade de vida. Seminários em cirurgia vascular 2007; 20(1): 3-9. Epub 2007/03/28.
- Tendera M, et al.: Orientações CES sobre o diagnóstico e tratamento das doenças das artérias periféricas: Documento que abrange a doença aterosclerótica das carótidas extracranianas e das artérias vertebrais, mesentéricas, renais, das extremidades superiores e inferiores: a Task Force sobre o diagnóstico e tratamento das doenças das artérias periféricas da Sociedade Europeia de Cardiologia (CES). European heart journal 2011; 32(22): 2851-2906. Epub 2011/08/30.
- Mohler ER, Hiatt WR, Creager MA: A redução do colesterol com atorvastatina melhora a distância a pé em doentes com doença arterial periférica. Circulação 2003; 108(12): 1481-1486. Epub 2003/09/04.
- Fakhry F, et al: Eficácia clínica a longo prazo da terapia de exercício supervisionado versus revascularização endovascular para claudicação intermitente a partir de um ensaio clínico aleatório. The British journal of surgery 2013; 100(9): 1164-1171. Epub 2013/07/12.
- Spronk S, et al: Custo-eficácia de novas estratégias de reabilitação cardíaca e vascular para pacientes com doença arterial coronária. PloS one 2008; 3(12): e3883. Epub 2008/12/10.
- Hamburgo NM, Balady GJ: Exercício de reabilitação na doença arterial periférica: impacto funcional e mecanismos de benefícios. Circulação 2011; 123(1): 87-97. Epub 2011/01/05.
- Lauret GJ, et al: Modos de treino de exercício para claudicação intermitente. Cochrane Database Syst Rev 2014; 7: CD009638. Epub 2014/07/06.
- Parmenter BJ, et al: Uma revisão sistemática de ensaios controlados aleatórios: prescrição de marcha versus exercício alternativo como tratamento para claudicação intermitente. Aterosclerose 2011; 218(1): 1-12. Epub 2011/05/24.
- Lu L, Mackay DF, Pell JP: Meta-análise da associação entre o tabagismo e a doença arterial periférica. Coração 2013. Epub 2013/08/08.
- Kjeldsen SE, Aksnes TA, Ruilope LM: Implicações clínicas das Directrizes de Hipertensão ESH/ESC 2013: Metas, Escolha da terapia, e Monitorização da Pressão Arterial. Drogas em I&D 2014; 14(2): 31-43. Epub 2014/05/21.
- Adam DJ, Bradbury AW: documento TASC II sobre a gestão das doenças arteriais periféricas. Revista europeia de cirurgia vascular e endovascular : o jornal oficial da Sociedade Europeia de Cirurgia Vascular 2007; 33(1): 1-2. Epub 2006/12/13.
- Norgren L, et al: Consenso Inter-Sociedade para a Gestão das Doenças Arteriais Periféricas (TASC II). European journal of vascular and endovascular surgery: the official journal of the European Society for Vascular Surgery 2007; 33 Suppl 1: S1-75. Epub 2006/12/05.
- Gardner AW, Poehlman ET: Exercitar programas de reabilitação para o tratamento da dor da claudicação. Uma meta-análise. JAMA : a revista da Associação Médica Americana 1995; 274(12): 975-980. Epub 1995/09/27.
- Bendermacher BL, et al: Terapia de exercício supervisionada versus terapia de exercício não supervisionada para claudicação intermitente. Cochrane Database Syst Rev 2006(2): CD005263. Epub 2006/04/21.
- Fakhry F, et al: Terapia de marcha supervisionada em doentes com claudicação intermitente. Journal of vascular surgery 2012; 56(4): 1132-1142. Epub 2012/10/03.
CARDIOVASC 2014; 13(6): 30-33