Cerca de 12% da população sofre de enxaqueca. A doença neurológica é a segunda razão mais comum para viver com deficiência em todo o mundo e a razão mais comum para pessoas com menos de 50 anos. Uma boa profilaxia reduz o risco de progressão da doença e pode levar à remissão da doença. Os anticorpos CGRP (receptores) e a neuromodulação com Cefaly são dois pilares importantes para isso.
A enxaqueca é uma doença neurológica que afecta cerca de 12% da população [1]. Ocorre cerca de três vezes mais frequentemente nas mulheres do que nos homens. A enxaqueca é a segunda razão mais comum depois das dores lombares por viver com deficiência em todo o mundo e a razão mais comum para pessoas com menos de 50 anos [2]. As pessoas com enxaquecas crónicas perdem cerca de 14% da sua produtividade anual, e 20% delas declaram ser incapazes de executar tarefas necessárias para o seu trabalho [3]. Todos os anos, isto resulta em custos consideráveis para os afectados, bem como para os empregadores e para o sistema de saúde.
A essência da doença é que os pacientes afectados têm uma predisposição vitalícia para ataques de enxaqueca. O patomecanismo do ataque não é totalmente compreendido. A descoberta mais importante nos últimos anos é que o próprio ataque de dor de cabeça está muito provavelmente associado à disfunção das estruturas diencefálicas e mesencefálicas, nomeadamente o hipotálamo e o cinzento periaqueduttal [4]. Imediatamente antes dos ataques, a disfunção destas áreas leva a uma perturbação no processamento do input sensorial, especialmente o input sensorial do nervo trigémeo, que é responsável pela dor, mas também de outras áreas como os sistemas gastrointestinais (náuseas, vómitos) ou visuais/auditivos (fotofobia/fonofobia) [5]. Para além deste mecanismo central, o peptídeo relacionado com o género neuropeptídeo calcitonina (CGRP), demonstrou recentemente ser altamente relevante. Isto é aumentado no sangue da veia jugular durante ataques de enxaqueca e cai novamente após terapia bem sucedida com o sumatriptan [6,7]. Além disso, as infusões de CGRP podem desencadear ataques de enxaqueca em pacientes com enxaqueca, e bloquear os receptores de CGRP pode parar os ataques de enxaqueca [8,9]. O desenvolvimento de anticorpos contra o sistema CGRP revolucionou a terapia da enxaqueca na última década, e os bloqueadores orais dos receptores CGRP continuarão a ganhar importância na Suíça nos próximos anos.
O objectivo deste artigo é fornecer uma visão geral dos métodos actuais e inovadores de terapia da enxaqueca, com ênfase nos desafios da sua utilização na vida quotidiana.
Terapia
A terapia da enxaqueca consiste em dois pilares principais: terapia aguda tomada conforme necessário com o objectivo de aliviar a dor de enxaqueca e terapia básica tomada regularmente com o objectivo de reduzir a frequência e também a intensidade ou duração dos ataques de enxaqueca.
Terapia aguda: Para ataques ligeiros, os AINEs continuam a ser suficientes, enquanto que para ataques moderados a graves de enxaqueca ou na ausência de resposta, são utilizados triptanos, que são medicamentos específicos para a enxaqueca. Os triptanos diferem uns dos outros em termos de potência, duração da acção e modo de aplicação. Por exemplo, o sumatriptan subcutâneo e nasal, o zolmitriptan nasal e o eletriptan ou rizatriptan são altamente eficazes e têm um rápido início de acção. Para ataques de longa duração, preparações com uma longa meia-vida, tais como naratriptan, frovatriptan ou a combinação de um triptan com o naproxen da NSAID de acção prolongada, são uma opção. Almogran, naratriptan e frovatriptan são preparações com um perfil de efeito secundário favorável.
Os efeitos secundários, alguns dos quais relacionados com vasoconstritores, são os seguintes: aumento temporário da pressão arterial, raramente perturbações circulatórias, alterações do ECG, arritmia cardíaca, paraestesia das extremidades, sensação de frio até à síndrome de Raynaud, o que é muito raro na prática clínica, tonturas, sonolência ou fadiga e ruborização.
É importante evitar dores de cabeça por uso excessivo de medicamentos. De acordo com a classificação ICHD-3, isto está presente em doentes com dores de cabeça crónicas, ou seja, mais de 15 dias de dor de cabeça com uso de medicamentos em >10 dias/mês para triptanos ou >15 dias/mês para analgésicos.
Terapia básica: A terapia básica consiste em medidas medicamentosas e não medicamentosas. É importante notar que uma terapia básica óptima pode reduzir significativamente o risco de progressão da doença (de 6,8% para 1,9%) [10].
Medidas não-medicinais
Este é um estilo de vida saudável com horários regulares de sono e alimentação, uma dieta equilibrada e exercício físico regular (pelo menos 3x30min por semana). Novos estudos mostram mesmo que o treino de força é ligeiramente mais eficaz do que os desportos de resistência [11]. Técnicas de relaxamento como o relaxamento muscular progressivo de Jakobson são também importantes e podem reduzir os dias de enxaqueca em mais de 40% [12]. A instrução é simples e pode ser ensinada por fisioterapeutas ou aprendida por auto-estudo (por exemplo, via InselApp ou no Youtube). Outras medidas não medicinais incluem biofeedback, terapia psicológica da dor e, se necessário, terapia cognitiva comportamental.
Medidas medicinais
A utilização de medicação profilática é decidida numa base individual, dependendo do nível de sofrimento e atitude do paciente. Mais de quatro ataques de enxaqueca por mês, ataques prolongados, resposta insuficiente à terapia aguda, uso excessivo de medicamentos, absentismo frequente relacionado com a enxaqueca e um enfarte anterior associado à enxaqueca são indicações típicas para o início de uma terapia medicamentosa básica. (Fig. 1). É importante para a escolha da terapia ter em conta as comorbilidades do paciente, a fim de prevenir efeitos secundários indesejáveis. No caso do desejo de ter filhos, os bloqueadores beta e a amitriptilina são tipicamente possíveis em consulta com o ginecologista. Com as outras substâncias tais como topiramato ou flunarizina, a importância da contracepção deve ser sempre assinalada às mulheres em idade fértil.
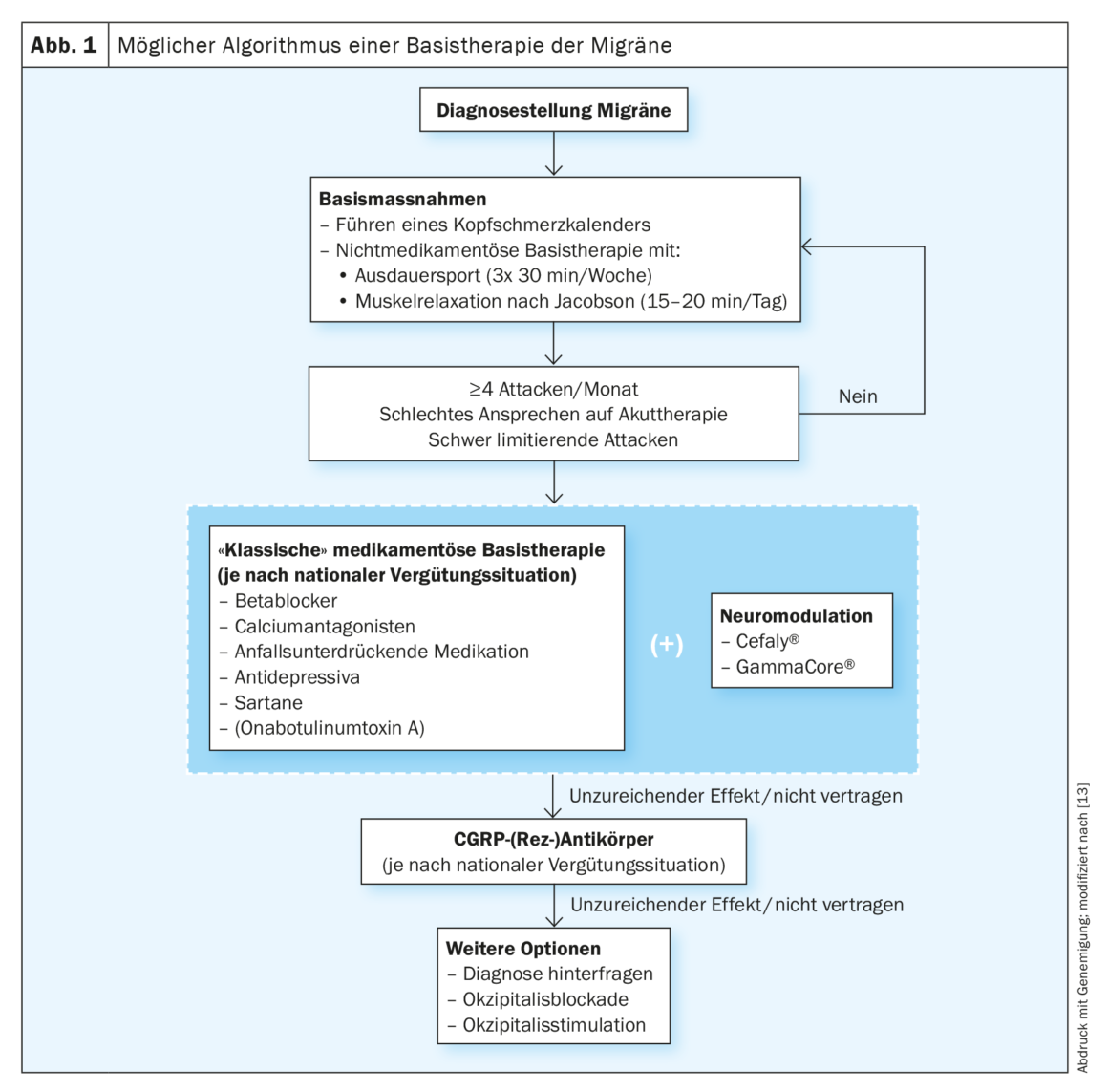
O efeito profiláctico dos beta-bloqueadores propranolol e metoprolol, o flunarizina antagonista do cálcio, os anticonvulsivos ácido valpróico e topiramato e a amitriptilina antidepressiva é melhor documentado em estudos controlados. O anti-hipertensivo Candesartan e o SNRI Venlafaxine são também boas alternativas. A dosagem lenta e a informação sobre os efeitos secundários são importantes.
A terapia básica deve ser tomada durante três meses e a eficácia avaliada utilizando o calendário das dores de cabeça. Se eficaz durante pelo menos seis meses, pode ser tentada uma redução cautelosa. A onabotulinumtoxina tipo A não é aprovada na Suíça para o tratamento da enxaqueca, mas pode ser aplicada em casos individuais através de uma aprovação de custos. Demonstrou-se ser mais eficaz que o placebo na profilaxia da enxaqueca crónica em ambos os ensaios da fase III PREEMPT 1 e 2 (redução média de 8,4 dias mensais de dor de cabeça com onabotulinumtoxina tipo A vs. 6,6 com placebo; p<0,001) [14]. De acordo com o esquema PREEMPT, o paciente recebe 31 injecções em sete áreas musculares específicas da cabeça e pescoço com uma dosagem mínima de 155 unidades. O intervalo entre tratamentos é de três meses.
Obstáculos
Um problema comum aos doentes de enxaqueca é a “longa viagem” do doente até ao diagnóstico ou tratamento. Muitos pacientes experimentam primeiro medicamentos dos seus conhecidos ou preparações que encontram na Internet ou obtêm do seu farmacêutico. Se, no decurso do tratamento, o sofrimento aumentar, o médico de família é consultado. Pode levar meses a anos para que o paciente seja encaminhado para um neurologista ou um neurologista especializado em dores de cabeça. Esta longa jornada de sofrimento está frequentemente associada também ao medo, desespero, frustração e cepticismo em relação à medicação.
Outro problema é a baixa proporção de pacientes que recebem terapia básica. Apesar dos conselhos médicos, apenas 26% dos pacientes com direito à terapia básica receberam-na num estudo. Cerca de dois terços dos doentes com enxaqueca crónica nunca receberam terapia básica [15]. Outro factor de complicação é a baixa aderência. Cerca de 80% dos doentes com enxaquecas crónicas interrompem a terapia no primeiro ano [16]. Números semelhantes são encontrados para doentes com enxaqueca episódica [17]. As principais razões para isto não são claras, mas a falta de esperança de que o medicamento funcione de todo, a preocupação com os efeitos secundários, o custo, e um certo cepticismo entre os jovens sobre a medicação oral tomada diariamente são certamente relevantes.
Opções e descobertas recentes
É importante que as principais pessoas de contacto dos pacientes (farmacêuticos, clínicos gerais) identifiquem os casos mais complexos numa fase inicial. Os pacientes mais severamente afectados têm ataques de enxaqueca frequentes ou mesmo uma dor de cabeça contínua; necessitam de analgésicos regulares e, portanto, têm um risco acrescido de cronicidade ou respondem apenas temporariamente, se é que o fazem, a analgésicos convencionais ou a terapêuticas básicas.
Terapia de anticorpos: Um grande avanço no tratamento da enxaqueca é a utilização de anticorpos monoclonais, que foram aprovados na Suíça durante alguns anos. Estes medicamentos estão sujeitos a uma limitação. Podem ser utilizados em pacientes com enxaqueca refratária com episódios de alta frequência (≥8 enxaqueca dias/mês) ou enxaqueca crónica. A terapia refractária é definida neste contexto como tratamento prévio com pelo menos dois dos seguintes medicamentos que não tiveram sucesso ou foram descontinuados devido a efeitos secundários: Beta-bloqueadores (metoprolol ou propranolol), amitriptilina, medicamentos supressores de convulsões (principalmente topiramato, mas também valproato) e antagonistas do cálcio (principalmente flunarizina). Em alternativa, devem estar presentes contra-indicações para os quatro grupos. As vantagens destas substâncias são o seu rápido início de acção, boa eficácia e tolerabilidade, e facilidade de utilização (1× por mês, por cerca de 1× a cada três meses). Espera-se que isto resulte numa melhor aderência em comparação com a terapêutica oral. Os principais efeitos secundários são a obstipação e a reacção local em redor do local de injecção. As desvantagens da terapia são certamente os custos bastante elevados, as complexas limitações descritas acima e, claro, o tempo relativamente curto que os preparativos estão disponíveis com a correspondente pouca experiência. Por exemplo, fora dos ensaios de fase III, verificou-se nos últimos anos que os anticorpos CGRP podem provavelmente agravar a síndrome de Raynaud, por vezes significativamente, e que pode ser necessária uma monitorização mais estreita em alguns doentes com hipertensão arterial ou cardiopatia.
Especificamente, estes medicamentos são anticorpos contra o receptor CGRP (erenumab) ou contra o próprio ligando CGRP (eptinezumab, fremanezumab, galcanezumab). Erenumab, fremanezumab e galcanezumab são administrados por via subcutânea, eptinezumab por via intravenosa.
Uma vez que o eptinezumab é administrado por via intravenosa, funciona particularmente rápido. Por exemplo, quando a profilaxia é iniciada dentro de um ataque, 46,6% dos pacientes estão sem dor dentro de quatro horas, em comparação com 26,4% no grupo placebo [18]. É de salientar que o eptinezumab não é aprovado para o tratamento agudo da enxaqueca. Um factor limitante pode ser a visita ao hospital necessária para a infusão. O Fremanezumab juntamente com o eptinezumab oferecem a vantagem de uso único durante três meses, ao contrário do erenumab e do galcanezumab que são injectados 1× mês. Galcanezumab deve ser carregado com duas doses na primeira aplicação. Erenumab oferece a vantagem de um possível aumento de dose (de 70 mg para 140 mg).
Neuromodulação: Nas abordagens neuromodulatórias, os procedimentos de estimulação eléctrica e/ou magnética actuam directamente sobre as células nervosas do cérebro ou nervos periféricos com o objectivo de aumentar o limiar da dor e assim reduzir a frequência e intensidade da sensação de dor. A vantagem da neuromodulação, especialmente os métodos não invasivos, é a falta de efeitos secundários sistémicos e a melhor tolerância que se pode assumir em comparação com a medicação oral. Além disso, estes procedimentos podem ser utilizados diariamente como terapia aguda sem o risco de uma dor de cabeça de uso excessivo.
É feita uma distinção entre procedimentos invasivos, nos quais é implantado um estimulador com eléctrodos, e procedimentos não invasivos, nos quais os dispositivos são inseridos na pele pelo paciente. Entre os procedimentos não invasivos, este artigo centra-se na estimulação transdérmica do nervo vago e do nervo supraorbital. Procedimentos invasivos como a estimulação occipital nervosa devem ser reservados para casos resistentes à terapia e só devem ser utilizados após avaliação interdisciplinar por neurologistas com neurocirurgiões e colegas em psicossomática.
Estimulação transcutânea do nervo supraorbital (Cefaly®)
Depois de fixar um eléctrodo auto-adesivo à testa, a Cefaly é ligada magneticamente ao eléctrodo. Micro-pulsos precisos são então enviados através do eléctrodo para os ramos supraorbital e supratroclear do nervo oftálmico para aliviar a dor de cabeça durante um ataque de enxaqueca (tratamento agudo) ou para prevenir futuros ataques de enxaqueca (tratamento preventivo).
O dispositivo oferece dois programas diferentes: Um programa para terapia básica, que é utilizado diariamente durante cerca de 20 minutos (estimulação de baixa frequência) e um segundo programa para terapia aguda durante mais de 60 minutos (estimulação de alta frequência). Numerosos estudos apoiam o efeito da Cefaly sobre a enxaqueca. Por exemplo, um estudo duplo-cego, controlado por uma farsa, mostrou uma redução de 19% nos ataques de enxaqueca no grupo verum em comparação com uma redução de 3% no grupo placebo [19]. Num estudo piloto americano aberto, houve uma redução de 57,1% na intensidade média da dor após a utilização do dispositivo durante uma hora [20].
Na Suíça, o dispositivo é inicialmente adquirido pelos pacientes directamente do fabricante. Se o paciente não beneficiar dele, pode devolvê-lo e receber um reembolso parcial. Se eficaz, o reembolso parcial como unidade TENS é possível mediante receita médica.
Estimulação transcutânea do nervo vago (GammaCore®)
A estimulação do nervo vago tem sido usada há muito tempo como terapia de apoio para epilepsia e depressão difíceis de tratar. Já foi demonstrado que na dor crónica, o nervo vago é frequentemente menos activo e assim o equilíbrio entre o sistema nervoso simpático e parassimpático é perturbado. Se o sistema nervoso parassimpático puder ser estimulado, os pacientes sentem menos dor.
Alguns estudos mostraram um efeito na dor de cabeça de grupo [21]. Além disso, foi demonstrado que a estimulação nervosa vaginal inibe a depressão de propagação cortical, que pode estar na base da aura da enxaqueca [22]. Estudos abertos sugerem um efeito também para o tratamento de ataques de enxaqueca aguda [23,24]. No entanto, dois grandes estudos, controlados por placebo e duplo-cegos, mostraram apenas uma pequena redução, não significativa, dos dias de enxaqueca em comparação com a estimulação Sham [25,26].
A estimulação do nervo vago com gammaCore® é geralmente feita 2× por dia (recomendado: manhã e noite com 2-3 estimulações cada). Estes duram 90 segundos cada um. O dispositivo pode ser utilizado por um máximo de 31 dias de calendário a partir da primeira activação e permite até 300 estimulações. Assim, para além da profilaxia regular (cerca de 186 estimulações), há capacidade suficiente para estímulos (terapêuticos agudos) de reserva.
Neste momento, o dispositivo não está disponível na Suíça, e a situação actual do estudo não é convincente até à data. Para casos individuais, contudo, pode ser encomendado como um julgamento de cura individual do Reino Unido, por exemplo. As contra-indicações para o dispositivo Cefaly e o Gamma-Core são dispositivos electrónicos implantados, tais como pacemakers.
Prevenção na vida quotidiana
Os anticorpos monoclonais CGRP podem ajudar a responder a necessidades não satisfeitas na prevenção da enxaqueca na vida quotidiana. Os resultados da prática diária (dados de provas do mundo real) mostram um perfil de eficácia e segurança comparável em comparação com os estudos de registo aleatórios. Os dados do estudo da Garlit [27] são dignos de menção. Este é um estudo de coorte observacional multicêntrico prospectivo de Itália com 163 participantes com enxaqueca episódica de alta frequência (HFEM, 8-14 dias de enxaqueca por mês) e enxaqueca crónica (CM). Os doentes receberam uma dose de carga de galcanezumab 240 mg s/c seguida de 120 mg s/c por mês.
Após seis meses, os dias mensais de enxaqueca diminuíram oito dias em doentes com HFEM e os dias de enxaqueca diminuíram 13 dias em doentes com CM. Além disso, houve uma rápida redução dos dias de enxaqueca já no primeiro mês de tratamento em mais de 60% dos doentes, que se prolongaram ao longo dos seis meses. 76,5% dos doentes com HFEM e 63,5% dos doentes com CM atingiram uma taxa de resposta de 50% durante três meses consecutivos. Além disso, existe um perfil de tolerabilidade favorável com 10,3% de acontecimentos adversos ao longo de seis meses, mais comummente a obstipação e reacções no local de injecção. Não foram notificados quaisquer acontecimentos adversos graves.
Num estudo do mundo real de 26 pacientes com enxaqueca crónica com e sem medicação – dor de cabeça de uso excessivo que tinham falhado pelo menos três terapias preventivas, 62% dos pacientes mostraram uma mudança de enxaqueca crónica para enxaqueca episódica no primeiro ano de tratamento [28]. Em contraste, a probabilidade de remissão espontânea é de apenas 26,1% ao longo de dois anos. Os dados acima referidos referem-se ao galcanezumab, mas a experiência da prática clínica mostra resultados comparáveis para todas as preparações de anticorpos.
Resumo
Existe actualmente um grande número de terapias eficazes para o tratamento da enxaqueca. É feita uma distinção entre terapia aguda e terapia básica, e entre procedimentos medicamentosos e não medicamentosos. Uma boa profilaxia reduz o risco de progressão da doença e pode levar à remissão da doença. Infelizmente, apenas uma pequena proporção de pacientes de enxaqueca recebe terapia básica, embora isto fosse indicado. E os doentes que recebem profilaxia demonstram frequentemente baixa aderência à medicação. Melhorar isto é uma tarefa conjunta de todos os grupos profissionais envolvidos no tratamento de doentes de enxaqueca. Embora só tenham sido aprovados na Suíça há alguns anos, os anticorpos CGRP (receptores) já representam um importante pilar da terapia da enxaqueca. Uma adição promissora à profilaxia regular sem drogas é a neuromodulação com Cefaly®.
Mensagens Take-Home
- A enxaqueca é uma das causas mais comuns de incapacidade em pessoas com menos de 50 anos.
- Uma boa profilaxia reduz o risco de progressão da doença e pode levar à remissão da doença.
- Os anticorpos CGRP (receptores) e a neuromodulação com Cefalia são dois pilares importantes da terapia da enxaqueca.
Literatura:
- Burch RC, Buse DC, Lipton RB: Enxaqueca: Epidemiologia, Carga, e Comorbidade. Neurol Clin 2019 Nov; 37(4): 631-649. doi: 10.1016/j.ncl.2019.06.001. Epub 2019 Ago 27. PMID: 31563224.
- Steiner TJ, Stovner LJ, Vos T, et al: (2018). A enxaqueca é a primeira causa de incapacidade nos menores de 50 anos: os políticos da saúde irão agora ter em conta? The journal of headache and pain, 19(1), 17. doi:10.1186/s10194-018-0846-2
- Fórum sobre Enxaquecas e Deficiência, Dores de Cabeça e Enxaquecas,
5886319ba5790a66cf05d235/t/5c65958215fcc0538b9c85en/1550161282886/HMPF_Migraine+%26+Disability+Graphic_Feb+2019 .pdf - Maniyar FH, Sprenger T, Monteith T, et al: Activações cerebrais na fase premonitória de ataques de enxaqueca provocados por nitroglicerina. Cérebro 2014 Jan; 137(Pt 1): 232-241. doi: 10.1093/brain/awt320. Epub 2013 Nov 25. PMID: 24277718.
- Goadsby PJ, Holland PR, Martins-Oliveira M, et al: Pathophysiology of Enxaqueca: A Disorder of Sensory Processing. Physiol Rev 2017 Abr; 97(2): 553-622. doi: 10.1152/physrev.00034.2015. PMID: 28179394; PMCID: PMC5539409.
- Goadsby PJ, Edvinsson L, Ekman R. Libertação de peptídeo vasoativo na circulação extracerebral de humanos durante enxaquecas. Ann Neurol. 1990 Ago;28(2):183-7. doi: 10.1002/ana.410280213. PMID: 1699472.
- Goadsby PJ, Edvinsson L: O sistema trigeminovascular e a enxaqueca: estudos que caracterizam as alterações cerebrovasculares e neuropeptídicas observadas em humanos e gatos. Ann Neurol 1993 Jan; 33(1): 48-56. doi: 10.1002/ana.410330109. PMID: 8388188.
- Lassen LH, Haderslev PA, Jacobsen VB, et al: CGRP pode desempenhar um papel causal na enxaqueca. Cephalalgia 2002 Fev; 22(1): 54-61. doi: 10.1046/j.1468-2982.2002.00310.x. PMID: 11993614.
- Olesen J, Diener HC, Husstedt IW, et al, BIBN 4096 BS Clinical Proof of Concept Study Group: Calcitonin antagonista do receptor do peptídeo relacionado com o género BIBN 4096 BS para o tratamento agudo da enxaqueca. N Engl J Med. 2004 Mar 11;350(11): 1104-1110. doi: 10.1056/NEJMoa030505. PMID: 15014183.
- Lipton RB, Fanning KM, Serrano D, et al: O tratamento ineficaz da enxaqueca episódica aguda está associado à enxaqueca crónica recém-iniciada. Neurologia 2015 Fev 17; 84(7): 688-695. doi: 10.1212/WNL.00000000001256. epub 2015 Jan 21. PMID: 25609757; PMCID: PMC4336107.
- Woldeamanuel YW, Oliveira ABD: Qual é a eficácia do exercício aeróbico versus o treino de força no tratamento da enxaqueca? Uma revisão sistemática e uma meta-análise em rede de ensaios clínicos. J Dores de cabeça 23, 134 (2022).
https://doi.org/10.1186/s10194-022-01503-y - Meyer B, Keller A, Wöhlbier HG, et al: O relaxamento muscular progressivo reduz a frequência da enxaqueca e normaliza as amplitudes da variação negativa contingente (CNV). J Dor de cabeça 17, 37 (2016). https://doi.org/10.1186/s10194-016-0630-0
- Frank J, Schankin CJ: Opções de tratamento actuais e futuras para a enxaqueca: uma actualização. Corrente Neuro 2021;5: 23-30. (A imagem reproduzida com permissão).
- Dodick DW, Turkel CC, DeGryse RE, PREEMPT Chronic Migraine Study Group, et al: OnabotulinumtoxinA para o tratamento da enxaqueca crónica: resultados conjuntos das fases duplo-cego, aleatorizado e controlado por placebo do programa clínico PREEMPT. Dor de cabeça 2010 Jun; 50(6): 921-936.
doi: 10.1111/j.1526-4610.2010.01678.x. Epub 2010 7 de Maio. PMID: 20487038. - Lipton RB, Nicholson RA, Reed ML, et al: Diagnóstico, consulta, tratamento, e impacto da enxaqueca nos EUA: Resultados do estudo OVERCOME (EUA). Dor de cabeça 2022 Fev; 62(2): 122-140. doi: 10.1111/head.14259. epub 2022 Jan 25. PMID: 35076091; PMCID: PMC9305407.
- Hepp Z, Dodick DW, Varon SF, et al: Aderência a medicamentos preventivos da enxaqueca oral entre doentes com enxaqueca crónica. Cefalalgia. 2015 Maio; 35(6): 478-488. doi: 10.1177/0333102414547138. epub 2014 ago 27. PMID: 25164920.
- Berger A, Bloudek LM, Varon SF, Oster G: aderência com profilaxia de enxaqueca na prática clínica. Pract 2012 Set;12(7): 541-549. doi: 10.1111/j.1533-2500.2012.00530.x. Epub 2012 Fev 2. PMID: 22300068.
- Winner, et al: Effects of Intravenous Eptinezumab vs Placebo on Headache Pain and Most Bothersome Symptom When Initiated During a Enxaquiraine Attack: A Randomized Clinical Trial. JAMA 2021; 325(23): 2348-2356.
- Schoenen J, Vandersmissen B, Jeangette S, et al: Prevenção da enxaqueca com um estimulador transcutâneo supraorbital. Um ensaio controlado aleatório. Neurologia Fev 2013, 80(8); 697-704;
DOI: 10.1212/WNL.0b013e3182825055 - Chou DE, Gross GJ, Casadei CH, Yugrakh MS: Estimulação do Nervo Trigémeo Externo para o Tratamento Agudo da Enxaqueca: Enxaqueca com rótulo aberto sobre Segurança e Eficácia. Neuromodulação 2017 Out; 20(7): 678-683. doi: 10.1111/ner.12623. Epub 2017 Jun 5. PMID: 28580703.
- Gaul C, Diener HC, Silver N, Magis D, et al: Estimulação não invasiva do nervo vago para PREVention e Tratamento agudo da dor de cabeça crónica de agregados (PREVA): Um ensaio aleatório controlado. Cefalalgia. 2016 Maio;36(6):534-46. doi: 10.1177/0333102415607070. epub 2015 Set 21. PMID: 26391457; PMCID: PMC4853813.
- Chen SP, Ay I, de Morais AL, et al: Vagus nerve stimulation inhibits cortical spreading depression. Dor 2016; 157: 797-805
- Barbanti P, Grazzi L, Egeo G, et al: Estimulação não invasiva do nervo vago para o tratamento agudo da enxaqueca crónica e de alta frequência: um estudo com rótulo aberto. The journal of headache and pain 2015; 16: 61. 11.
- Goadsby PJ, Grosberg BM, Mauskop A, et al: Effect of noninvasive vagus nerve stimulation on acute enxaqueaine: an openlabel pilot study. Cefalalgia: uma revista internacional de dor de cabeça 2014; 34: 986-999.
- Diener HC, Goadsby PJ, Ashina M, et al: Estimulação não invasiva do nervo vago (nVNS) para o tratamento preventivo da enxaqueca episódica: O ensaio PREMIUM multicêntrico, duplo-cego, aleatorizado e controlado por simulacro. Cephalalgia 2019 Out; 39(12): 1475-1487. doi: 10.1177/0333102419876920. epub 2019 Set 15. PMID: 31522546; PMCID: PMC6791025.
- Silberstein SD, Calhoun AH, Lipton RB, EVENT Study Group, et al: Prevenção crónica da enxaqueca com estimulação não invasiva do nervo vago: O estudo EVENT. Neurologia 2016 Ago 2; 87(5): 529-38. doi: 10.1212/WNL.00000000002918. epub 2016 Jul 13. PMID: 27412146; PMCID: PMC4970666.
- Vernieri F, Altamura C, Brunelli N, et al: Galcanezumab para a prevenção da enxaqueca episódica e crónica de alta frequência na vida real em Itália: um estudo de coorte prospectivo multicêntrico (o estudo GARLIT). J Dor de cabeça 2021 de Maio 3;22(1): 35. doi: 10.1186/s10194-021-01247-1. PMID: 33941080; PMCID: PMC8091153.
- Vaghi G, Bitetto V, De Icco R, et al: Experiência real de um ano de tratamento com galcanezumab em enxaqueca crónica com e sem medicação, dor de cabeça de uso excessivo. Cefalalgia 2021; 41: 162.
InFo NEUROLOGIA & PSYCHIATry 2023; 21(2): 6-10.