Relato de caso: Uma mulher de 32 anos de idade, anteriormente saudável, desenvolveu afasia motora súbita e suave na 26ª semana de gravidez.
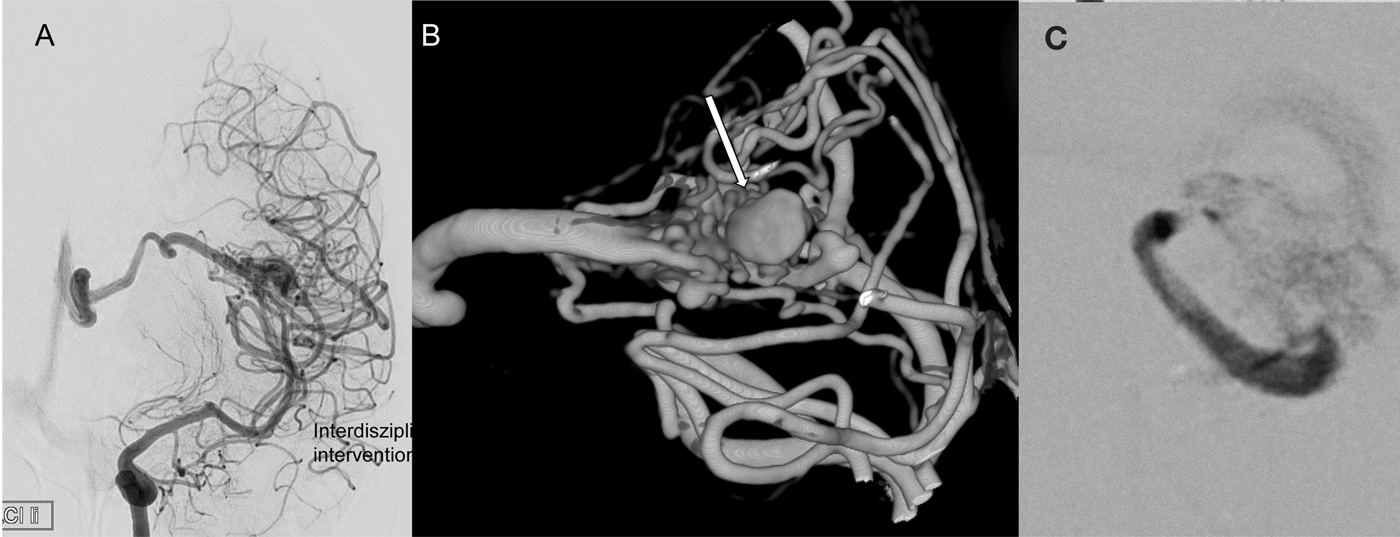
A imagem mostrou uma hemorragia intracerebral frontal esquerda (Fig. 1a). A causa foi uma malformação arteriovenosa (AVM) no opérculo frontal, com fornecimento complexo através de ramos da artéria cerebral média. A drenagem venosa foi superficial ao seio sagital superior e profunda, em direcção à veia cerebral interna (Fig. 1b).

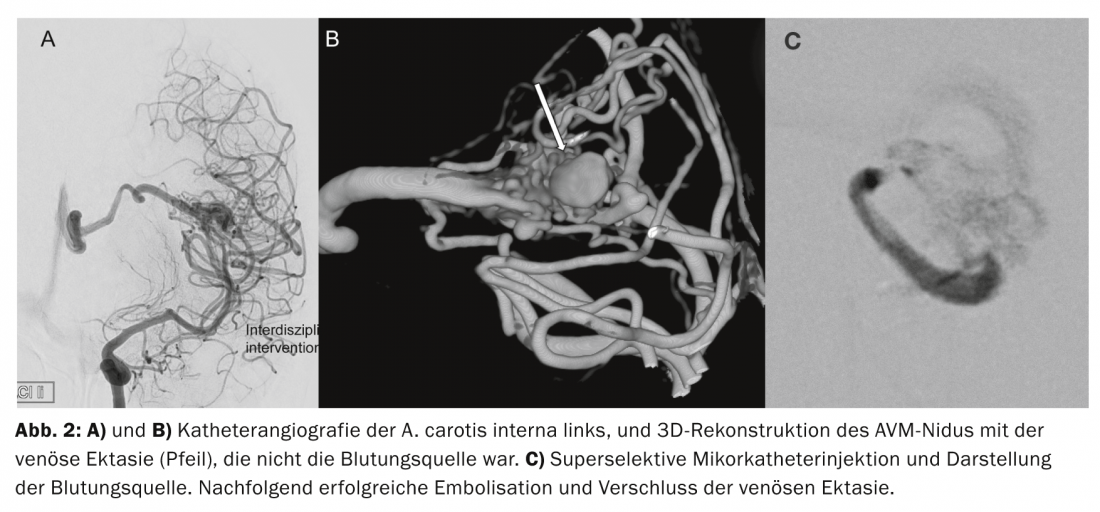
Devido à gravidez, a decisão foi tomada após discussão interdisciplinar para tratar inicialmente a hemorragia relativamente assintomática e a pequena MVA de forma conservadora. Os sintomas desapareceram completamente no espaço de algumas semanas. Após um parto sem problemas por cesariana, foi obtida uma angiografia de cateter para avaliação posterior e foi decidido visualizar de forma super-selectiva a porção de fornecimento com ectasia vascular associada pré-surgicamente e abordá-la endovascularmente se necessário. Esta parte da angiomnida foi parcialmente embolizada com sucesso após sondagem super-selectiva (Fig. 2). A eliminação completa não foi possível devido à estreita ligação das artérias normais que abastecem o cérebro com as artérias finas, perfurantes que abastecem a MVA.
Foi realizada uma ressonância magnética pós-intervencional para planear outras medidas terapêuticas. Nas imagens funcionais, foi detectada uma localização altamente eloquente do angioma residual com uma relação directa com o opérculo frontal e a região da fala motora.
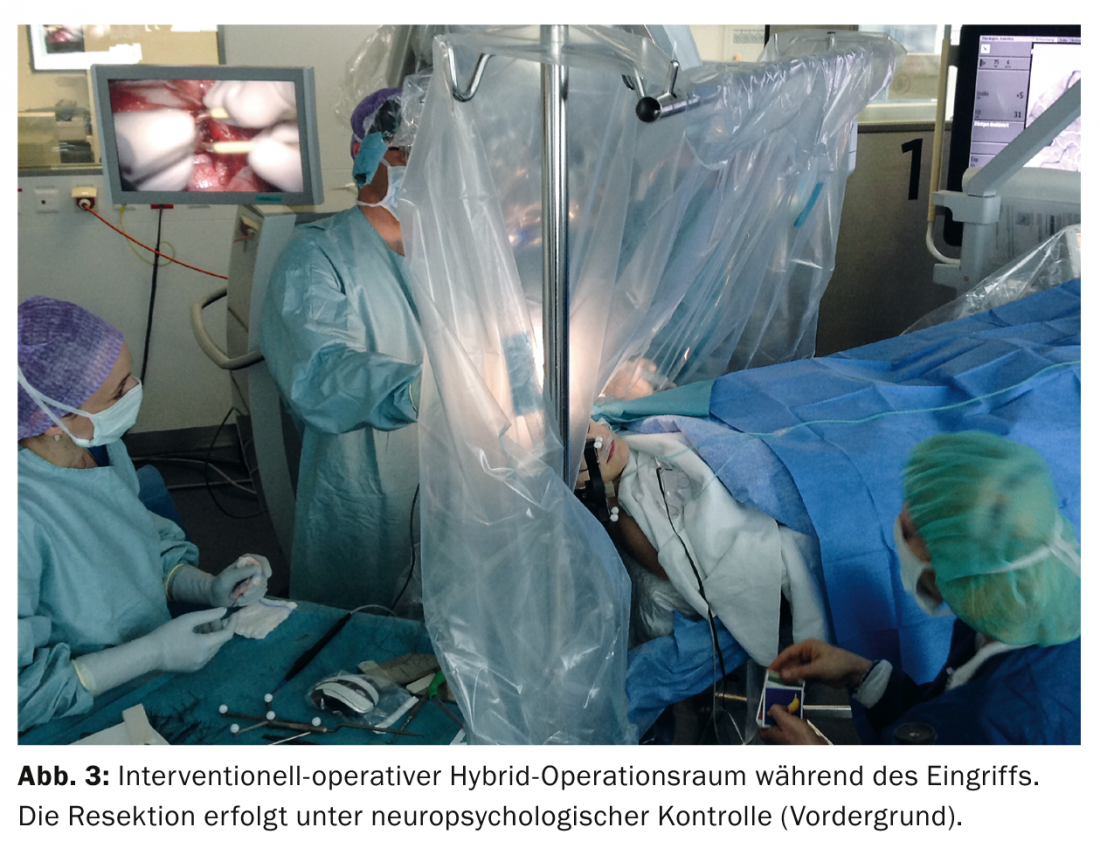
Por esta razão, a fim de controlar a função da fala e da linguagem, o procedimento cirúrgico foi planeado enquanto o paciente estava acordado e realizado numa sala cirúrgica intervencionista híbrida. O primeiro passo foi a criação de uma angiografia para fins de navegação na sala de operações híbrida. A angiomnida reduzida e a embolia foram registadas com precisão na sua geometria.
Foi então realizada uma mini-craniotomia frontolateral sob anestesia local. Após a abertura do sulco frontal superior, o angioma foi visitado e separado dos vasos de abastecimento sob constante controlo neuropsicológico (Fig. 3). Depois de cortar a veia de drenagem profunda, todo o angioma foi removido no toto e os nichos da cavidade de ressecção foram inspeccionados por endoscópio para detectar vestígios de angioma.
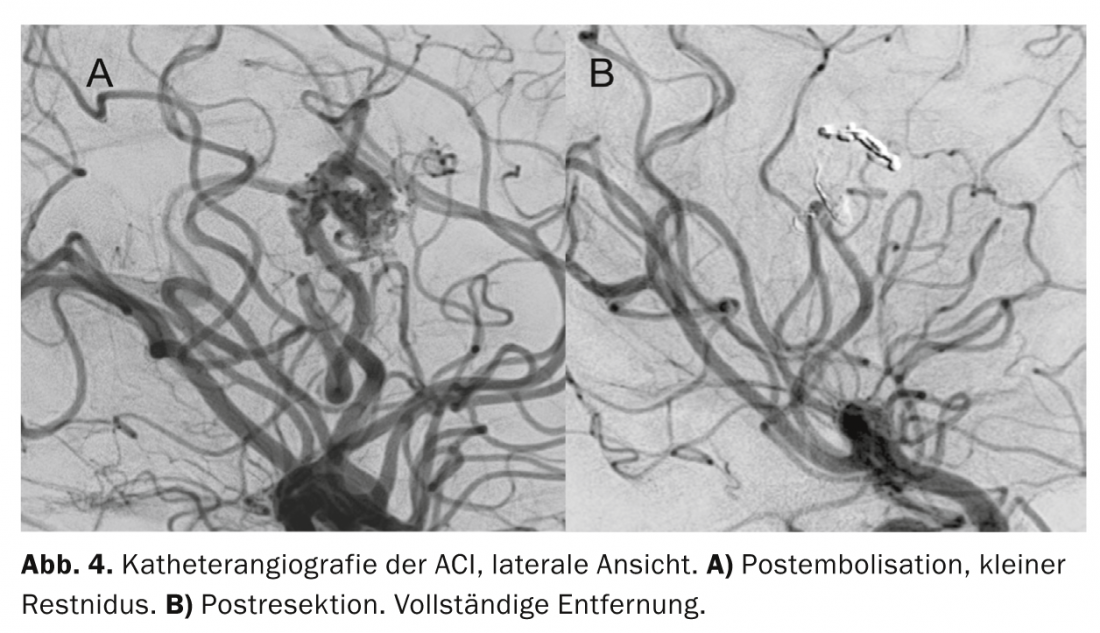
Finalmente, com o crânio ainda aberto e desperto, a angiografia foi repetida (Fig. 4) . O exame já não conseguia detectar qualquer nidus residual ou drenagem venosa patológica. O paciente sobreviveu ao procedimento sem quaisquer défices neurológicos ou neuropsicológicos. No dia seguinte, a ressecção completa sem complicações foi documentada por ressonância magnética.
Discussão: As hemorragias intracerebral espontâneas ocorrem mais frequentemente nos territórios de artérias perfurantes na área dos gânglios basais e estão geralmente associadas à hipertensão arterial. São responsáveis por cerca de 15% de todos os acidentes vasculares cerebrais. Contudo, em locais atípicos e especialmente em pacientes jovens, a malformação vascular deve ser considerada e procurada.
Se forem encontradas provas angiográficas de hemorragia devida a uma MVA, a acção posterior depende da condição clínica. No caso de hemorragias grandes e que ocupam espaço com a ameaça de aprisionamento, é efectuado um alívio cirúrgico imediato. Num estado neurologicamente estável, a reabsorção da hemorragia pode normalmente ser aguardada e a MAV tratada mais tarde. A avaliação detalhada da patologia vascular, incluindo a relação com o tecido cerebral circundante por meio de imagens, fornece a base para um plano de tratamento interdisciplinar, que é adaptado a uma situação específica do paciente de acordo com a experiência dos médicos que o tratam. Devido a uma grande variabilidade de apresentação, morfologia e localização, orientações claras só podem ser definidas de forma limitada, o que também se torna evidente quando se consultam as publicações continuamente controvertidas.
Por conseguinte, é da maior importância discutir a situação numa equipa neurovascular interdisciplinar experiente com acesso a todas as opções de tratamento, ou seja, intervenções endovasculares, opções de terapia neurocirúrgica operatória e radiocirúrgica estereotáxica – isto sob monitorização apropriada, ou seja, neurológica, neuropsicológica, neuroanestesiológica, neurointensivista e neurorradiológica. Tal caso deve, portanto, ser discutido num conselho neurovascular interdisciplinar com experiência interventiva, cirúrgica e radioterapêutica.
A terapia primária é normalmente neurorradiológica interventiva por sondagem e embolização super-selectiva de partes da MAV ou mesmo da MAV inteira. No caso de oclusão parcial, a remoção cirúrgica suplementar é efectuada no caso de localização superficial ou quase superficial. O tratamento radioscirúrgico estereotáxico é considerado principalmente para a localização profunda e pequena dimensão da MVA. A situação actual do estudo exige um planeamento de tratamento muito cauteloso para as MAV que não apresentem hemorragias. Contudo, em caso de hemorragia, uma parte degenerada da MAV pode normalmente ser identificada, e o planeamento detalhado da terapia por uma equipa experiente permite um tratamento com prognóstico favorável em caso de extensão limitada e localização favorável.
Resumo: As MVA intracerebral são evidentes por hemorragias, convulsões epilépticas e/ou por défices neurológicos. As MVA sintomáticas são geralmente tratadas, especialmente as MVA sangradas devido a um elevado risco de rebleeding. Se a embolização não conseguir a eliminação completa, a MVA é removida cirurgicamente. Classicamente, são utilizadas aberturas cranianas de grande escala. Contudo, estas craniotomias extensas estão associadas a um risco elevado, uma vez que artérias cerebrais saudáveis estão também expostas a possíveis lesões.
No nosso caso, conseguimos embolizar parcialmente o angioma localizado de forma eloquente e subsequentemente removê-lo num bloco operatório híbrido. A incisão na pele, a lesão do tecido mole, a abertura do crânio e a exposição da superfície do cérebro poderiam ser minimizadas. O factor decisivo foi a cooperação interdisciplinar, que permitiu uma carga cirúrgica mínima e, no entanto, a máxima segurança enquanto o paciente estava acordado.
Agradecimentos: Gostaríamos de agradecer à Dra. med. Britta Gaida pela cooperação colegial em matéria de cuidados anestésicos.
Prof. Dr. med. Robert Reisch
Marton Eördögh
Karen Wachter, MD
Prof. Dr. med. Stephan G. Wetzel
PD Dr. Med. Zsolt Kulcsar
Literatura:
- HJ Steiger, et al: Neurocirurgia das malformações arteriovenosas e fístulas. Uma abordagem multimodal. Springer Verlag – Viena 2002.
InFo Neurologia & Psiquiatria 2014; 12(4): 30-33