Considerada durante muito tempo como a “válvula esquecida”, a válvula tricúspide (TC) tem ganho cada vez mais atenção nos últimos anos. Este facto deve-se também ao desenvolvimento de novos procedimentos terapêuticos através de uma abordagem transcateter, que podem agora oferecer a muitos doentes uma opção de tratamento eficaz, para além da terapia medicamentosa e cirúrgica.
Considerada durante muito tempo como a “válvula esquecida”, a válvula tricúspide (TC) tem ganho cada vez mais atenção nos últimos anos. Este facto deve-se também ao desenvolvimento de novos procedimentos terapêuticos através de uma abordagem transcateter, que podem agora oferecer a muitos doentes uma opção de tratamento eficaz, para além da terapia medicamentosa e cirúrgica.
Regurgitação tricúspide (IT) relevante é encontrada em cerca de 4% da população idosa (≥75 anos de idade), com maior proporção em mulheres [1]. Devido à evolução demográfica, é de esperar um aumento da prevalência nos próximos anos. Enquanto anteriormente se pensava que a IT era apenas uma concomitante de outra doença cardíaca, sabe-se agora que tem um impacto significativo no prognóstico e na evolução clínica dos doentes por si só. O aumento da mortalidade já pode ser observado com a IT ligeira – mesmo após a análise ajustada para outros factores, como as comorbilidades, a função ventricular esquerda comprometida ou a hipertensão pulmonar. Mesmo após a correcção da causa original, por exemplo, através de cirurgia ou tratamento transcateter da patologia valvular do lado esquerdo, a gravidade da IT pode persistir e piorar significativamente o prognóstico do doente [2,3].
Uma vez que a maioria dos doentes não é elegível para o tratamento cirúrgico aberto devido à idade e às co-morbilidades e ao elevado risco cirúrgico daí resultante, e uma vez que a terapêutica medicamentosa tem limitações significativas, existiu durante muito tempo uma grande lacuna terapêutica. O objectivo do desenvolvimento de procedimentos transcateter é colmatar esta lacuna. Este artigo tem como objectivo fornecer uma visão geral da compreensão actual da etiologia, das modalidades de diagnóstico e das opções actuais de tratamento interventivo.
Etiologia e apresentação clínica
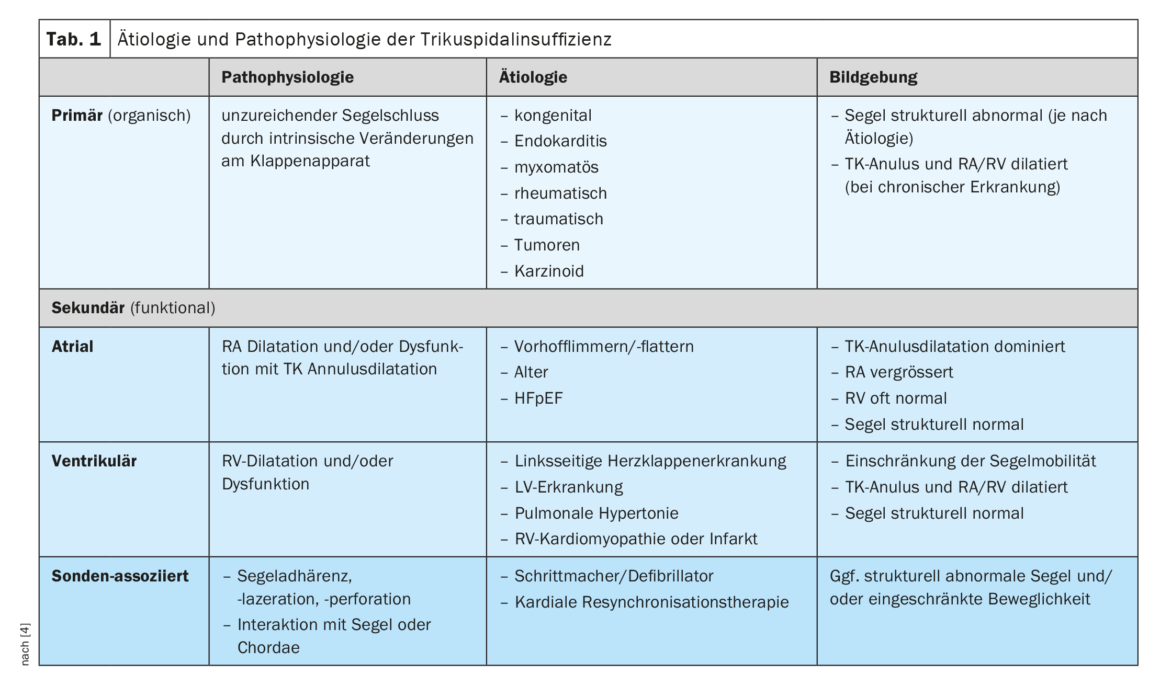
A IT primária (orgânica) é encontrada em 8-10% dos pacientes e fisiopatologicamente corresponde a um fechamento insuficiente do folheto devido a alterações intrínsecas no aparelho valvar (Tabela 1) [4]. A etiologia pode ser devida a alterações congénitas, endocardite, doenças mixomatosas ou reumáticas, traumatismos, tumores ou carcinóide (síndrome de Hedinger). A imagiologia mostra uma estrutura anormal dos folhetos, dependendo da causa subjacente, e frequentemente uma dilatação subsequente do anel TC e dos seios cardíacos do lado direito [5]. Em contraste, na IT atrial secundária (funcional), a dilatação do anel TC devido à dilatação do átrio direito (AD) é o mecanismo dominante. Etiologicamente, a IT auricular secundária resulta frequentemente de fibrilhação/flutter auricular ou de insuficiência cardíaca com fracção de ejecção preservada (heart failure with presered ejection fraction,HFpEF). A questão de saber se a IT é uma consequência ou uma causa da VHF é objecto de investigação actual, mas foi demonstrado que a conversão para o ritmo sinusal pode reduzir significativamente a gravidade da IT. A forma mais comum é a IT ventricular secundária, na qual a dilatação do VD limita ou interrompe a mobilidade das velas. Esta situação é frequentemente causada por doença valvular ou ventricular do lado esquerdo, hipertensão pulmonar ou patologia do ventrículo direito (VD, cardiomiopatia ou enfarte). Se a função do VD estiver comprometida, este também é um preditor de pior prognóstico clínico, independente de qualquer dilatação do VD [6]. Na imagiologia, a mobilidade dos folhetos parece estar limitada principalmente na sístole e as cavidades cardíacas do lado direito estão dilatadas e/ou disfuncionais. Por último, a IT pode ocorrer em conjunto com uma sonda de pacemaker ou desfibrilhador; uma forma de IT cuja prevalência é frequentemente subestimada. A causa pode ser uma lesão directa do aparelho valvular durante a implantação ou uma interacção mecânica com um folheto ou com as cordas. A dissincronia induzida pelo pacemaker de VD também pode ter um papel importante, uma vez que o desenvolvimento de IT também foi observado com pacemakers sem fios. O que todas as formas de IT têm em comum é o facto de a dilatação das cavidades cardíacas direitas e do anel TK pela própria IT a intensificar ainda mais, resultando num círculo vicioso com insuficiência cada vez maior.
A nível clínico, a IT provoca principalmente sintomas de insuficiência cardíaca direita, tais como edema periférico, ascite, diminuição do apetite, inchaço e congestão venosa jugular, devido ao refluxo para o sistema venoso. No caso de uma IT muito pronunciada, pode ser observada uma pulsatilidade clara da veia jugular a olho nu durante o exame clínico. No entanto, ao contrário do que se pensa, a IT grave também pode provocar fadiga, intolerância ao desempenho e dispneia de esforço devido a uma falha na frente (baixo débito) . Devido à falha de avanço e ao aumento da pressão venosa central provocados pelo IT, há também uma redução do gradiente arterio-venoso nos órgãos terminais (pressão arterial média baixa e DCV elevada). Mesmo em doentes que subjectivamente não apresentam sintomas, isto pode afectar a função hepática e renal em particular – como síndrome cardio-hepática ou cardio-renal.
Modalidades de diagnóstico
Para além da história clínica e dos sinais do exame clínico, o ecocardiograma transtorácico (ETT) desempenha um papel decisivo no diagnóstico e avaliação da IT. No entanto, devido a vários aspectos, a apresentação da CT e da sua insuficiência é muito difícil, pelo que a TI não é frequentemente reconhecida ou é subestimada. Em comparação com o lado esquerdo do coração, prevalecem condições de baixa pressão no TC e a estrutura da válvula é muito delicada; além disso, o grau de gravidade do IT que pode ser representado é fortemente dependente do volume e, por conseguinte, sujeito a grandes flutuações (por exemplo, em doentes em diálise ou sob terapêutica diurética). Outros desafios decorrem da complexa geometria tridimensional da válvula tricúspide com o seu anel elíptico, não plano e em forma de sela, frequentemente multi-segmentado (>3 folhetos), bem como de possíveis artefactos de imagem devidos a sondas de pacemaker/desfibrilhador e válvulas cardíacas protésicas do lado esquerdo [7].
O ETT é geralmente suficiente para o diagnóstico e graduação da gravidade, uma vez que a válvula tricúspide está localizada muito ventralmente ao tórax e perto do transdutor, mas o ecocardiograma transesofágico (ETE) é geralmente necessário para uma avaliação precisa do mecanismo subjacente à IT e para o planeamento de qualquer intervenção. Para questões especiais ou para o planeamento de determinadas intervenções, pode também ser realizada uma tomografia computorizada (TC) ou uma ressonância magnética (RM). Para além do TI, o RV pode ser aqui avaliado com precisão em termos da sua função e dimensão. Uma vez que a avaliação ecocardiográfica do gradiente de pressão pulmonar na IT grave não é fiável e é frequentemente subestimada de forma relevante, deve ser considerada a realização de um cateterismo cardíaco direito para avaliação hemodinâmica.
Na ecocardiografia, são utilizados vários parâmetros para classificar a gravidade, sendo normalmente feita uma distinção entre IT ligeira, moderada e grave. No entanto, uma vez que, especialmente no caso da doença de TK, os doentes apresentam frequentemente ou são diagnosticados tardiamente no decurso da doença e os parâmetros se encontram então muito acima do limiar para a IT grave, os peritos propuseram o alargamento do espectro de gravidade em mais dois níveis: para além da IT grave, existem também a IT “maciça” e a “torrencial”. (torrencial) TI [8,9]. Este facto tem um impacto particular na interpretação adequada do resultado pós-intervenção: por exemplo, a redução de uma IT “torrencial” para uma IT grave pode resultar numa melhoria significativa dos sintomas clínicos e do prognóstico do doente, mesmo que formalmente ecocardiograficamente a IT permaneça grave. A classificação de gravidade em cinco fases tem sido utilizada em ensaios clínicos há vários anos e foi também incluída nas novas directrizes da ESC recentemente publicadas para a doença cardíaca valvular [10].
Opções terapêuticas
Medicação: A medicação em doentes com IT baseia-se principalmente nas comorbilidades cardiopulmonares presentes. O tratamento da insuficiência cardíaca ou da doença valvular do lado esquerdo, com ou sem hipertensão pulmonar, deve estar de acordo com as directrizes actuais. A administração de diuréticos é útil para reduzir os sintomas, mas o equilíbrio entre os sintomas clínicos e a função renal dos doentes é muitas vezes difícil de encontrar a dose ideal. Muitos doentes já têm uma função renal comprometida aquando do diagnóstico, que pode agravar-se com a terapia diurética. No entanto, mesmo neste caso, o tratamento diurético não deve ser completamente interrompido em caso de IT grave, uma vez que tal aumenta consideravelmente o risco de descompensação cardíaca do lado direito e também aumenta o aspecto prejudicial para os rins da própria IT. A administração de antagonistas dos receptores de mineralocorticóides e de inibidores do transportador renal de glucose dependente de sódio SGLT2 (co-transportador de glucose dependente de sódio 2) também pode ser considerada, mas também não existem estudos específicos sobre a sua utilização na IT de alto grau. O objectivo da terapêutica medicamentosa deve ser alcançar e manter uma IT ligeira. Se tal não for possível, deve ser feita uma apresentação precoce num centro de válvulas cardíacas, de acordo com as directrizes da ESC.
Cirúrgico: O tratamento cirúrgico continua a ser a primeira escolha para os doentes sintomáticos com IT primária grave. Se a dilatação ou o declínio funcional do VD já for evidente como resultado da IT primária, a cirurgia também pode ser considerada em pacientes a- ou oligossintomáticos. A correcção cirúrgica de uma IT secundária é particularmente útil quando o doente tem de ser submetido a cirurgia valvular do lado esquerdo. O risco perioperatório provavelmente não aumenta significativamente, mas a redução do anel TC pode ter efeitos positivos sobre o VD e o estado funcional do paciente. Por outro lado, a cirurgia isolada para a IT secundária só deve ser realizada em doentes estritamente seleccionados que não tenham sido submetidos a cirurgia cardíaca e nos quais a doença não esteja ainda muito avançada e a função do VD esteja intacta. Entretanto, foram desenvolvidos dois scores de risco para a avaliação do risco operatório na IT isolada [11,12], que permitem avaliar a mortalidade e a morbilidade operatórias. De um modo geral, os dados sobre esta matéria são limitados, mas revelam uma elevada taxa de mortalidade, elevados custos, longos períodos de hospitalização e processos de recuperação morosos em doentes que foram submetidos a cirurgia [13,14].
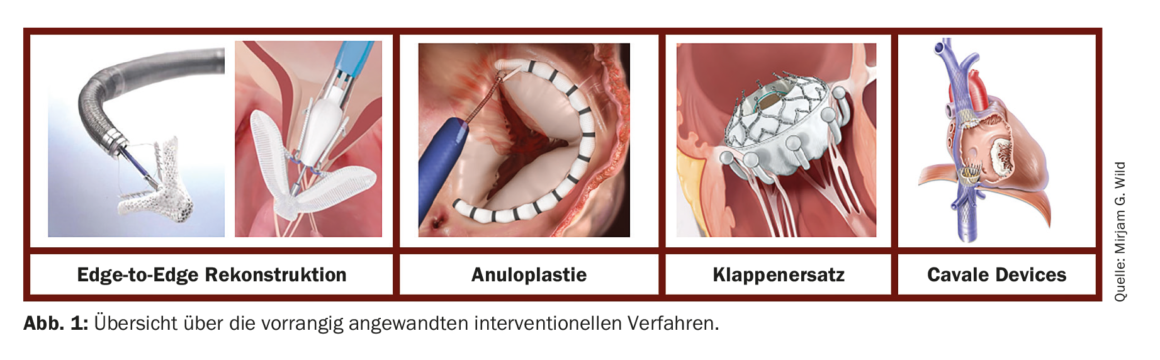
Intervencionista: Nos últimos anos, foram desenvolvidos vários procedimentos intervencionistas para o tratamento da CT através de acesso transcateter. A maioria é emprestada de procedimentos cirúrgicos, semelhantes aos da válvula mitral. É feita uma distinção entre os métodos de reconstrução que visam aproximar as velas através de uma técnica de borda a bordae os que reduzem a dimensão do anel TC através de um reefing do anel. Para além da reconstrução, estão actualmente disponíveis vários sistemas para a substituição valvular transcateter. Em comparação com o tratamento da válvula mitral, as condições anatómicas (estrutura mais fina dos folhetos, maiores dimensões anulares e maiores lacunas de coaptação) e técnicas (imagiologia difícil, navegação mais difícil no aparelho valvular multi-folheto) colocam por vezes imensos desafios, razão pela qual as intervenções só devem ser realizadas em centros experientes e especializados. A figura 1 apresenta uma panorâmica dos métodos actualmente utilizados de forma prioritária.
A maioria dos procedimentos utiliza uma via de acesso femoro-venoso e, normalmente, requer anestesia geral, uma vez que é necessária uma monitorização contínua do ETE, para além da fluoroscopia. O ecocardiograma intracardíaco ( EIC) pode ser útil como complemento do ETE se a qualidade da imagem for limitada.
A: Reconstrução de borda a borda
A técnica transcateter mais utilizada em todo o mundo para o tratamento da IT grave é a reconstrução borda a borda, para a qual estão disponíveis dois sistemas comercialmente aprovados: o sistema TriClip® (Abbott Vascular, Chicago, EUA) e o sistema PASCAL® (Edwards Lifesciences, Irvine, EUA). Ambos os sistemas diferem nas características técnicas do cateter de alimentação, na capacidade de controlo e na estrutura fina dos dispositivos de clipe, mas o princípio básico é o mesmo: no local do maior jacto de insuficiência, a coaptação é melhorada aproximando os folhetos da válvula através do implante, reduzindo assim o refluxo. Podem ser implantados vários clips numa válvula e os diferentes sistemas podem ser combinados de acordo com as condições anatómicas individuais do doente. Tanto o sistema TriClip® como o sistema PASCAL® demonstraram em estudos ser seguros e benéficos[15–18]. Para além de uma melhoria dos sintomas clínicos, observou-se uma redução das dimensões cardíacas do lado direito, uma melhoria da função do VD, um maior débito cardíaco e uma diminuição das enzimas hepáticas elevadas [19,20].
B: Anuloplastia
O sistema Cardioband® (Edwards Lifesciences, Irvine, EUA) imita a anuloplastia cirúrgica e foi originalmente desenvolvido para a válvula mitral. No entanto, este sistema está agora estabelecido para a anuloplastia percutânea directa da válvula tricúspide e recebeu a sua aprovação (CE Mark) em 2018 [21]. Durante a intervenção, um ligamento é fixado no anel por meio de até 17 parafusos e depois apertado, o que leva a uma espécie de aperto do anel e, desta forma, a uma melhoria da coaptação da vela. Num estudo prospectivo, o sistema obteve bons resultados técnicos e funcionais. Devido à grande proximidade da artéria coronária direita, o seu trajecto deve ser acompanhado de perto no pré-procedimento (por TC) e no intra-procedimento (por fluoroscopia e angiografia) para excluir comprometimento.
C: Substituição da válvula
Vários sistemas estão actualmente em ensaios pré-clínicos e clínicos para a substituição percutânea da válvula tricúspide nativa. A aplicação mais experiente e actual é a do sistema EVOQUE (Edwards Lifesciences, Irvine, EUA), em que a válvula artificial é estabilizada por meio de pequenos braços de ancoragem que envolvem os folhetos nativos. O sistema já tem alguns dados promissores [22] e a aprovação CE está prevista para um futuro próximo.
D: Dispositivos Cavale
Nos doentes em que a intervenção directa na válvula tricúspide não é possível por razões anatómicas, podem ser implantados sistemas de válvulas de stent a montante nas veias cavas para minimizar o retorno venoso. O sistema TricValve (P+F PRODUCTS + FEATURES GMBH, Viena AT) é composto por duas endopróteses com um elemento de retalho cada, que estão disponíveis em diferentes tamanhos e podem, assim, ser adaptadas às dimensões da cavidade. O sistema recebeu recentemente (2021) a sua aprovação comercial devido à sua segurança e eficiência comprovadas [23].
Os dados actualmente disponíveis sobre a terapêutica transcateter da IT consistem, em grande parte, em dados de registos, relatórios de experiência clínica e estudosprospectivos de braço único(single-arm). O registo TriValve foi o primeiro grande registo de TI a recolher dados multicêntricos. Neste caso, foi demonstrada uma elevada taxa de sucesso técnico e uma baixa taxa de complicações em todos os procedimentos registados [24]. Num outro estudo comparativo (estudo de caso-controlo de propensão), 268 doentes do registo foram comparados com doentes tratados apenas com medicação. Este estudo mostrou uma clara vantagem em termos de sobrevivência e uma redução da taxa de re-hospitalização após um ano [25].
Importância para a prática clínica quotidiana
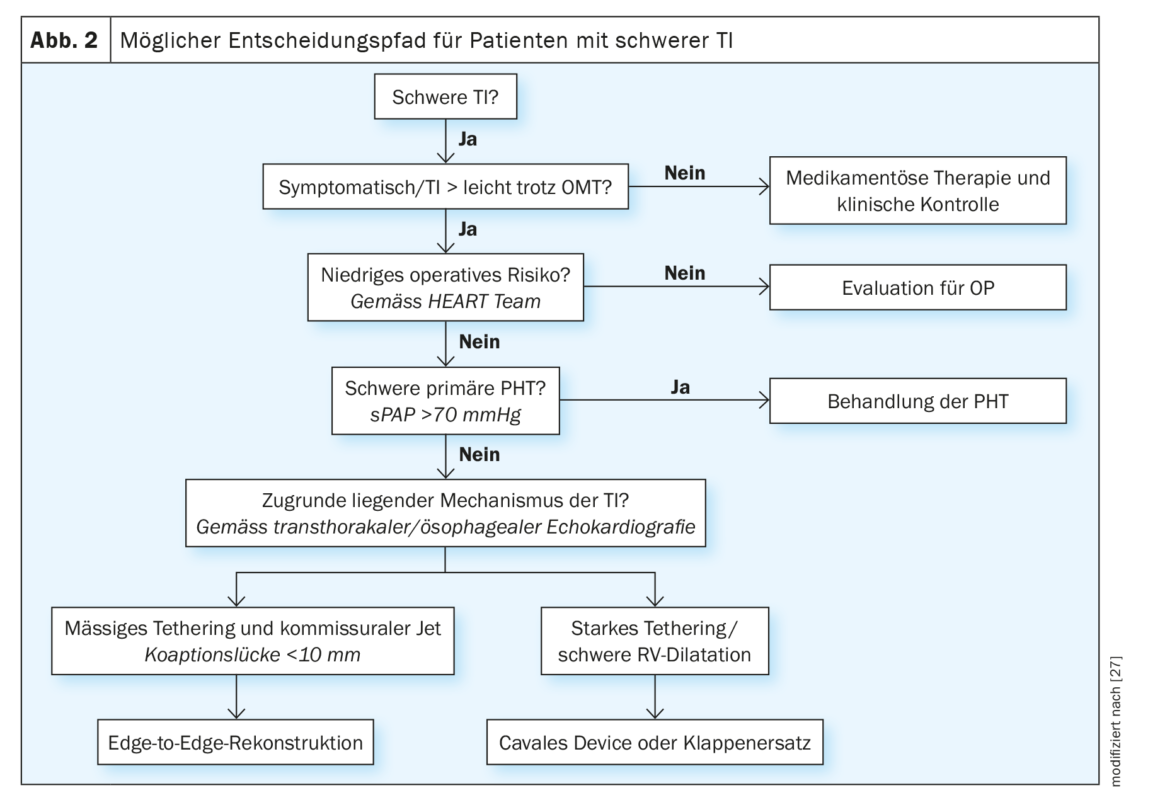
Os doentes com suspeita clínica ou ecocardiográfica de IT relevante devem ser encaminhados precocemente para um centro especializado em válvulas para uma avaliação mais pormenorizada (de acordo com as actuais orientações da ESC). No entanto, a escolha do momento ideal de intervenção, bem como dos procedimentos de tratamento adequados, continua a ser um grande desafio, mesmo para os especialistas. Até à data, não estão disponíveis estudos comparativos para os diferentes procedimentos transcateter, mas com base na experiência clínica e nas evidências até à data, podem ser feitas recomendações orientadoras (Fig. 2). Em doentes sintomáticos apesar da terapêutica médica intensificada, com descompensações cardíacas recorrentes do lado direito ou nos quais a IT não pode ser reduzida a um grau ligeiro, o mecanismo subjacente à IT e a função do VD devem ser investigados após exclusão de hipertensão pulmonar primária grave. Normalmente, isto inclui um ETE e um cateterismo cardíaco direito, bem como uma tomografia computorizada adicional se houver a possibilidade de anuloplastia, substituição da válvula ou dispositivo cavalar. Todos os doentes devem ser discutidos e avaliados por uma equipa cardíaca interdisciplinar. Com base em imagens pré-procedimento, podem ser identificadas diferentes características anatómicas que qualificam o doente para os diferentes sistemas de tratamento.
Por exemplo, para jactos de insuficiência com um défice de coaptação limitado (<8 mm), é mais provável que se considere a reconstrução de borda a borda. Na doença avançada com dilatação do VD, grande défice de coaptação e amarração dos folhetos, a reconstrução transcateter da válvula pode não ser tecnicamente possível. Estes doentes podem ser avaliados para substituição ortotópica (actualmente apenas em ensaios clínicos) ou heterotópica da válvula. A presença de uma sonda de pacemaker ou desfibrilhador não constitui uma contra-indicação fundamental para o tratamento transcateter de IT. Uma vez que foram apresentados resultados de tratamento semelhantes para este grupo de doentes em comparação com os doentes sem eléctrodo, podem ser utilizados os mesmos critérios para determinar a via de tratamento [26]. A remoção da sonda também pode ser avaliada como parte de um plano de terapia individual.
Perspectivas
Os doentes com IT grave representam uma população de doentes muito heterogénea e complexa. Nos últimos anos, foram desenvolvidos e aprovados comercialmente vários procedimentos transcateter para tratamento, proporcionando uma opção de tratamento para muitos doentes anteriormente mal servidos. Numerosos estudos, como grandes registos longitudinais ou ensaios controlados aleatórios realizados pela indústria (por exemplo, TRILUMINATE, CLASP TR, TRISCEND II) e por investigadores (por exemplo, TRIC-I-HF), poderão fornecer novos conhecimentos nos próximos anos.
A selecção dos doentes e a escolha do procedimento de tratamento adequado continuam a ser um desafio, razão pela qual os doentes afectados devem ser encaminhados para um centro especializado em válvulas antes do início da disfunção do VD. Do mesmo modo, deve procurar-se uma compreensão mais abrangente do desenvolvimento da doença e dos mecanismos fisiopatológicos subjacentes, a fim de se poder modular o curso da doença, se necessário.
Mensagens para levar para casa
- A regurgitação tricúspide (IT), mesmo independente de outros factores, tem um impacto significativo no prognóstico e na evolução clínica dos doentes.
- Novos procedimentos transcateter, como a reconstrução de borda a borda ou
oferecem opções de tratamento alternativas para muitos doentes anteriormente mal servidos. - Os doentes afectados devem ser encaminhados para um centro especializado em válvulas numa fase inicial, para que uma equipa cardíaca possa determinar a indicação,
o momento e o procedimento de tratamento adequado podem ser identificados. - Auf Basis des derzeitigen Wissensstandes kann eine interventionelle
Therapie der TI bei den folgenden Konstellationen erwogen werden:- TI sintomática e grave,
- TI sintomática, moderada a grave, com descompensação cardíaca anterior do lado direito,
- TI sintomática, moderada a grave, com doses crescentes de diuréticos.
Literatura:
- Topilsky Y, Maltais S, Medina Inojosa J, et al.: Burden of Tricuspid Regurgitation in Patients Diagnosed in the Community Setting. JACC Cardiovascular imaging 2019; 12: 433–442.
- Nath J, Foster E, Heidenreich PA: Impact of tricuspid regurgitation on long-term survival. Journal of the American College of Cardiology 2004; 43: 405–409.
- Wang N, Fulcher J, Abeysuriya N, et al.: Tricuspid regurgitation is associated with increased mortality independent of pulmonary pressures and right heart failure: a systematic review and meta-analysis. European heart journal 2019; 40: 476–484.
- Praz F, Muraru D, Kreidel F, et al.: Transcatheter treatment for tricuspid valve disease. EuroIntervention: journal of EuroPCR in collaboration with the Working Group on Interventional Cardiology of the European Society of Cardiology 2021; 17: 791–808.
- Hahn RT, Waxman AB, Denti P, Delhaas T: Anatomic Relationship of the Complex Tricuspid Valve, Right Ventricle, and Pulmonary Vasculature: A Review. JAMA cardiology 2019; 4: 478–487.
- Dietz MF, Prihadi EA, van der Bijl P, et al.: Prognostic Implications of Right Ventricular Remodeling and Function in Patients With Significant Secondary Tricuspid Regurgitation. Circulation 2019; 140: 836–845.
- Hahn RT, Thomas JD, Khalique OK, et al.: Imaging Assessment of Tricuspid Regurgitation Severity. JACC Cardiovascular imaging 2019; 12: 469–490.
- Hahn RT, Zamorano JL: The need for a new tricuspid regurgitation grading scheme. European heart journal cardiovascular Imaging 2017; 18: 1342–1343.
- Go YY, Dulgheru R, Lancellotti P: The Conundrum of Tricuspid Regurgitation Grading. Frontiers in cardiovascular medicine 2018; 5: 164.
- Vahanian A, Beyersdorf F, Praz F, et al.: 2021 ESC/EACTS Guidelines for the management of valvular heart disease. European heart journal 2022; 43: 561–632.
- Dreyfus J, Audureau E, Bohbot Y, et al.: TRI-SCORE: a new risk score for in-hospital mortality prediction after isolated tricuspid valve surgery. European heart journal 2022; 43: 654–662.
- LaPar DJ, Likosky DS, Zhang M, et al.: Development of a Risk Prediction Model and Clinical Risk Score for Isolated Tricuspid Valve Surgery. The Annals of thoracic surgery 2018; 106: 129-136.
- Zack CJ, Fender EA, Chandrashekar P, et al.: National Trends and Outcomes in Isolated Tricuspid Valve Surgery. Journal of the American College of Cardiology 2017; 70: 2953–2960.
- Alqahtani F, Berzingi CO, Aljohani S, et al.: Contemporary Trends in the Use and Outcomes of Surgical Treatment of Tricuspid Regurgitation. Journal of the American Heart Association 2017; 6.
- Braun D, Nabauer M, Orban M, et al.: One-year results of transcatheter treatment of severe tricuspid regurgitation using the edge-to-edge repair technique. EuroIntervention: journal of EuroPCR in collaboration with the Working Group on Interventional Cardiology of the European Society of Cardiology 2018; 14: e413–e415.
- Nickenig G, Weber M, Lurz P, et al.: Transcatheter edge-to-edge repair for reduction of tricuspid regurgitation: 6-month outcomes of the TRILUMINATE single-arm study. Lancet 2019; 394: 2002–2011.
- Kodali S, Hahn RT, Eleid MF, et al.: Feasibility Study of the Transcatheter Valve Repair System for Severe Tricuspid Regurgitation. Journal of the American College of Cardiology 2021; 77: 345–356.
- Wild MG, Low K, Rosch S, et al.: Multicenter Experience With the Transcatheter Leaflet Repair System for Symptomatic Tricuspid Regurgitation. JACC Cardiovascular interventions 2022; 15: 1352–1363.
- Karam N, Braun D, Mehr M, et al.: Impact of Transcatheter Tricuspid Valve Repair for Severe Tricuspid Regurgitation on Kidney and Liver Function. JACC Cardiovascular interventions 2019; 12: 1413–1420.
- Orban M, Braun D, Deseive S, et al.: Transcatheter Edge-to-Edge Repair for Tricuspid Regurgitation Is Associated With Right Ventricular Reverse Remodeling in Patients With Right-Sided Heart Failure. JACC Cardiovascular imaging 2019.
- Nickenig G, Weber M, Schuler R, et al.: Two-year Outcomes with the Cardioband Tricuspid System from the Multicentre, Prospective TRI-REPAIR Study. EuroIntervention: journal of EuroPCR in collaboration with the Working Group on Interventional Cardiology of the European Society of Cardiology 2020.
- Webb JG, Chuang AM, Meier D, et al.: Transcatheter Tricuspid Valve Replacement With the EVOQUE System: 1-Year Outcomes of a Multicenter, First-in-Human Experience. JACC Cardiovascular interventions 2022; 15: 481–491.
- Estevez-Loureiro R, Sanchez-Recalde A, Amat-Santos IJ, et al.: 6-Month Outcomes of the TricValve System in Patients With Tricuspid Regurgitation: The TRICUS EURO Study. JACC Cardiovascular interventions 2022; 15: 1366–1377.
- Mehr M, Taramasso M, Besler C, et al.: 1-Year Outcomes After Edge-to-Edge Valve Repair for Symptomatic Tricuspid Regurgitation: Results From the TriValve Registry. JACC Cardiovascular interventions 2019; 12: 1451–1461.
- Taramasso M, Benfari G, van der Bijl P, et al.: Transcatheter versus medical treatment of symptomatic severe tricuspid regurgitation. Journal of the American College of Cardiology 2019.
- Taramasso M, Gavazzoni M, Pozzoli A, et al.: Outcomes of TTVI in Patients With Pacemaker or Defibrillator Leads: Data From the TriValve Registry. JACC Cardiovascular interventions 2020.
- Winkel MG, Brugger N, Khalique OK, et al.: Imaging and Patient Selection for Transcatheter Tricuspid Valve Interventions. Frontiers in cardiovascular medicine 2020; 7: 60.
CARDIOVASC 2024; 23(1): 12–17