No tratamento do carcinoma de esófago, deve ser dada atenção a uma ingestão calórica suficientemente elevada desde o primeiro dia de tratamento. No cancro do esófago localmente avançado, a quimioterapia/radioterapia neoadjuvante (ensaio CROSS) foi estabelecida. A técnica cirúrgica para o cancro do esófago não está normalizada a nível internacional e necessita de uma avaliação mais aprofundada. A reconstrução do esófago é feita principalmente por elevação gástrica. A técnica minimamente invasiva pode ser executada como uma alternativa à ressecção aberta. A esofagectomia de resgate pode ser considerada para a recorrência locorregional de carcinoma de esófago tratado por TRC definitiva.
O cancro do esófago é um tumor raro com um mau prognóstico. Segundo o Registo Nacional do Cancro (NICER), são diagnosticados 15 novos casos (m/f, 11/4) por 100.000 habitantes e são registadas 12 (m/f, 9/3) mortes associadas ao cancro do esófago por 100.000 habitantes por ano (2007-2011). A nível mundial, o carcinoma espinocelular domina (70%) em comparação com o adenocarcinoma (25%). Nas nações industrializadas ocidentais, no entanto, os adenocarcinomas dominam e a sua incidência na Suíça é actualmente de 60%. Isto parece estar associado à alteração do comportamento de risco relacionado com a erradicação do Helicobacter.
A abordagem individualizada e multimodal da terapia é hoje em dia considerada padrão. Cada paciente com cancro do esófago deve ser avaliado num quadro tumoral por uma equipa interdisciplinar antes de se iniciar a terapia.
Encenação, avaliação de risco
Para além da endoscopia e histologia, um tórax/abdómen CT é essencial no estadiamento do carcinoma do esófago. A endosonografia é superior a todos os outros métodos na diferenciação do carcinoma T1 e T2 precoce e é, portanto, obrigatória. No caso dos adenocarcinomas da junção esofagogástrica (AEG), a classificação segundo Siewert não é apenas necessária no que diz respeito ao prognóstico, mas sobretudo também no que diz respeito ao procedimento terapêutico e deve ser exigida pelo endoscopista. Uma vez que são feitas descobertas adicionais sobre PET-CT em 5-10% dos casos, consideramo-las obrigatórias, especialmente para tumores localmente avançados, o que torna desnecessária a TC normal. No entanto, isto ainda não encontrou o seu caminho nas actuais directrizes. Se o tumor estiver relacionado com o sistema traqueobrônquico, deve ser realizada uma broncoscopia adicional. Em 10% dos casos de carcinoma espinocelular, é encontrado um segundo tumor na região ORL, razão pela qual é indicada uma panendoscopia superior. Recomenda-se a laparoscopia para adenocarcinomas distais para excluir carcinomatose peritoneal e pode adicionalmente ser utilizada sem problemas para inserir um tubo jejunal para aplicação nutricional nocturna aditiva.
O tratamento do carcinoma de esófago – mesmo que seja apenas por cirurgia – está cheio de complicações e stress, razão pela qual é extremamente importante uma avaliação de risco pré-operatória com esclarecimentos e preparações pré-operatórias, funcionais, bem como a educação do paciente. A nutrição suplementar e/ou uma jejunostomia nutricional deve ser avaliada precocemente e iniciada como medidas de apoio, em que o paciente e os seus familiares devem ser sensibilizados para a importância de uma nutrição suficiente e ser apoiados neste processo.
Procedimento terapêutico
Etapas iniciais: Endosonograficamente (uTm1, uTm2) os carcinomas confinados à mucosa são hoje claramente o domínio da terapia endoscópica (ressecção endoscópica da mucosa, EMR), uma vez que praticamente não metástase linfogenicamente, como mostram os dados retrospectivos de Hölscher e do seu grupo [1]. Se for encontrada uma infiltração mais profunda durante a EMR (pTm3, pT1sm1-3), o procedimento seguinte pode ser planeado com a ajuda destas ressecções ou do pT1sm1-3. As biópsias devem ser bem fundamentadas e definidas em termos de melhor encenação. É evitado o “sobre-tratamento”. Se a submucosa for atingida, pode esperar-se um risco de metástase linfogénica de até 43% e o tratamento local por si só é certamente insuficiente [2].
Os carcinomas UT1sm1-3, uT2N0 são operados directamente, incluindo a linfnodectomia adequada.
Tumores localmente avançados: Todos os pacientes com tumores localmente avançados são actualmente pré-tratados com quimioterapia/radioterapia neoadjuvante (CRT) antes da cirurgia após um intervalo sem terapia de seis a oito semanas, com dados recentes sugerindo uma espera bastante mais longa (até doze semanas). O CRT (Cross Trial Group) com base em impostos prevaleceu claramente e impôs-se como padrão. Neste estudo, a CRT neoadjuvante versus cirurgia resultou, por si só, num benefício de sobrevivência estatisticamente significativo de 59% versus 48%, com uma remissão patologicamente completa de 32,6%.
Gestão operacional
A cirurgia do esófago está associada a uma elevada taxa de complicações (40-60%) e taxa de mortalidade (4-8%). A gestão perioperatória requer uma cooperação rotineira e praticada entre todos os especialistas envolvidos e o cirurgião. O progresso no curso pós-operatório deve-se em grande parte aos avanços na medicina intensiva com melhorias na analgesia, substituição de fluidos adaptada, profilaxia por aspiração, etc. e cooperação interdisciplinar normalizada. Portanto, não é surpreendente que também aqui a experiência de uma equipa de tratamento e, portanto, o maior número de casos (>10 por ano) conduza a melhores resultados – como demonstrado por vários estudos epidemiológicos. Um novo estudo europeu [3] ilustra que é possível atingir uma taxa de mortalidade de 1,9% (Suécia) em 30 dias. Na cirurgia do esófago, no entanto, estes dados precisam de ser analisados de muito perto, pois bastantes pacientes sobrevivem a complicações durante 30 dias, mas depois morrem no hospital porque não recuperam de mais complicações. É por isso que a taxa de mortalidade de 30 dias é apenas de importância limitada. Uma taxa de mortalidade hospitalar seria muito mais transparente.
Cirurgia, linfonodectomia
Várias técnicas cirúrgicas são utilizadas em cirurgia de esôfago:
- ressecções transhiatais
- ressecções transtorácicas (Ivor-Lewis) com uma fase abdominal e torácica e uma anastomose intratorácica
- ressecção toracoabdomino-cervical (3-incisão, tipo McKeown) com anastomose cervical.
A escolha do procedimento de ressecção depende de vários factores: a localização do tumor, o tipo de reconstrução planeada, as doenças anteriores do paciente e, por último mas não menos importante, a preferência e a rotina do cirurgião. As anastomoses cervicais mostram estenoses anastomóticas muito mais frequentes (40-60%), que necessitam de bougienage recorrente no pós-operatório, em comparação com as anastomoses intratorácicas (2-10%). Do mesmo modo, as anastomoses cervicais estão associadas a uma taxa mais elevada de paresia recorrente (5-30%), praticamente ausente com a anastomose intratorácica (<1%). A taxa de insuficiência anastomótica é menor para suturas intratorácicas (2-10 vs. 15- 30%), mas muito frequentemente associada a consequências potencialmente fatais, tais como mediastinite e reintervenções. A insuficiência anastomótica cervical sara praticamente sempre de forma conservadora e nunca ameaça a vida. Muitos estudos retrospectivos têm comparado as diferentes técnicas cirúrgicas – sem diferença significativa. Apenas Hulscher et al. [4] mostraram melhor sobrevivência em 5 anos (39 vs. 27%) para a abordagem transtorácica com linfnodectomia adequada em comparação com a ressecção transhiatal. Isto deve-se provavelmente a uma linfnodectomia mais extensa ao longo do sistema traqueobrônquico. Transhiatally, uma linfnodectomia só é realmente bem sucedida até à remoção da veia pulmonar inferior – linfonodo ao longo da traqueia e bifurcação traqueal, bem como ao longo dos brônquios principais é difícil. 23 Os gânglios linfáticos também devem ser removidos durante a esofagectomia, como um estudo internacional demonstrou [2]. Esta pode ser uma característica de qualidade de uma cirurgia apropriada. O grupo de peritos alemães (Grupo Alemão de Estudo do Tratamento Cirúrgico Avançado) recomenda a esofagectomia radical com linfonodectomia mediastinal e abdominal no sentido de uma linfonodectomia de “dois campos” [5]. Uma linfnodectomia de “três campos”, como muitas vezes realizada no Japão, está associada a uma morbilidade mais elevada (traqueostomia, lesões do nervo lanryngeal) [5,6]. Tende a mostrar um benefício na sobrevivência a longo prazo tanto em carcinomas de esófago proximais como a médio-termo [7] e tem encontrado o seu caminho nas directrizes japonesas. Na Europa e América, no entanto, a linfnodectomia de “três campos” só é realizada em centros seleccionados em casos individuais.
Reconstrução
A nível internacional, o tubo gástrico é a primeira escolha para a substituição do esófago. Em alternativa, pode ser escolhido um dispositivo de interposição cólica ou ileocoecal, que é anastomosado retroesternalmente ao esófago cervical. A colonoscopia deve ser realizada antes da interposição do cólon. Uma interposição cólica pode causar mau hálito ao doente e assim reduzir consideravelmente a qualidade de vida.
Como resultado da ressecção vaginal e da formação do tubo gástrico, 20% de todos os pacientes sofrem de pilorespasmo e, portanto, de esvaziamento gástrico retardado. Cirurgicamente, vários estudos não mostram nenhuma vantagem na realização rotineira de uma piloplastia. Este problema deve ser tratado de forma conservadora com procinética, adaptação dietética e, se necessário, dilatação do piloro, uma vez que a experiência demonstrou que está limitado a dois a três meses. Nesta situação, a infiltração do piloro com Botox pode ser considerada.
Esofagectomia minimamente invasiva
No Reino Unido, de 7502 esofagectomias, 1155 (24,7%) já são realizadas utilizando um procedimento minimamente invasivo (2009-2010) [6]. Muitas séries centrais únicas, análises retrospectivas, meta-análises e revisões sistémicas mostram que a técnica minimamente invasiva é uma alternativa à técnica aberta. Resultados oncológicos igualmente bons podem ser alcançados e algumas meta-análises mostram uma tendência para que a morbidez em relação à insuficiência anastomótica e complicações pulmonares seja ligeiramente melhor no grupo minimamente invasivo [6]. Os primeiros dados de um estudo multicêntrico randomizado da Holanda mostram uma clara vantagem a favor da técnica minimamente invasiva no que diz respeito a complicações pulmonares pós-operatórias precoces [8]. O procedimento Ivor Lewis com uma anastomose toracoscopicamente executada é tecnicamente exigente e requer perícia com números de casos correspondentes, como demonstrado pelo grupo de Luketich [9].
Esofagectomia de resgate
Se ocorrer recidiva locorregional ou falha de tratamento após a TRC definitiva, a cirurgia pode ser considerada como uma opção de tratamento, especialmente se for possível obter a ressecção R0. Isto é confirmado pelos dados de 65 pacientes que foram operados após uma TRC definitiva para adenocarcinoma distal após uma média de 216 dias. Morbilidade pós-operatória, mortalidade e sobrevivência a longo prazo correspondem ao grupo com CRT e cirurgia neoadjuvante planeada [9]. Por conseguinte, é também indicado um acompanhamento próximo após a TRC definitiva, a fim de poder oferecer aos doentes com recidiva solitária locorregional outra opção terapêutica curativa.
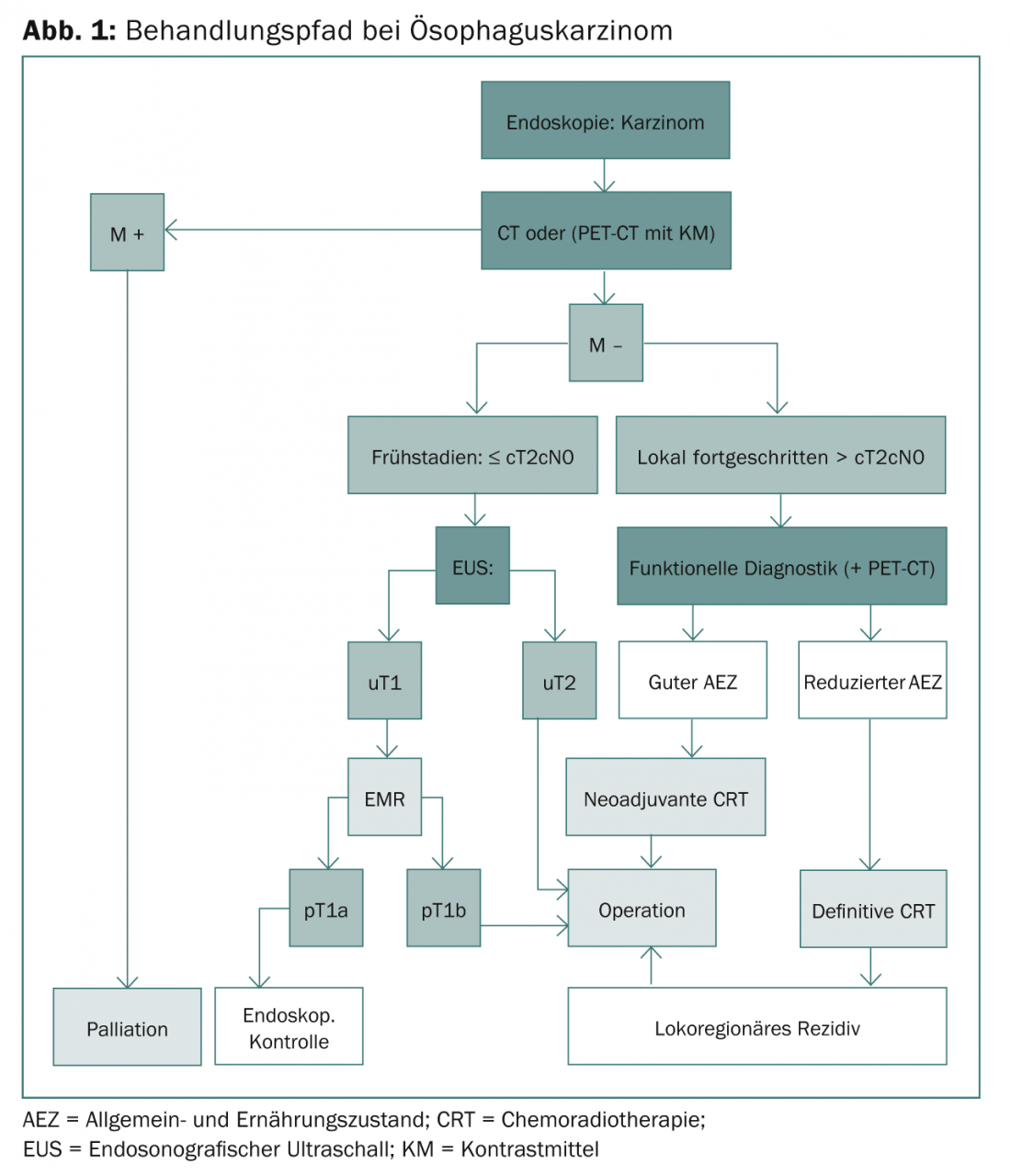
A figura 1 mostra a via completa de tratamento do cancro do esófago.
Curso pós-operatório, medidas a longo prazo, qualidade de vida
Pacientes com uma extracção gástrica requerem mudanças na dieta e no estilo de vida. Isto significa que só podem comer pequenas porções, o que requer aperitivos e refeições ricas em calorias para cobrir calorias. Isto pode melhorar após anos, mas há também alguns pacientes que lutam para consumir calorias suficientes para a vida. Muitos doentes sofrem de refluxo, o que significa que têm de tomar uma dose elevada de bloqueadores de prótons para o resto das suas vidas. Aconselhamos todos os doentes a levantar a cabeceira na cama e a não se deitarem depois de comerem. No entanto, bastantes pacientes queixam-se de tosse nocturna, o que corresponde a pequenas aspirações.
Muitas vezes, especialmente em doentes trimodais, a má absorção desenvolve-se após um ano ou mesmo mais tarde com fezes gordas, flatulência e perda de peso renovada. Na maioria dos casos, é uma insuficiência pancreática actínica exócrina, que responde muito bem à substituição enzimática. No curso pós-operatório, o esvaziamento do tubo gástrico pode ocorrer mais rapidamente e assim levar a uma hipoglicemia perturbadora no sentido do despejo. Se o médico assistente e o paciente forem sensibilizados, estes sintomas podem muito bem ser evitados por meios dietéticos. Normalmente são necessários seis a doze meses para o paciente recuperar de uma esofagectomia, e muito poucos pacientes regressam subsequentemente ao trabalho a 100% na sua antiga profissão.
Annelies Schnider, MD
Literatura:
- Hölscher AH, et al: Impacto prognóstico da infiltração do terço superior, médio e inferior da mucosa ou submucosa no cancro esofágico precoce. Ann Surg 2011; 254(5): 802-807.
- Lorenz D, et al: Factores de risco prognósticos de adenocarcinomas esofágicos precoces. Ann Surg 2014; 259: 469-476.
- Dikken JL, et al: Diferenças nos resultados da cirurgia do cancro do esófago e gástrico em toda a Europa. BJS 2012; 100: 83-94.
- Hulscher JB, et al: Ressecção transtorácica prolongada em comparação com a ressecção transhiatal limitada para adenocarcinomas do esófago. N Engl J Med 2002; 347: 1662-1669.
- Palmes D, et al: Avaliação diagnóstica, técnicas cirúrgicas, e gestão perioperatória após esofagectomia: declaração de consenso do Grupo Alemão de Tratamento Cirúrgico Avançado. Langenbecks Arch Surg 2011; 396: 857-866.
- Kim T, et al: Revisão da Esofagectomia Minimamente Invasiva e Controvérsias Actuais. Investigação e Prática em Gastroenterologia 2012.
- Udagawa H, et al: A importância do agrupamento das estações linfonodácticas e a lógica da linfnodectomia de três campos para o cancro do esófago torácico. J Surg Onc 2012; 106: 742-747.
- Nagpal K, et al: A cirurgia minimamente invasiva é benéfica na gestão do cancro do esófago? Uma meta-análise. Surg Endoscop 2010; 24: 1621-1629.
- Luketich JD, et al: Outcomes After Minimally Invasive Esophagectomy (Resultados após uma Esofagectomia Minimamente Invasiva). AnnSurg 2012; 256(1): 95-103.
Leitura adicional:
- Hüttl TP, et al: Técnicas e resultados da cirurgia do cancro do esófago na Alemanha. Langenbecks Arch Surg 2002; 387: 125-129.
- Pennathur A, et al: Resections for esophageal cancer: strategies for optimal management. Ann Thorac Surg 2008; 85: 751-756.
- Briere SS, et al: Esofagectomia minimamente invasiva versus esofagectomia aberta para doentes com cancro do esófago: um ensaio controlado multicêntrico, aberto, randomizado. Lancet 2012; 379: 1887-1892.
- Marks JL, et al: Esofagectomia de resgate após quimiorradiação definitiva falhada para adenocarcinoma esofágico. Ann Thorac Surg 2012; 94: 1126-1132.
- Ruhstaller T, et al: Tendências de sobrevivência do cancro do esófago na Suíça. Boletim suíço sobre o cancro 2014; 3.
- Hagen P, et al: Quimioradioterapia pré-operatória para o cancro esofágico ou juncional. N Engl J Med 2012; 366: 2074-2084.
- Peyre CG, et al: O número de gânglios linfáticos removidos prevê a ocorrência de cancro do esófago de forma superficial: Um estudo internacional sobre o impacto da extensão das ressecções cirúrgicas. Ann Surg 2008; 248: 549-556.
InFo ONCOLOGy & HaEMATOLOGy 2014; 2(10): 18-21