É apenas com o estudo da artrite reumatóide e de todas as suas facetas que se percebe o quão multifacetada esta doença pode ser e que ela joga em dermatologia de tantas maneiras. A artrite reumatóide mostra não só os seus nódulos clássicos e sintomas concomitantes, mas também dermatoses neutrofílicas associadas, doenças auto-imunes, dermatoses com TH-1 e, por último, efeitos secundários da terapia medicamentosa que vão desde alergias a intolerâncias e auto-imunidade induzida. O panorama abre-se aqui.
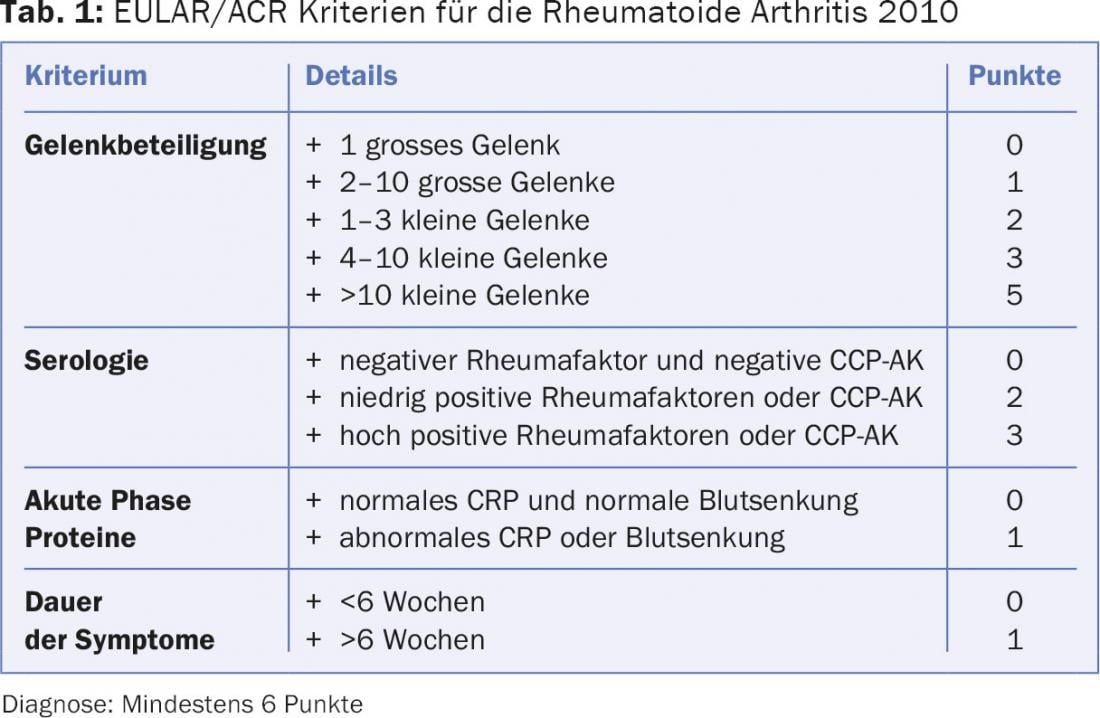
A artrite reumatóide (AR) é uma doença multi-sistémica que afecta não só o sistema músculo-esquelético mas também outros órgãos e causa inflamação sistémica e inflamação da pele através de anticorpos circulantes. A classificação e diagnóstico é feita utilizando critérios EULAR/ACR que medem o envolvimento conjunto e anticorpos CCP, factores reumatóides e CRP, tal como listados no Quadro 1 [1]. No entanto, as manifestações vão muito além disto individualmente e a pele, a auto-imunidade, o sistema imunitário inato e as drogas ou a sua imunossupressão desempenham um papel importante (Fig. 1).
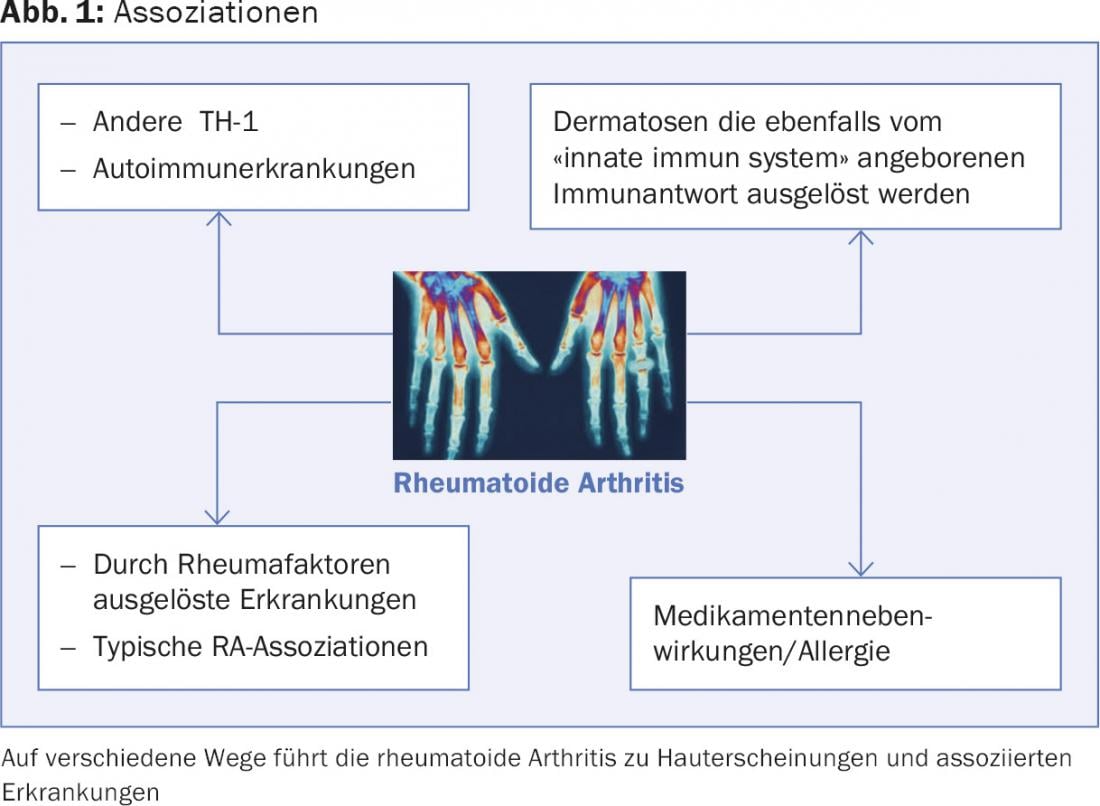
A RA é uma doença multissistémica com um turno TH-1 e um pool de citocinas que aumentou a IL-6, IL-1β, TNFα e IL-17 [2]. Além disso, já existe sobreposição numa base genética com artrite psoriásica, diabetes tipo 1, lúpus eritematoso sistémico, menos com a doença de Crohn, colite ulcerosa e esclerose múltipla. Os chamados loci de susceptibilidade são partilhados com estas doenças auto-imunes (TNFAIP, IL-2/IL-21, PTPN22).
RA: TH-1 e outras doenças auto-imunes
A AR não só partilha alelos genéticos com outras doenças, mas também co-ocorre com outras doenças auto-imunes devido a um perfil favorável de TH-1 da resposta imunitária.
Antes de mais, gostaria de mencionar a chamada síndrome de rhupus, uma sobreposição entre artrite reumatóide e lúpus eritematoso, frequentemente também com anticorpos de ambas as doenças, fotossensibilidade e envolvimento específico do lúpus nos órgãos internos, especialmente no coração e nos rins, incluindo os rins. Vasculite. Em alguns casos, contudo, apenas o envolvimento cutâneo do lúpus eritematoso, tais como lesões discóides, a variante cutânea subaguda ou a paniculite lupus pode ser encontrado sem preencher os critérios para o lúpus sistémico [3].
A sobreposição de AR com outras colagenoses também não é invulgar (síndrome AK antifosfolípida, MCTD, síndrome de Sjeogren). Também é possível associá-lo à psoríase vulgaris, um típico representante de uma doença TH. Em geral, é importante distinguir a AR da artrite psoriásica, quer radiologicamente com o típico envolvimento das articulações periféricas dos dedos na psoríase, quer procurando sinais clínicos de psoríase vulgar (manchas de óleo nas unhas; placas que se estendem para além da linha do cabelo, histopatologia).
Deve também mencionar-se a associação frequente com doenças de pele bolhosas auto-imunes, tais como pemphigoid, pemphigus vulgaris e epidermiolysis bullosa acquisita.
Dermatoses que também são desencadeadas pelo sistema imunitário inato.
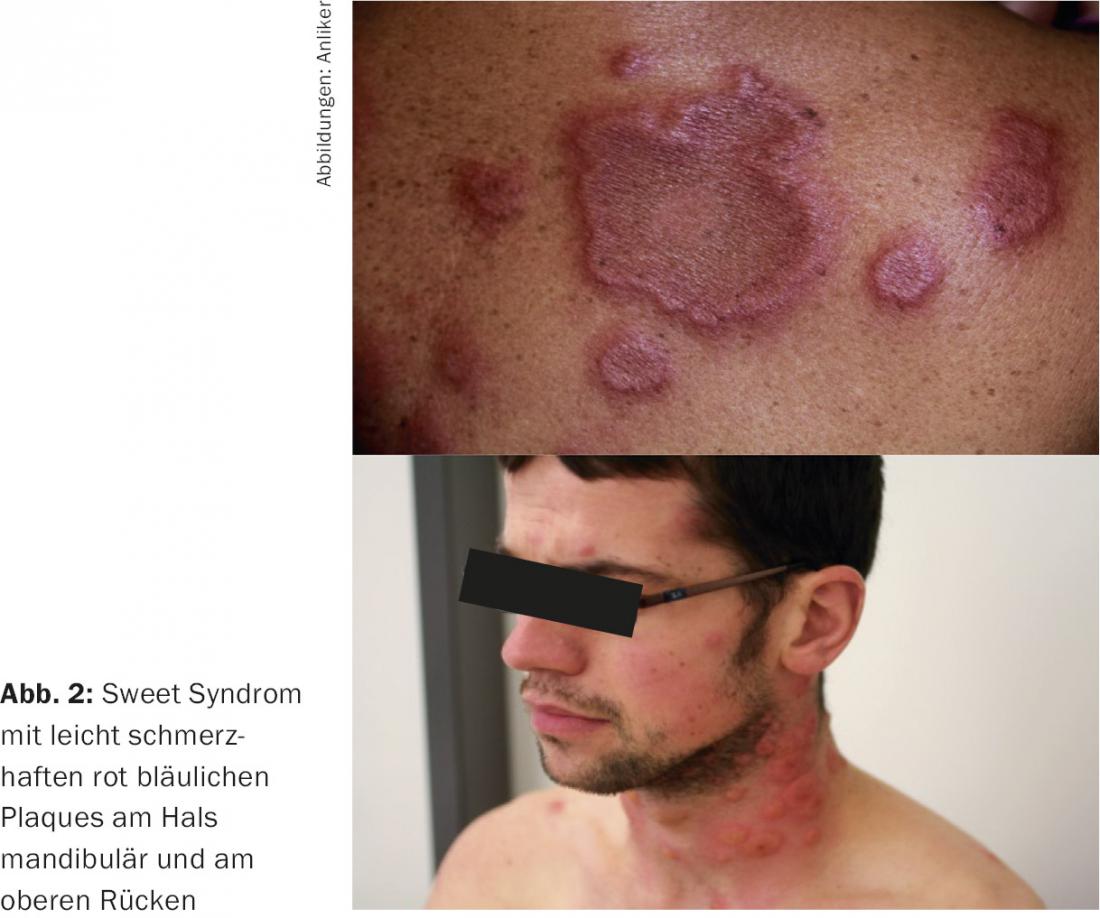
Como a AR é fortemente impulsionada pela actividade do sistema imunitário inato, assim não só por auto-anticorpos, encontramos uma associação frequente com as chamadas dermatoses neutrófilas, que também são frequentemente chamadas auto-inflamatórias. Estas foram classificadas principalmente no passado recente e incluem dermatoses inflamatórias como o pioderma gangrenosum, eritema nodoso, eritema elevatum et diutinum e síndrome de Sweet. Neste último caso, que não é invulgar nos doentes de AR, os afectados sofrem de sintomas gerais como febre, fadiga, inchaço dos gânglios linfáticos, um grande aumento da taxa de sedimentação e neutrofilia no hemograma, razão pela qual se pensa muitas vezes num processo infeccioso. No entanto, o aparecimento de placas altamente suculentas e fortemente eritematosas no rosto, pescoço e tronco superior são indicativas (Fig. 2) . O diagnóstico é feito pela histopatologia, a combinação dos vários sintomas e a ausência de uma infecção. A síndrome do doce é muito sensível aos esteróides.
O diagnóstico do pyderma gangrenosum e da sua terapia também é complicado, em primeiro lugar porque a histopatologia é mal caracterizada e, em segundo lugar, porque faltam testes laboratoriais adequados. É marcadamente inflamatório e ocorre mesmo que a imunossupressão já esteja frequentemente presente. Assim, é muitas vezes necessário mudar para doses elevadas de esteróides e/ou ciclosporina com um período muito longo de eliminação progressiva.
Manifestações típicas ou específicas da AR
Nas alterações cutâneas típicas da AR, existem doenças de pele bastante distintas e alterações desencadeadas pelos próprios factores reumatóides. Provavelmente os mais conhecidos são os nódulos reumáticos, que ocorrem em 20% dos doentes, principalmente no cotovelo, ouvido, mãos, sacro, geralmente perto das articulações e especialmente em cursos severos de AR. (Fig. 3). Os nódulos reumáticos são provavelmente devidos à vasculite. Histopatologicamente, caracterizam-se por uma pequena zona de necrobiose e muita poeira nuclear, bem como uma inflamação rica em neutrófilos; clinicamente, normalmente, encontram-se nódulos do tamanho de uma noz rosa a nódulos da cor da pele. Além disso, a fibrose subcutânea em forma de banda ocorre ocasionalmente na área imediata.
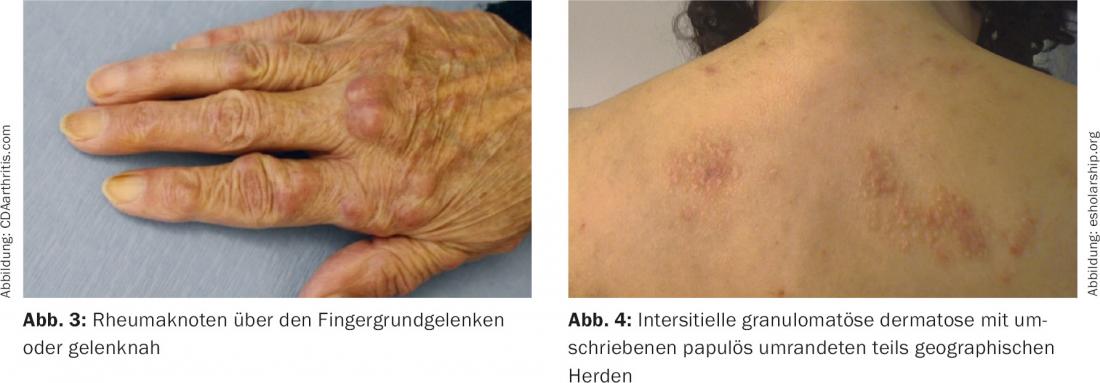
As pápulas reumatóides, por outro lado, são normalmente muito pequenas e podem ser encontradas nos dedos. Estes são normalmente indolores. A dermatite granulomatosa intersticial com placas caracteriza-se por campos grandes e pouco eritematosos em forma de mapa com bordas em forma de banda. É uma associação típica com artrite reumatóide (Fig. 4). É tratado topicamente com esteróides e sistemicamente com hidroxicloroquina e dapsona [4].
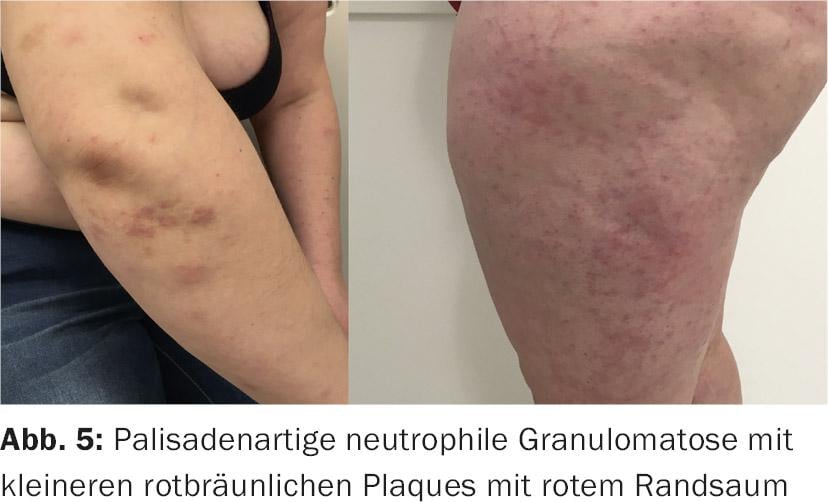
Outra doença de pele tipicamente associada à RA é a granulomatose neutrofílica palisada, que se manifesta com maculopápulas e placas bastante escuras sobre a borda da mão do cotovelo ou costas; esta dermatose nem sempre é facilmente distinguível da doença anteriormente descrita. Mais uma vez, como na dermatite granulomatosa intersticial, a sobreactividade do sistema imunitário inato está a desencadear e a resposta aos esteróides internos é impressionante [5].
Outras condições de pele na AR incluem atrofias cutâneas não só relacionadas com esteróides, como a onicodistrofia com sulcos longitudinais, mas também com hiperpigmentação da pele, linfedema das extremidades superiores, e amiloidose secundária com envolvimento do rim, fígado e baço (Quadro 2).

Finalmente, os próprios factores reumatóides levam à vasculite, que se pode manifestar na pele e pode também aparecer como umaovasculite viva e púrpura palpável devido às propriedades crioglobulinas dos factores reumatóides.
Efeitos secundários da medicação, alergia e intolerância
Os efeitos secundários dos medicamentos tomados ou injectados variam, evidentemente, da forma como estas substâncias funcionam. Antes de mais nada, o efeito secundário da imunossupressão, que pode ser múltiplo com as preparações mais antigas como o metotrexato e a azatioprina e afectar principalmente o sistema de defesa celular, incluindo a defesa contra os carcinomas cutâneos.
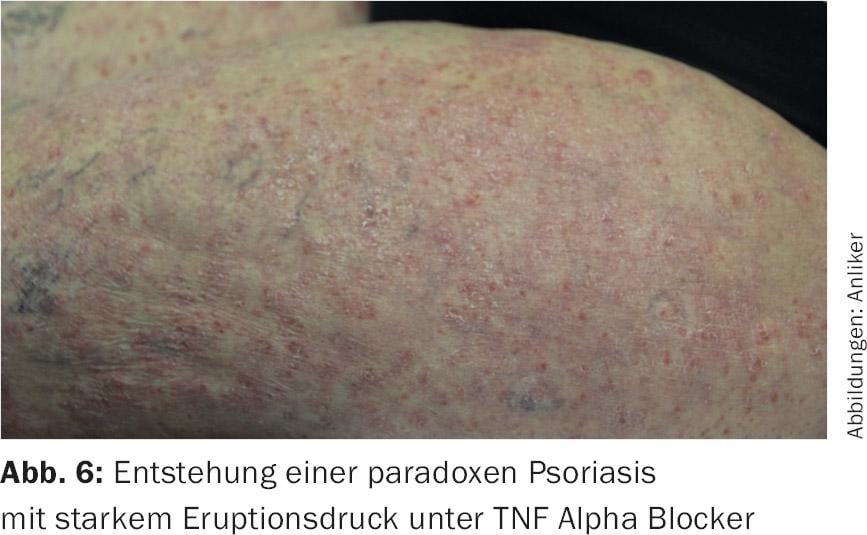
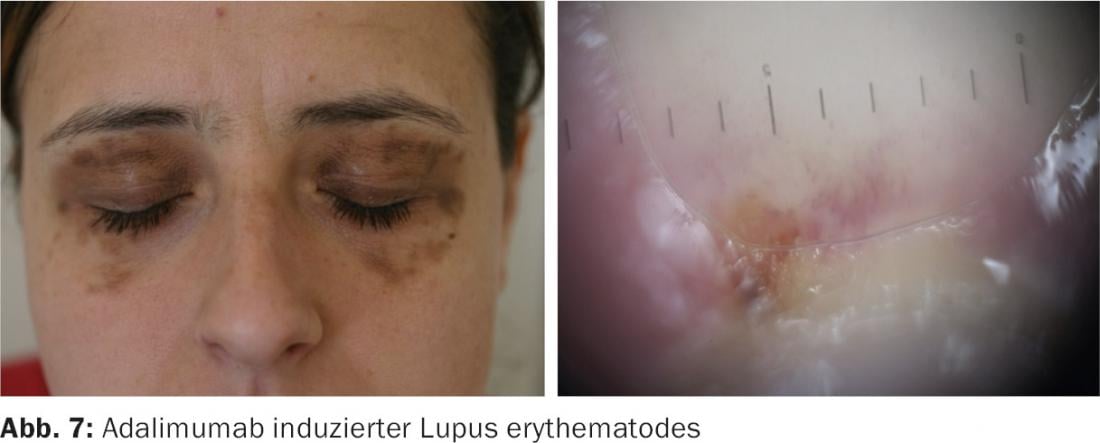
Com os chamados biológicos, os riscos de infecção são menores, embora se deva notar uma fraqueza particular contra as defesas da tuberculose e do linfoma, e este é especialmente o caso dos bloqueadores TNFα. Estes também podem induzir toda uma série de outros efeitos secundários. A primeira a ser mencionada é certamente a psoríase paradoxal sob TNFα-blockade (Fig. 6) [6], que é causada pelo súbito excesso de peso do sistema imunitário inato e pode também ter um forte toque neutrofílico e até pustular. Além disso, foi também descrito o desencadeamento da dermatomiosite. Além disso, ocorrem repetidamente verdadeiras reacções alérgicas do tipo imediato até à anafilaxia. Em última análise, o desencadeamento do lúpus eritematoso por estas substâncias não é invulgar. Isto diz respeito ao infliximab e adalumimab, em particular. Desde a última preparação, examinei oito pessoas afectadas, todas elas com sintomas de lúpus muito atípicos e escassos, em particular a fotossensibilidade e a vasculite eram predominantes, mas o desenvolvimento da paniculite por lúpus também foi observado. Frequentemente, a detecção de anticorpos anti-histónicos tem sido bem sucedida [7].
Certamente mais frequente é a reacção de intolerância aos anti-inflamatórios não esteróides (AINEs), especialmente os inibidores da Cox-1, que podem levar à urticária, asma brônquica e anafilaxia nos indivíduos afectados e de acordo com a sua predisposição genética. Isto ocorre devido a uma ponderação da degradação destes preparados através da via da cicloxigenase com acumulação de bradicininas. Tipicamente, todos os analgésicos deste grupo podem causar sintomas, dependendo da quantidade: Aspirina, diclofenaco, ibuprofeno, novamina sulfona e ácido mefenâmico. Em regra, os inibidores da Cox-2 (por exemplo celecoxib) e o paracetamol, que tem apenas 10% de actividade da Cox-1 (contudo, 4% dos intolerantes à AINE também não podem tomar paracetamol), bem como os opiáceos e opiáceos vão. No entanto, estes devem ser testados.
Também são possíveis reacções alérgicas a analgésicos, embora principalmente como uma reacção medicamentosa tardia: a medicamentos anti-reumáticos, metotrexato, menos a biólogos.
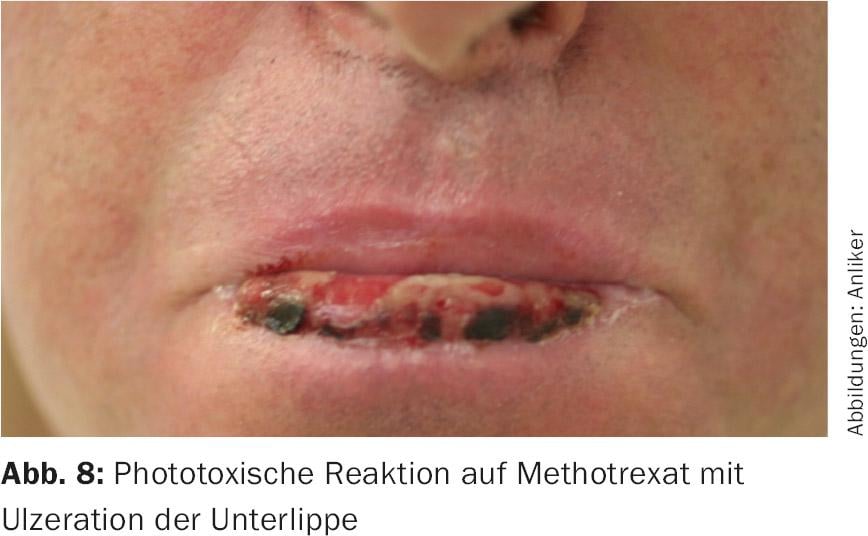
Além disso, também foram descritas reacções fotoalérgicas com vários imunossupressores (MTX, azatioprina) (Fig. 8); contudo, estes também são conhecidos por diclofenaco, ibuprofeno, piroxicam e dapsona e normalmente só são encontrados após um trabalho quase detective alergológico e testes com provocação UV.
Conclusão
A artrite reumatóide apresenta múltiplas sobreposições com a dermatologia e a alergologia, que se manifestam de formas muito diferentes, seja através da indução do sistema imunitário inato com o desenvolvimento de doenças neutrofílicas, seja através de sobreposições e associações com outras doenças auto-imunes e dermatoses auto-imunes. Além disso, os sintomas e infecções cutâneas ocorrem devido à imunossupressão e intolerância ou alergia no tratamento.
Literatura:
- Müller R, et al: Critérios para a classificação ou diagnóstico de doenças reumáticas. Pharmacum healthcare marketing gmbh, Druckerei Emmensee. 2ª edição 2011.
- McInnes IB, et al: Cytokines in the pathogenesis of rheumatoid arthritis. Nature Reviews Immunology 2007 de 7 de Junho: 429-442.
- Panush RS, et al: Síndrome de “Rhupus”. Arch Intern Med. 1988 Jul; 148(7): 1633-6.
- Tomasini C, et al: Dermatite granulomatosa intersticial com placas. J Am Acad Dermatol 2002;46:892-9.
- Sangueza OP, et al: dermatite granulomatosa neutrofílica palisada em dermatite reumatóide. J Am Acad Dermatol 2002;47: 251-7.
- Joyau C, et al.: Terapia com factor alfa anti-necrose tumoral e aumento do risco de nova psoríase: é realmente um efeito secundário paradoxal? Clin Exp Rheumatol. 2012 Set-Out; 30: 700-706.
- Anliker M, et al.: Características semelhantes ao lúpus e lúpus eritematoso induzido por adalimumab. Caracterização numa série de 5 pacientes. Poster Reunião Anual SGDV 2011.
PRÁTICA DE DERMATOLOGIA 2016; 26(5): 18-22