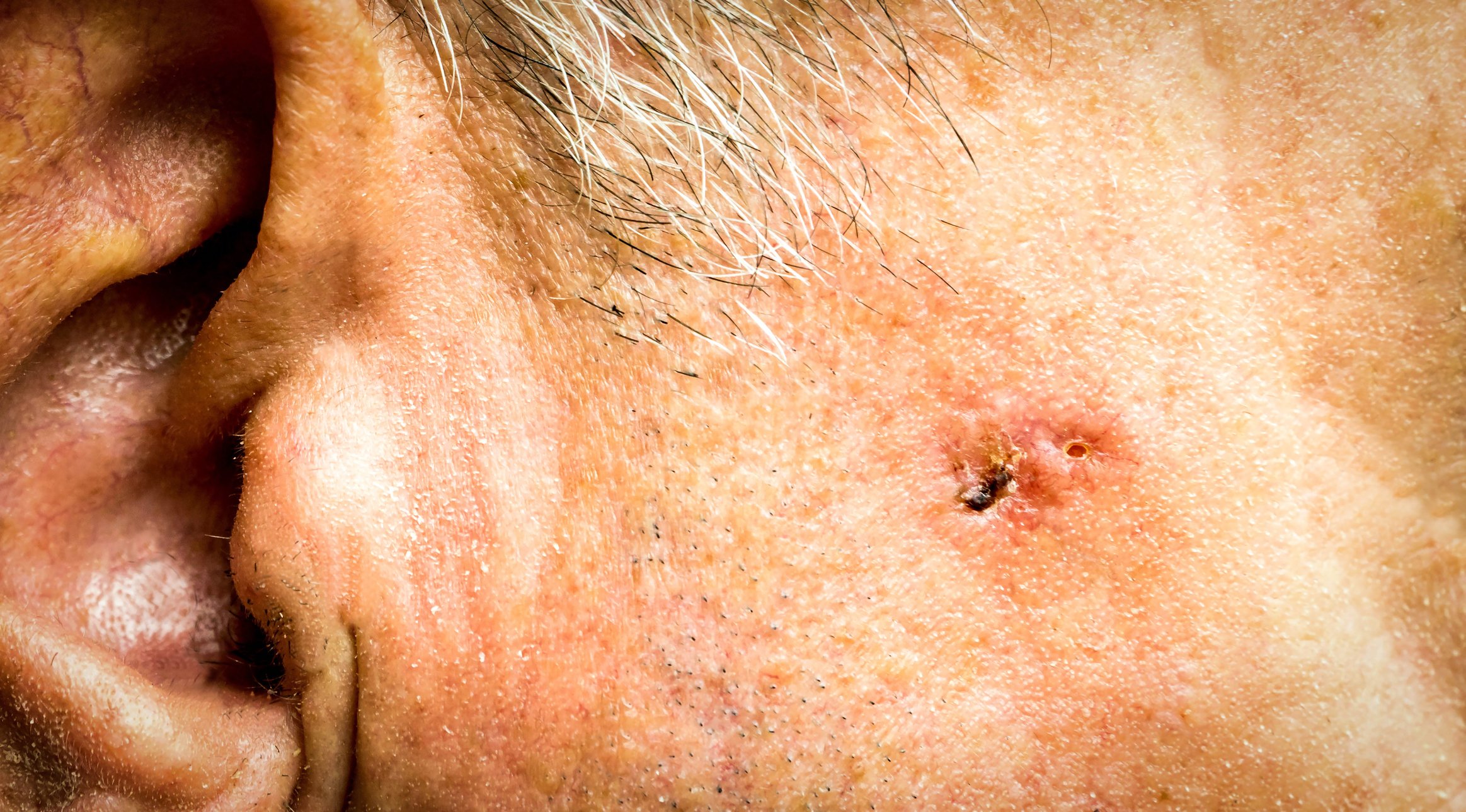
Los principales síntomas de la bursitis en la rodilla son dolor punzante en la rodilla, dolor a la presión o déficit de extensión de la articulación de la rodilla. Tras el examen radiológico y la confirmación ecográfica del diagnóstico, la extensión exacta y la actividad de la bursitis pueden determinarse mediante resonancia magnética con secuencias asistidas por contraste. La terapia conservadora suele aliviar los síntomas, pero en el caso de la bursitis crónica, la intervención quirúrgica suele ser la única opción.
En los artículos anteriores ya se han tratado diversos cambios degenerativos de las estructuras internas de la articulación de la rodilla, sin que hasta ahora se haya tratado en detalle la bursitis. En principio, también existen otros cambios peripatelares que no difieren mucho clínica y sintomáticamente. En los siguientes artículos se analiza el diagnóstico diferencial de estas enfermedades.
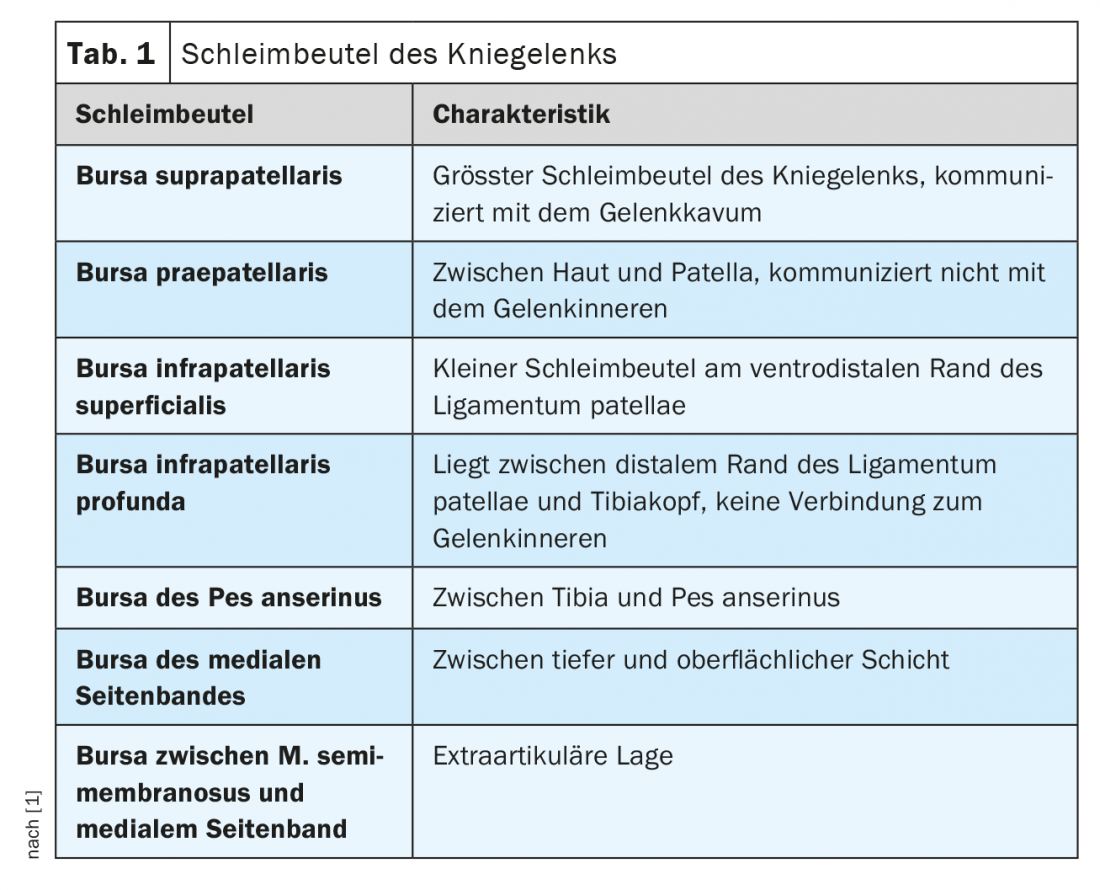
La articulación de la rodilla está rodeada por varias bursas (tab. 1), que pueden volverse sintomáticas en el contexto de influencias inflamatorias degenerativas o traumáticas. Entre ellas se incluyen las situaciones de sobrecarga aguda o crónica, los traumatismos sufridos o las secuelas postoperatorias. La bursitis también puede producirse en el contexto de enfermedades inflamatorias generalizadas, por ejemplo, enfermedades reumáticas. La alteración inflamatoria de la bursa conduce localmente a los signos clásicos de inflamación, que sin duda pueden causar síntomas clínicos impresionantes [4,5]. Varios factores de riesgo pueden determinarse mediante la anamnesis (resumen 1). Por lo tanto, las medidas preventivas son útiles en caso de exposición laboral o deportiva correspondiente (rodilleras acolchadas, vendajes).

Los síntomas de la bursitis pueden ser variados (resumen 2) . La bursitis crónica se caracteriza por un curso de varias semanas con síntomas constantes o crónicos recurrentes, que también pueden conducir a un tratamiento quirúrgico. El curso crónico puede conducir a la calcificación del tejido local o a la osificación en el tejido blando [2,3]. Si no se consigue una mejoría duradera con medidas terapéuticas conservadoras, la cirugía es el tratamiento de elección. Los procedimientos mínimamente invasivos tienen más probabilidades de dar lugar a una capacidad de recuperación postoperatoria normal [4].

Las radiografías en proyección lateral pueden mostrar una inflamación local de los tejidos blandos y compresión en el tejido graso subcutáneo, por lo demás localmente poco desarrollado, en casos de bursitis prepatelar pronunciada y conducir a un diagnóstico provisional. Ecográficamente, la bursa puede verse agrandada y llena de líquido en la fase inflamatoria, y a menudo con un engrosamiento de la pared en el curso crónico [5].
Las exploraciones por tomografía computerizada proporcionan información más precisa sobre la extensión de la bursitis que las radiografías y también pueden diferenciar mejor las porciones de líquido, pero se quedan por detrás de la IRM en cuanto al contenido de información en el contraste de los tejidos blandos. Sin embargo, las calcificaciones y osificaciones se delinean mejor en la TC.
La resonancia magnética puede identificar con fiabilidad la bursitis prepatelar, y la actividad y extensión de la reacción inflamatoria también pueden identificarse en las secuencias de contraste. Los esmaltes purulentos son diferenciables. Por supuesto, el método también proporciona información exhaustiva sobre las estructuras internas de la articulación.
Estudios de caso
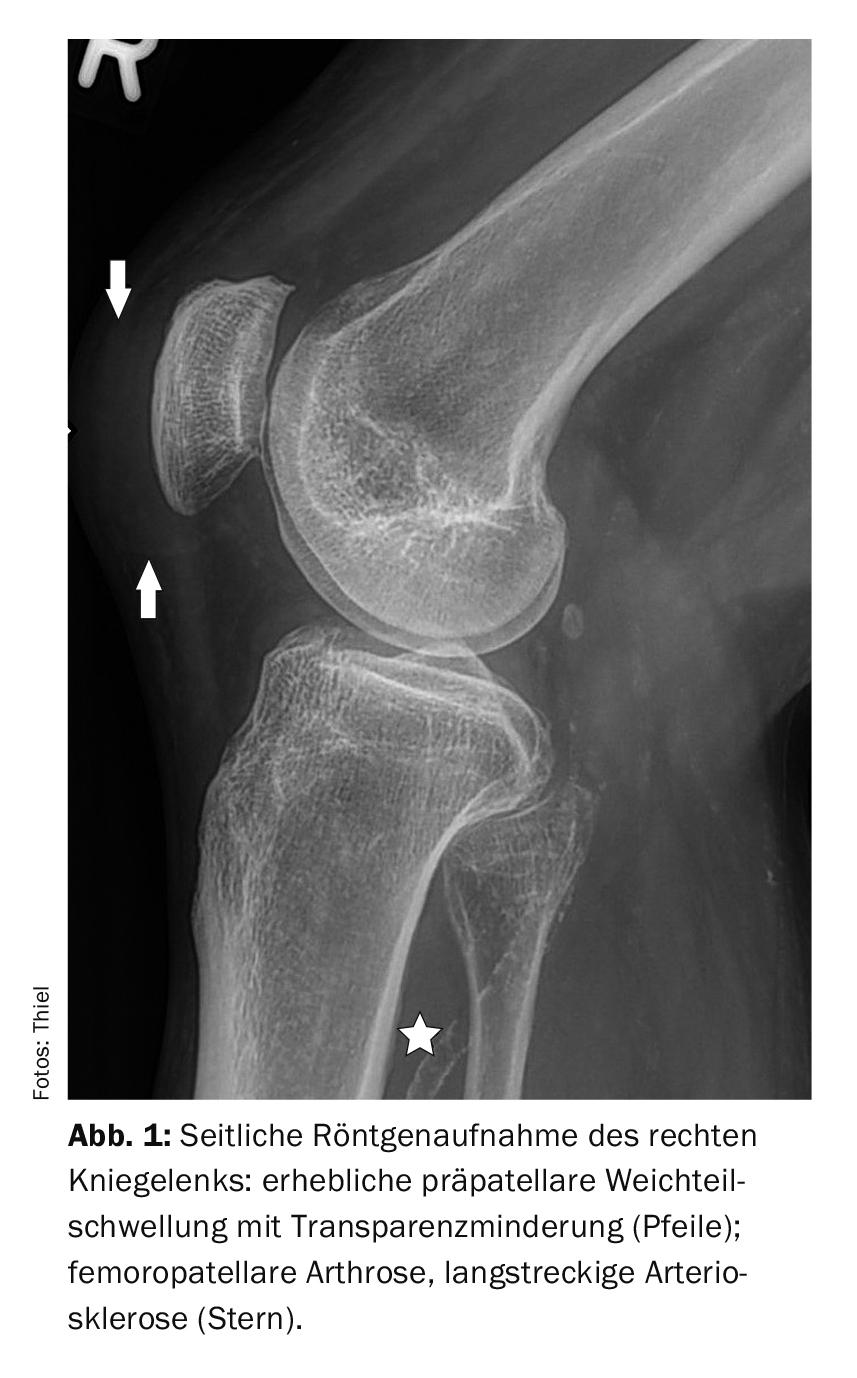
En el informe del caso 1 , la radiografía lateral de la articulación de la rodilla derecha (Fig. 1) en una paciente de 64 años con el cuadro clínico de gonartrosis activada e inflamación de las partes blandas prepatelares con sobrecalentamiento local muestra una compresión e inflamación considerables de las partes blandas, compatibles con una bursitis prepatelar florida. No había antecedentes de traumatismos adecuados.
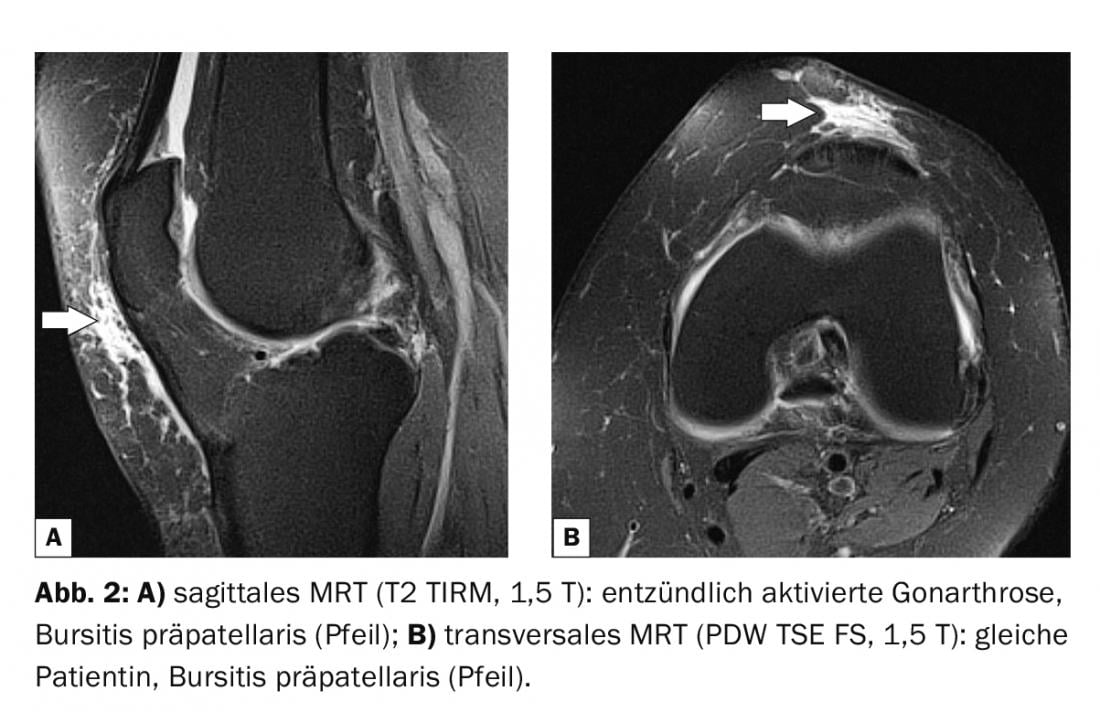
El caso 2 muestra una bursitis prepatelar en una paciente de 58 años con gonartrosis inflamatoria activada en la IRM (Fig. 2A y B) con señal equivalente a la del litio.
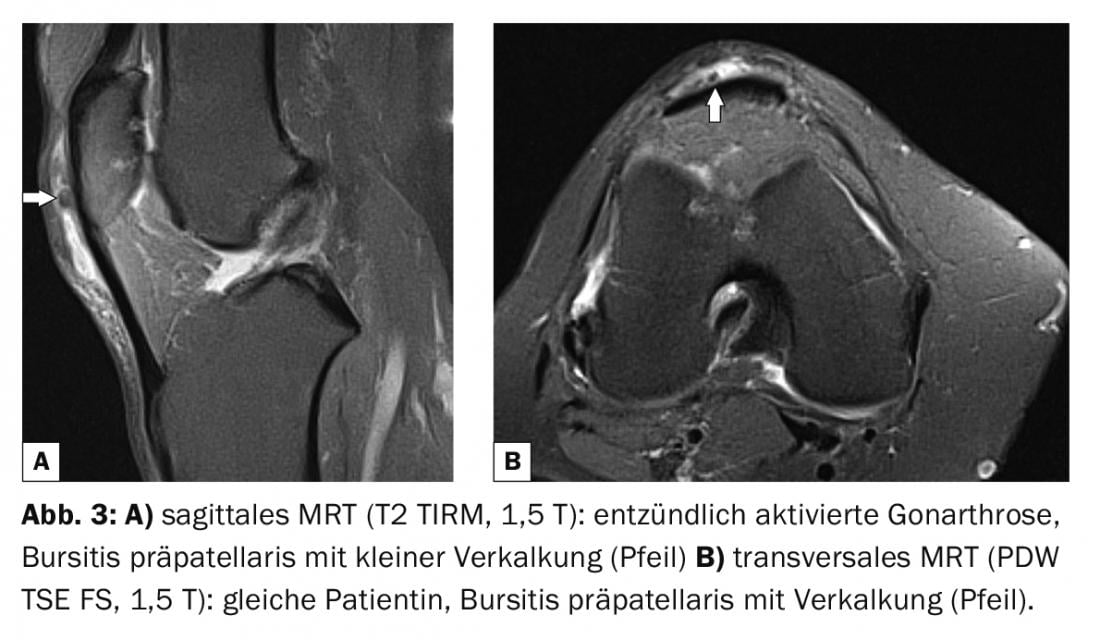
En el informe del caso 3 se documenta una bursitis prepatelar extensa con un curso aparentemente crónico en una señora de la limpieza de 55 años. Se delinearon estructuras hipointensas dentro de la bursa, compatibles con pequeñas calcificaciones (Fig. 3A y B).
Mensajes para llevarse a casa
- La sospecha diagnóstica de una bursitis prepatelar aguda puede hacerse tras realizar una historia clínica (ocupacional, disposición deportiva) y un examen clínico.
- La bursitis puede diagnosticarse ecográficamente y, si es lo suficientemente extensa, al menos puede sospecharse radiográficamente.
- La resonancia magnética, complementada con secuencias mejoradas con contraste, puede determinar la extensión exacta y la actividad de la bursitis y proporcionar información adicional sobre las estructuras internas de la articulación de la rodilla.
- Si el tratamiento conservador resulta frustrante, la terapia quirúrgica es una opción.
Literatura:
- Breitenseher M: El MR-Trainer de extremidades inferiores. Georg Thieme Verlag: Stuttgart, Nueva York 2002: 210.
- Erler M: Bursitis osificante praepatellaris de la articulación de la rodilla. Z Orthop Accident. 2009; 147(6): 743-746.
- Hansen TB, Pless S: Bursitis prepatelar calcificante. Presentación de un caso que afecta a ambas rodillas. Ugeskr Laeger 1994; 156(25): 3780.
- Steinacker T, Verdonck AJ: Terapia endoscópica de la bursitis prepatelar. Lesiones deportivas Sports Injury 1998; 12(4): 162-164.
- endoprostheticsguide: Bursitis de rodilla: www.endoprosthetics-guide.com/knie/schleimbeutelentzuendung-knie (fecha de acceso: 18.11.2021)
PRÁCTICA GP 2021; 16(12): 38-39