En el curso de actualización sobre medicina interna general celebrado en el Technopark de Zúrich, uno de los temas principales fue la reumatología. Aquí se habló en profundidad sobre todo de la osteoporosis. Para planificar la estrategia terapéutica, en cualquier caso hay que ir más allá de la DXA, ya que es el instrumento más importante, pero no el único, para calcular el riesgo de fractura. Las sustancias inhibidoras de la resorción ósea siguen estando en la mayoría de los fármacos para la osteoporosis, pero desde hace algunos años también se comercializa una sustancia activa con mecanismos estimulantes de la formación ósea. Puede ser una opción muy eficaz en casos individuales.
Una cosa es cierta: las fracturas aumentan con la edad, dice a modo de introducción el Dr. med. Stefan Bützberger, de Schinznach-Bad. Las hospitalizaciones debidas a la osteoporosis son frecuentes y, según las encuestas, se producen en un número de casos significativamente mayor que en el caso de otras enfermedades crónicas como la EPOC o la insuficiencia cardiaca. “Debido a la remodelación ósea relacionada con la edad, todos perdemos masa ósea (masa ósea máxima) a partir de los 35 años aproximadamente. Esta pérdida es especialmente rápida en las mujeres durante la menopausia, aunque la osteoporosis también se da en los hombres y no debe pasarse por alto en este caso”, advirtió el ponente. Aproximadamente la mitad de las mujeres de 50 años sufren una fractura causada por la osteoporosis. Una proporción considerable de estas fracturas se asocia a un aumento de la mortalidad y a la amenaza de una dependencia a largo plazo.
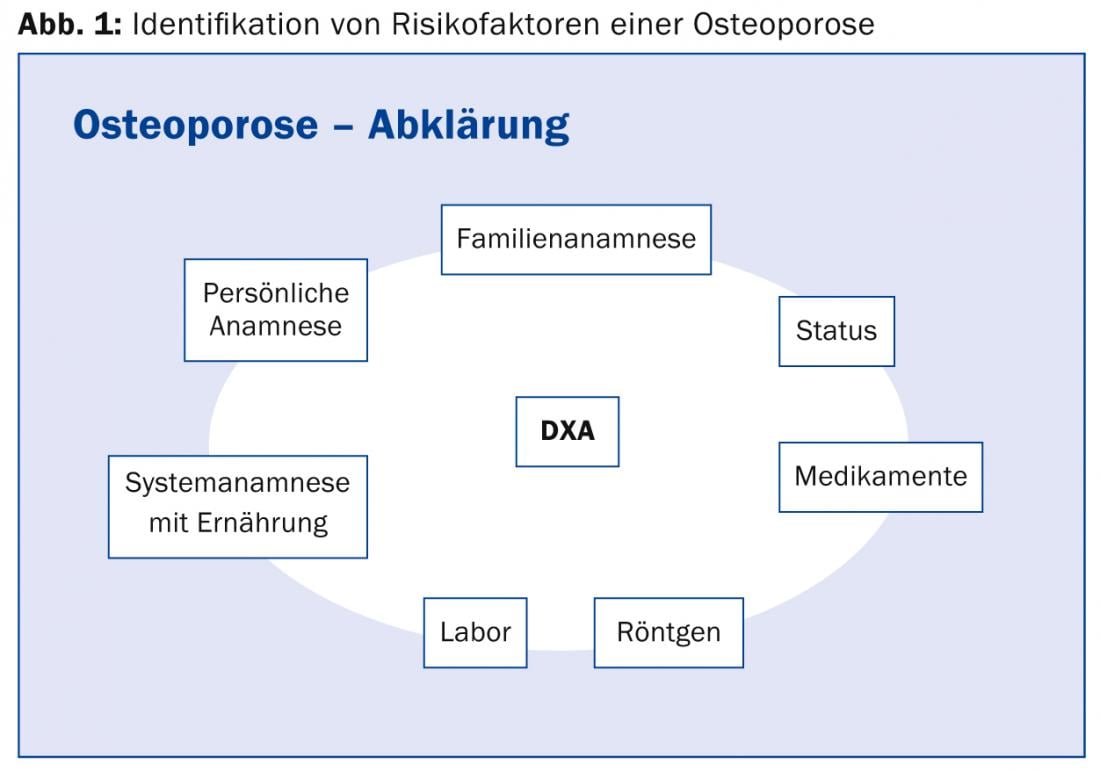
Cabe señalar que muchas fracturas se producen con una puntuación T que sigue estando por encima del umbral de -2,5. La “absorciometría de rayos X de doble energía”, abreviada DXA, es por tanto la base más importante para diagnosticar la osteoporosis y el instrumento mejor estudiado para estimar el riesgo de fractura, pero no es el único. “Si sólo se atiende a la puntuación T, se sobretrata a ciertos pacientes jóvenes y se niega la terapia necesaria a otros, por ejemplo, a las mujeres posmenopáusicas que con frecuencia presentan fracturas con puntuaciones T de -1 o -1,5.”. La DXA es sólo la mitad de la verdad: una osteopenia medida también puede ser osteoporosis y, según el caso, debe tratarse en consecuencia. Hoy en día, el riesgo de fractura determina la estrategia terapéutica”, explicó el Dr. Bützberger. Los componentes de evaluación más importantes para identificar los factores de riesgo de osteoporosis se muestran en la figura 1. Existen varias herramientas electrónicas para calcular el riesgo de fractura (por ejemplo, la calculadora FRAX® de la OMS). Esto demuestra que, a veces, incluso con una osteoporosis importante y una puntuación T elevada (por ejemplo, de -3), el riesgo de fractura a 10 años puede ser bajo y, por tanto, no es necesario un tratamiento antirresortivo.
Causas secundarias
“Si existen indicios de una causa secundaria en la anamnesis o la clínica, realice el programa mínimo de pruebas de laboratorio. En los hombres, no hay que olvidar la testosterona, a veces los valores se encuentran en el sótano y el paciente afectado se beneficia entonces en varios aspectos de una sustitución de testosterona”, explicó el Dr. Bützberger. “La vitamina D y el calcio son, por supuesto, fundamentales para los huesos. La carencia de vitamina D no sólo provoca un aumento de la hormona paratiroidea sérica (PTH) y, por tanto, de la resorción ósea, sino que también aumenta el riesgo de caídas y fracturas.” La vitamina D también es esencial para la absorción del calcio en el intestino. El hecho de que el desabastecimiento sea generalizado, sobre todo en nuestras latitudes, se debe principalmente a que los niveles necesarios de vitamina D (concentración sérica de 25[OH]D, >80 nmol/l) pueden alcanzarse escasamente mediante la exposición al sol o la alimentación (en contraste con las necesidades de calcio de 800-1200 mg). Para alcanzar el valor objetivo de >80 nmol/l, se necesitan al menos 1000 (800 internacional) E/día, es decir, 10 gotas ViDe3 diarias.
“Si la dieta por sí sola no es suficiente como fuente, un comprimido al día (por ejemplo, Calperos®) suele ser suficiente para una ingesta óptima de calcio. También utilizo con relativa frecuencia preparados combinados de calcio y vitamina D (por ejemplo, Kalcipos®-D3 500/800); deben tomarse con o después de la comida y no en ayunas”, afirma el experto. Tan importante como la terapia a largo plazo con calcio y vitamina D son un aporte calórico adecuado, proteínas suficientes (aprox. 1 g/kgKG/d), ejercicio activo (entrenamiento de fuerza, especialmente carga axial, mantenimiento de una buena musculatura), dejar de fumar, consumo moderado de alcohol y prevención de caídas.
Medicación para la osteoporosis
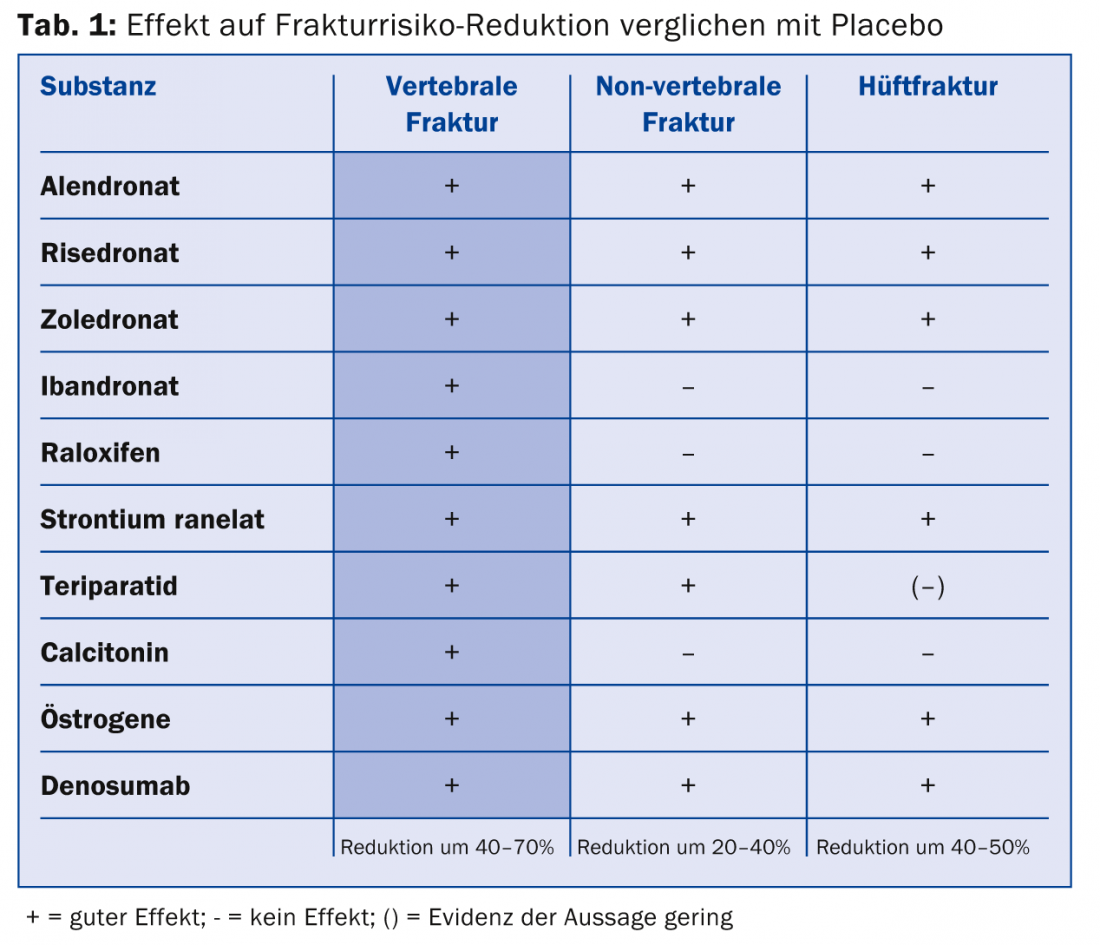
Se pueden distinguir dos principios básicos: Agentes inhibidores de la resorción ósea (por ejemplo, bifosfonatos, denosumab) y agentes estimulantes de la regeneración ósea (por ejemplo, teriparatida). En la tabla 1 se muestra un resumen de la farmacoterapia para la osteoporosis. Los bifosponatos provocan la pérdida de la función de reabsorción y pueden inducir la apoptosis. Los marcadores óseos permanecen suprimidos. Por lo tanto, los bifosfonatos sólo deben utilizarse durante un periodo de tiempo limitado: Una duración de la terapia de cinco años aporta un claro beneficio con una menor incidencia de fracturas. Los beneficios de un tratamiento prolongado no son seguros; por el contrario, en este caso cabe esperar un aumento de los efectos secundarios. No obstante, la incidencia de, por ejemplo, fracturas atípicas sigue siendo muy baja (3-50/100.000 personas-año). Según el ponente, las personas con alto riesgo de fractura también se benefician más allá de los cinco años.
El denosumab bloquea el RANKL y, por tanto, directamente la formación, la función y la supervivencia de los osteoclastos. Se administra por vía subcutánea cada seis meses. “Lo interesante de esta sustancia es que, a diferencia de los bifosfonatos, sólo suprime por completo durante cuatro meses. Después, los marcadores se recuperan un poco hasta la siguiente inyección, a los seis meses. Podría ser que este patrón permitiera un uso más prolongado que el que conocemos de los bifosfonatos”, afirma el Dr. Bützberger.
Una alternativa a la terapia antirresortiva es la teriparatida (Forsteo®), que puede ser una opción muy eficaz si la indicación es adecuada. La colaboración con el reumatólogo/endocrinólogo es crucial. En la actualidad, es el único fármaco con un principio osteoanabólico. La manipulación es sencilla (una vez al día por vía subcutánea). La duración máxima de la terapia es de 24 meses, tras los cuales debe preservarse urgentemente la estructura ósea, es decir, lo que se ha ganado, ya que de lo contrario el paciente volverá a perderlo todo: La terapia de seguimiento es de vital importancia.
Fuente: Actualización en Medicina Interna General, 19 de noviembre de 2014, Zúrich
PRÁCTICA GP 2015; 10(2): 31-32