La enfermedad de Lyme es la enfermedad infecciosa transmitida por garrapatas más común en Europa. Si la enfermedad de Lyme se detecta a tiempo, puede tratarse bien con antibióticos. Un síntoma cutáneo típico en las primeras fases es el eritema migrans, que se extiende alrededor de la picadura días o semanas después de la infección. Entre las manifestaciones cutáneas menos comunes se encuentran el linfocitoma de Borrelia y la esclerodermia circunscrita.
Las garrapatas están muy extendidas en Suiza, siendo la garrapata común de la madera (Ixodes ricinus) la especie de garrapata más común en este país. Aparece en altitudes de hasta 2000 metros sobre el nivel del mar y es activa principalmente de marzo a noviembre. La Ixodes ricinus puede ser portadora de los agentes patógenos que causan la enfermedad de Lyme o la meningoencefalitis de principios de verano [1]. La infección bacteriana por Borrelia burgdorferi sensu lato puede dar lugar a la borreliosis de Lyme, que en los humanos puede manifestarse como enfermedad de la piel, las articulaciones, el corazón, el SNC y los ojos [1,2]. Si no se reconoce o se trata de forma insuficiente, pueden producirse daños permanentes [1].
| Eritema migrans: un diagnóstico visual El eritema migrans está presente en casi el 90% de todos los casos de enfermedad de Lyme, alrededor de 6700-11 000 casos al año en Suiza. El eritema migratorio es un diagnóstico clínico, la serología es inicialmente innecesaria, ya que normalmente no se detectan cambios en la sangre en esta fase temprana. El enrojecimiento de la piel se extiende lentamente de forma centrífuga durante un periodo de días a semanas y se desvanece de forma centrífuga a medida que avanza. Para una detección fiable, el diámetro debe ser ≥5 cm. Si se sospecha eritema migrans, debe prescribirse un tratamiento antibiótico. Sin terapia antibiótica, alrededor del 40-60% de los pacientes con eritema migrans desarrollan artritis por Borrelia, alrededor del 10-15% desarrollan neuroborreliosis y hasta un 5% desarrollan manifestaciones cardiacas. a [2,3] |
Mientras que el eritema migratorio precoz es un diagnóstico clínico (recuadro), todas las manifestaciones posteriores requieren confirmación mediante la detección de anticuerpos. Además del eritema migratorio, pueden producirse otras manifestaciones cutáneas en el curso de la borreliosis de Lyme. En una serie de casos en niños, un equipo de investigación describió los síntomas cutáneos en las distintas fases de la enfermedad [4]. Todos los casos descritos a continuación han sido notificados por el Hospital Karol Jonscher de la Universidad de
Ciencias Médicas, Poznań (Polonia).
Caso 1: Forma atípica de eritema migratorio múltiple
La niña de 4 años acudió a urgencias acompañada de sus padres. Durante cuatro semanas, el niño había tenido lesiones cutáneas que habían aparecido en ambas extremidades inferiores al mismo tiempo y se habían extendido gradualmente a la parte inferior del abdomen.
Antecedentes: Seis semanas antes de su presentación en urgencias, la niña había sido picada por una garrapata en la ingle. Las lesiones cutáneas no se acompañaron de un deterioro del bienestar y no se produjo fiebre. Debido a la sospecha de enfermedad de Lyme, el niño fue remitido a la clínica ambulatoria de enfermedades infecciosas del hospital.
Hallazgos clínicos: el médico observó lesiones dolorosas, parduscas y elevadas en la parte posterior de las piernas, que se acompañaban de un enrojecimiento circundante que aumentaba gradualmente (Fig. 1) [4]. Había endurecimiento y sensibilidad sobre las lesiones, y se observó linfadenopatía local en la zona poplítea. La niña también tenía marcas en el bajo vientre. No se produjo inflamación de las articulaciones ni picor. El resto de la exploración física no presentaba observaciones.
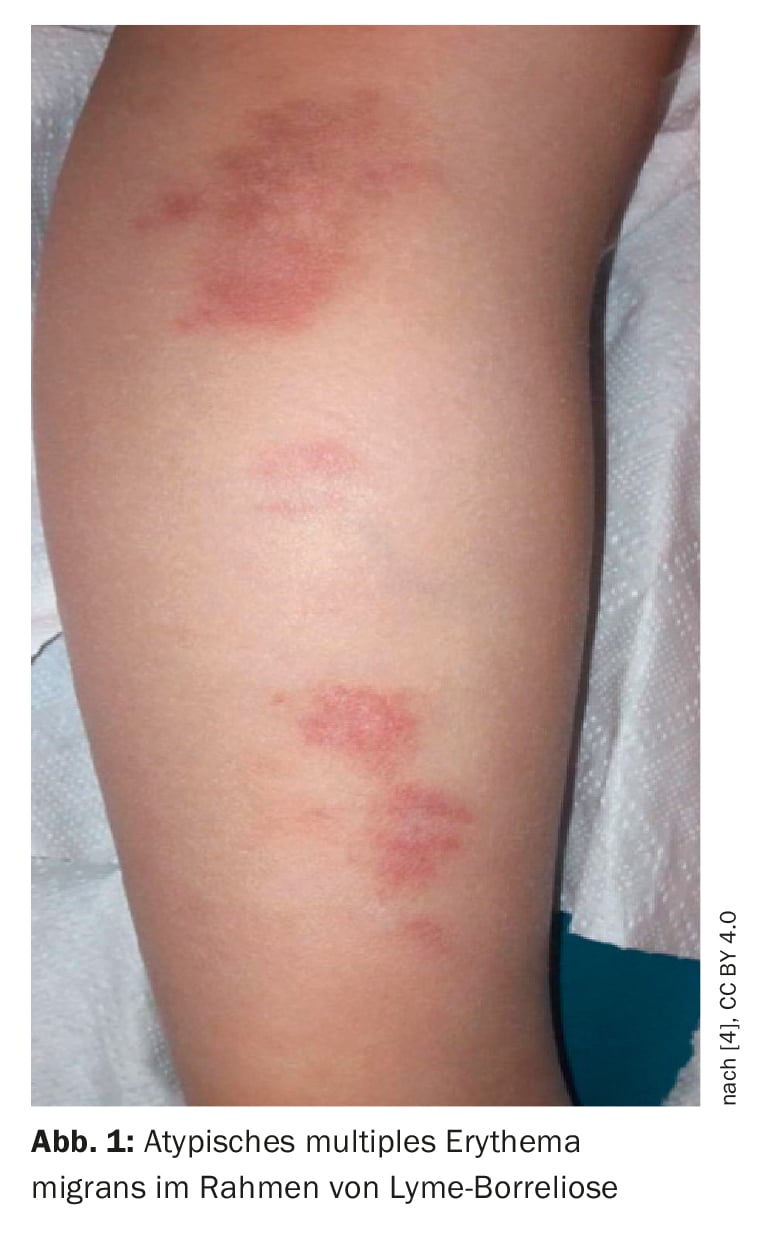
Análisis de laboratorio: Cinco semanas después de la aparición de las primeras lesiones cutáneas, se realizó un hemograma completo con frotis de sangre periférica, que resultó normal. Las concentraciones de proteína C reactiva (PCR), fibrinógeno y factores de coagulación también estaban dentro del rango normal. Se realizó un ensayo inmunoenzimático (ELISA) para Borrelia burgdorferi: Las concentraciones de IgM e IgG se elevaron a 82,66 AU/mL y 44,3 AU/mL, respectivamente (punto de corte para pruebas positivas: por encima de 22 AU/mL). Un Western blot (WB) reveló anticuerpos IgM positivos contra OspC (p25) de Borrelia afzeli, B. burgdorferi sensu stricto y B. garinii y contra flagelina (p41), y anticuerpos IgG positivos contra OspC de Borrelia afzeli, B. burgdorferi sensu stricto y B. garinii, flagelina (p41) de B. afzeli y el antígeno VIsE de B. garinii y B. burgdorferi sensu stricto
Diagnóstico: Se diagnosticó la forma atípica de eritema migratorio múltiple.
Tratamiento y evolución posterior: El tratamiento con amoxicilina a una dosis de 50 mg/kg de peso corporal/día se inició inmediatamente [5,6].
Al cabo de una semana, las lesiones no se habían desarrollado más allá de su tamaño original y al cabo de dos semanas se observó una ligera mejoría: el eritema del abdomen había disminuido y las lesiones moradas de las piernas eran menos intensas y dolorosas. El tratamiento antibiótico se continuó durante un total de cuatro semanas hasta que las lesiones se resolvieron clínicamente. El aspecto de la piel no se modificó en el examen pediátrico del niño realizado seis semanas después del final de la terapia.
| ANA=anticuerpos antinucleares ANCA=anticuerpos citoplasmáticos antineutrófilos CLIA=Inmunoensayo de quimioluminiscencia ELISA=ensayo inmunoabsorbente ligado a enzimas Ig=inmunoglobulina OspC=proteína de superficie externa PCR=Reacción en cadena de la polimerasa |
Caso 2: Linfocitoma de Borrelia
El niño de 11 años fue remitido al ambulatorio de enfermedades infecciosas en marzo de 2021 por sospecha de linfocitoma de Borrelia.
Historia: En una cita en noviembre de 2020, los padres observaron asimetría de la oreja y agrandamiento del pabellón auricular derecho. El médico de cabecera consultado recomendó una terapia tópica con pomada de mupirocina. Como no hubo mejoría, los padres presentaron al niño al otorrinolaringólogo, que lo remitió al departamento de laringología para una biopsia. El material de biopsia tomado mostró un fragmento de piel con abundante infiltración linfocítica en el estroma, células linfoides en forma de linfocitos T (CD3+) y B (CD20+) y algunas células plasmáticas policlonales (lambda-positivas, kappa-positivas).
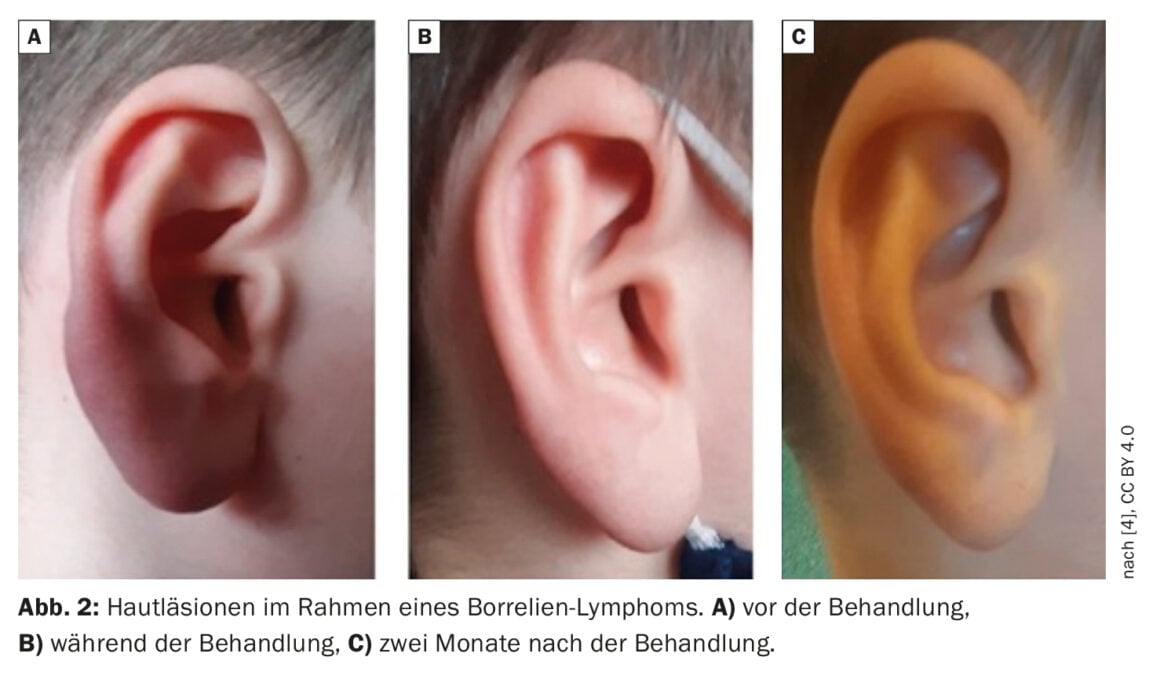
Hallazgos clínicos: El pabellón auricular de la oreja derecha era más grande y se manifestaban hinchazones duras, claras y de color rojo azulado en la zona del lóbulo de la oreja. Se trataba de una lesión indolora (Fig. 2A) [4]. Además, la piel no presentaba ningún cambio eritematoso anormal. Los ganglios linfáticos periféricos no estaban agrandados ni eran dolorosos.
Análisis de laboratorio: El diagnóstico se confirmó mediante la prueba ELISA, que detectó anticuerpos positivos de clase IgG contra Borrelia burgdorferi (IgG-95 AU/mL; resultado positivo por encima de 22 AU/mL; IgM-17 AU/mL; positivo por encima de 22 AU/mL)**. El resultado se confirmó mediante Western blot (IgG positiva para: p100, VIsE, p41, p39, antígenos OspC B de B . afzeli y p18 de B. garinii)#.
** Método CLIA; sistema de enlace; DiaSorin SpA, Saluggia, Italia
# EUROLINE Borrelia-RN-AT; Euroimmun AG, PerkinElmer, Inc., Waltham, MA, EE.UU.
Diagnóstico: Se diagnosticó linfocitoma de Borrelia (linfadenosis cutis benigna).
Tratamiento y evolución posterior: La paciente fue tratada con amoxicilina oral a una dosis de 50 mg/kg de peso corporal/día [5,6]. Un examen de seguimiento en la tercera semana de tratamiento mostró una disminución significativa de la lesión en el lóbulo de la oreja (Fig. 2B) [4]. El tratamiento se prolongó hasta 28 días. Un nuevo control seis semanas después del inicio del tratamiento antibiótico mostró una resolución completa de las lesiones cutáneas (Fig. 2C) [4].
Caso 3: Esclerodermia circunscrita (Morfea)
Una niña de 8 años se presentó en el ambulatorio de enfermedades infecciosas por unas placas induradas en la parte inferior de la pierna derecha que llevaban apareciendo siete meses.
Anamnesis: Como el padre era silvicultor, el niño pasaba a menudo tiempo en el bosque. Ambos padres padecían la enfermedad crónica de Lyme. En diciembre de 2021, el niño desarrolló un endurecimiento limitado de la piel, de color rojo azulado, con un diámetro de más de 7 cm, acompañado de picor.
En el centro de la lesión, la piel era más fina y presentaba rasgos atróficos. Ante la sospecha de una alergia, a la niña se le administraron antihistamínicos que, sin embargo, no tuvieron ningún efecto terapéutico. Se consultó a un dermatólogo unos dos meses después de la aparición de las lesiones cutáneas. Inicialmente le prescribió un tratamiento local con un esteroide tópico (aclometasona), pero no hubo mejoría. Cuatro meses después de la aparición de las lesiones cutáneas, el niño empezó a quejarse de dolor en las articulaciones y los músculos de ambas piernas.
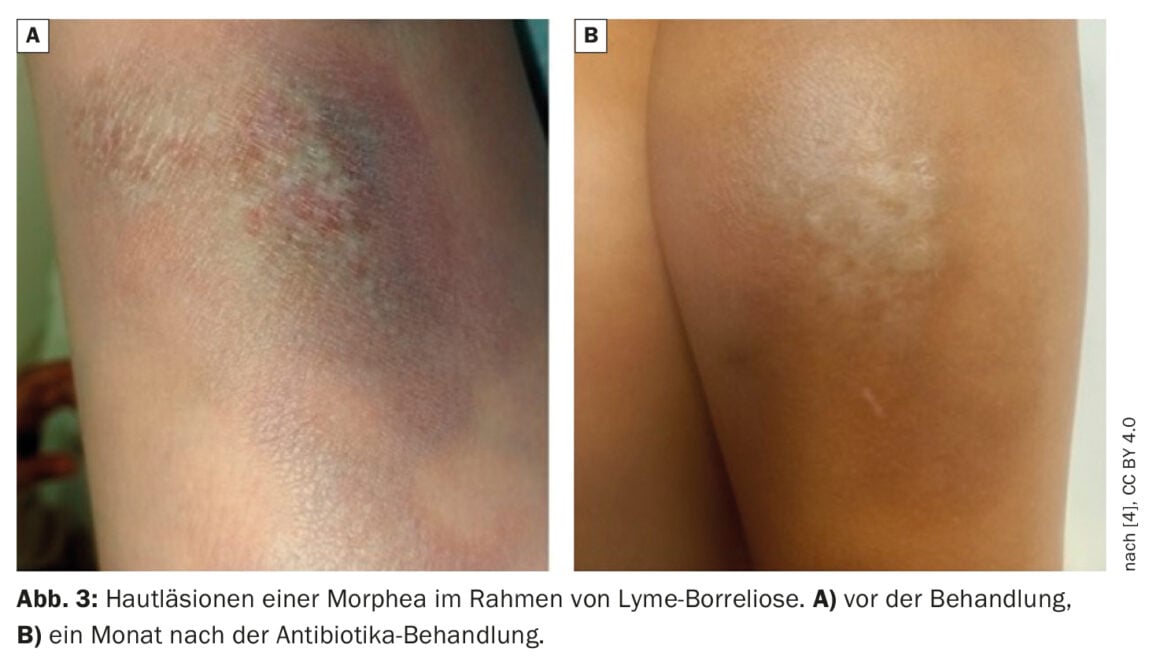
Hallazgos clínicos: En la consulta, el especialista en enfermedades infecciosas observó placas difusas, atróficas, hipopigmentadas e inducidas en la parte inferior de la pierna izquierda. Los defectos epidérmicos eran visibles en las zonas centrales de la esclerosis (Fig. 3A).
Análisis de laboratorio: Los diagnósticos serológicos revelaron un aumento de la concentración de anticuerpos de Borrelia burgdorferi en la prueba ELISA (IgM-26,44 AU/mL; IgG-78,01 AU/mL; resultado positivo por encima de 22 AU/mL)**. El Western blot también fue positivo para IgM e IgG, anticuerpos positivos contra OspC (p25) de B. afzeli, B. burgdorferi sensu stricto y B. garinii así como para anticuerpos contra la flagelina (p41) de B. afzeli y para anticuerpos contra el antígeno VIsE de B. garinii, B. burgdorferi sensu stricto y B. afzeli en la clase IgG)#
** Método CLIA; sistema Liaison; DiaSorin SpA, Saluggia, Italia
# EUROLINE Borrelia-RN-AT; Euroimmun AG, PerkinElmer, Inc., Waltham, MA, USA.
Diagnóstico: Se prescribió cefuroxima oral a una dosis de 30 mg/kg de peso corporal/día [5,6]. Además, la niña fue remitida al hospital para una biopsia de piel. Durante la estancia en la sala de enfermedades infecciosas, se realizaron varias pruebas de laboratorio que no mostraron anomalías: recuento de leucocitos 4,57 ×109/L; concentración de hemoglobina 11,6 g/dL; recuento de plaquetas 307 ×103/L; PCR 0,02 mg/dL; velocidad de sedimentación globular 4 mm/h; concentración sérica total de IgG 1030 mg/dL; factor reumatoide negativo. No se detectaron ANA ni ANCA en el suero y la prueba ELISA para infecciones víricas (hepatitis B y C, citomegalovirus, virus de Epstein-Barr) fue negativa. Se realizó una prueba PCR en la muestra de biopsia cutánea, pero no se detectó ADN de Borrelia burgdorferi. El examen histopatológico de la sección de biopsia cutánea reveló una epidermis fina con vacuolización de la capa basal y numerosos melanófagos bajo la epidermis. En las capas más profundas de la piel, había pequeñas colecciones de linfocitos rodeadas de un estroma denso, homogéneo y eosinofílico.
En resumen, inicialmente se diagnosticó la enfermedad de Lyme y el aspecto cutáneo correspondiente a la morfea se clasificó como esclerodermia local causada por B. burgdorferi .
Tratamiento y evolución posterior: Se continuó la terapia antibiótica con cefuroxima oral durante cuatro semanas [5,6]. Un examen de control dos meses después del final de la terapia antibiótica mostró una mejora local del estado de la piel y un alivio del picor. La zona de la antigua placa estaba cubierta por una capa seca de epidermis sin endurecer (Fig. 3B).
Literatura:
- “Enfermedades transmitidas por garrapatas”, www.bag.admin.ch/bag/de/home/krankheiten/krankheiten-im-ueberblick/zeckenuebertragene-krankheiten.html,(última consulta: 11.04.2023)
- “Artritis de Lyme en niños y adolescentes”,
www.springermedizin.de/emedpedia/paediatrische-rheumatologie/lyme-arthritis-bei-kindern-und-jugendlichen?epediaDoi=10.1007%2F978-3-662-
60411-3_36, (última consulta: 11.04.2023) - Lanz C, et al.: Gestión racional de una epidemia moderna – Parte 1. Enfermedad de Lyme: epidemiología, eritema migrans, 2022/04, https://primary-hospital-care.ch/article/doi/phc-f.2022.10573,(última consulta: 11.04.2023).
- Myszkowska-Torz A, et al: Manifestaciones cutáneas de la borreliosis de Lyme en niños – Serie de casos y revisión. Life. 2023; 13(1):72.
www.mdpi.com/2075-1729/13/1/72,(última consulta: 11.04.2023) - Pancewicz SA, et al.: Sociedad Polaca de Epidemiología y Enfermedades Infecciosas. Diagnóstico y tratamiento de las enfermedades transmitidas por garrapatas: Recomendaciones de la Sociedad Polaca de Epidemiología y Enfermedades Infecciosas. Przegl Epidemiol 2015; 69: 421-428.
- Arnez M, et al: Eritema migrans solitario y múltiple en niños: Comparación de los hallazgos demográficos, clínicos y de laboratorio. Infection 2003; 31: 404-409.
PRÁCTICA DERMATOLÓGICA 2023; 33(2): 36-38











