Il n’existe toujours pas de traitement standard défini de manière uniforme pour le traitement des cicatrices, différentes méthodes non invasives et/ou invasives sont souvent utilisées. L’efficacité est évaluée différemment en fonction de l’indication et dépend de plusieurs facteurs.
Les cicatrices sont caractérisées par une grande variabilité et le mécanisme pathologique n’est pas encore totalement élucidé à ce jour [1]. Les critères de réussite d’un traitement sont la réduction des symptômes (par ex. démangeaisons, douleurs, contractures) et l’amélioration des aspects esthétiques [1].
Choix du traitement basé sur des critères
Il n’existe pas de traitement standard, des thérapies combinées sont souvent indiquées [1,13]. L’éventail des traitements actuellement disponibles comprend plusieurs options qui varient en termes d’invasivité et de combinaisons possibles [1]. Les critères de sélection de la méthode de traitement appropriée sont le type de cicatrice, la localisation, la taille de la cicatrice, les symptômes, la clinique, l’ancienneté et les antécédents médicaux [1].
Outre la thérapie au laser et l’excision, il existe de nombreuses options de traitement non invasives, notamment des topiques externes contenant des substances actives telles que l’Extractum allii cepae (encadré), l’allantoïne et l’héparine. Il n’existe pas de recette unique pour le traitement des cicatrices, mais une combinaison multimodale appropriée d’options thérapeutiques est conseillée en fonction de l’évolution temporelle (phase inflammatoire/proliférative/reconstructive) et des phases du processus de cicatrisation (phase exsudative/résorptive/réparatrice ; réépithélialisation ; contraction de la plaie). [1,4]. Il est important de déterminer le type de cicatrice avec le plus de précision possible pour établir un diagnostic qui servira de base au traitement, mais cela peut s’avérer difficile sur le plan clinique [1]. Une classification des types de cicatrices selon les lignes directrices S2k est la suivante [2,3]: cicatrices immatures, cicatrices matures, cicatrices hypertrophiques linéaires, cicatrices hypertrophiques planes, chéloïdes et atrophiques. Les démangeaisons et la douleur sont des symptômes typiques de beaucoup de ces types de cicatrices [3].
Les options de traitement suivantes sont actuellement disponibles [1,2]:
Les glucocorticoïdes sont proposés pour le traitement des cicatrices hypertrophiques et des chéloïdes (à combiner avec la cryothérapie) ainsi que pour le traitement postopératoire des chéloïdes. Son utilisation peut être envisagée pour la prophylaxie postopératoire chez les patients à risque/prédisposés. Il s’agit de l’une des options thérapeutiques les mieux établies ; le taux de réussite peut atteindre 50 à 100 %. Outre les effets anti-inflammatoires, la croissance excessive des cicatrices est réduite par la diminution de la synthèse du collagène et la synthèse du glucosaminoglycane ainsi que la prolifération des fibroblastes sont inhibées. L’inconvénient de cette option est que les injections sont douloureuses et que des atrophies de l’hypoderme sont possibles si l’injection est trop profonde, des télangiectasies ainsi que des troubles de la pigmentation si l’injection est trop superficielle.
La cryothérapie est considérée comme adéquate pour le traitement des cicatrices hypertrophiques et des chéloïdes et pour le traitement postopératoire dans des cas isolés. Il est déconseillé de l’utiliser en prophylaxie postopératoire chez les patients à risque/prédisposés. Le froid est généré par le givrage à l’azote liquide, qui est appliqué par pulvérisation, par contact ou par voie intralésionnelle. Il s’agit également d’une procédure bien établie, dont l’efficacité est prouvée et le taux de récidive faible. Les effets indésirables sont la dépigmentation, la douleur et la formation de cloques suivies de troubles de la cicatrisation ou d’infections superficielles.
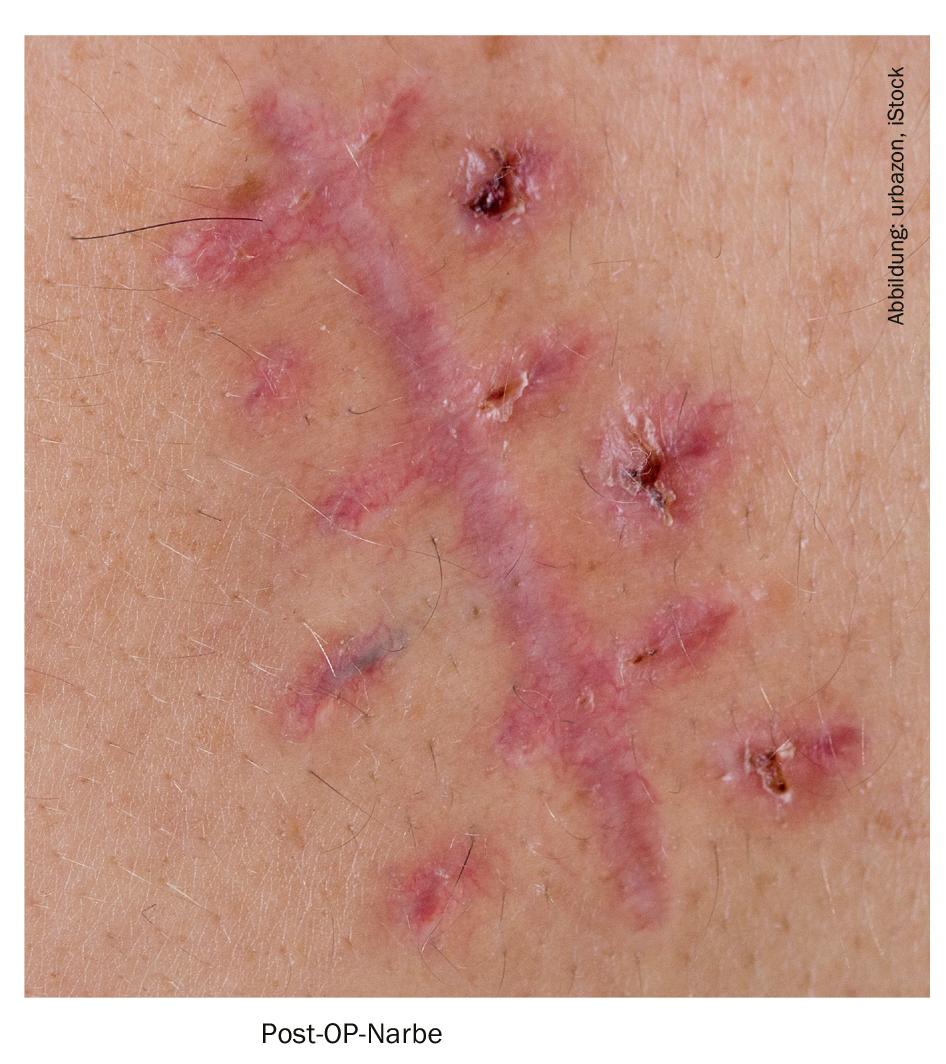
L’intervention chirurgicale pour le traitement des cicatrices hypertrophiques et des chéloïdes est évaluée différemment en fonction du type, de la durée et de la défiguration de la cicatrice : S’il s’agit de cicatrices hypertrophiques, un traitement <1 an n’est pas conseillé, sauf en cas de tension (par ex. par des plastiques ou en cas de défiguration esthétique). S’il s’agit de chéloïdes, un traitement chirurgical primaire est considéré comme approprié après épuisement des traitements conservateurs, sauf pour les chéloïdes à base étroite ou les petites chéloïdes gênantes sur le plan esthétique en raison d’un trouble de la cicatrisation. Les opérations sont généralement effectuées sous anesthésie locale ou sous anesthésie locale tumescente (ALT). Dans le cadre du traitement postopératoire des chéloïdes, l’utilisation ne doit être que complémentaire (en complément de la triamcinolone intralésionnelle, du traitement par pression, de la radiothérapie, de la cryothérapie). L’excision chirurgicale est considérée comme le traitement ultime des cicatrices et ne doit pas être utilisée en monothérapie (par exemple en combinaison avec la triamcinolone) en raison du risque de récidive.
Le traitement ablatif au laser peut être effectué à l’aide d’un laser CO2 ou d’un laser Er:YAG et est indiqué pour le traitement des cicatrices hypertrophiques et des chéloïdes dans le cas de cicatrices qui ne sont plus actives et dont les contours sont perturbés. L’un des objectifs est d’aplanir le tissu cicatriciel exophytique. L’ablation chéloïde au CO2 en monothérapie est déconseillée. Pour les chéloïdes à base étroite, l’ablation au CO2 est préconisée en combinaison avec des traitements adjuvants. Les effets secondaires possibles sont des érosions, des suintements, des croûtes, des érythèmes et des surinfections bactériennes.
Pour le traitement laser non ablatif, un appareil laser FPDL (585 ou 595 nm) peut être utilisé. La photothermolyse induit une destruction sélective de la microvascularisation dans le tissu cicatriciel, ce qui entraîne une nécrose de coagulation des vaisseaux et une réduction des cicatrices pathologiques (via l’hypoperfusion et l’hypoxie). Les procédures laser non ablatives sont recommandées pour le traitement des cicatrices hypertrophiques et des chéloïdes afin de réduire l’érythème, par exemple dans le cas de cicatrices récentes et vascularisées. Les effets secondaires possibles comprennent un purpura qui dure environ deux semaines, des vésicules et des croûtes peuvent apparaître en fonction de la densité énergétique utilisée et de la pigmentation de la peau.
L’action des rayonnements ionisants (radiothérapie) sur les cicatrices pathologiques se caractérise d’une part par un effet antiprolifératif et d’autre part par un effet anti-inflammatoire. Les effets secondaires temporaires possibles comprennent des rougeurs et une desquamation dans le champ de rayonnement, qui peuvent être traitées localement à l’aide de crèmes hydratantes et d’une photoprotection. Les effets chroniques tels que l’hyper et la dépigmentation, la sécheresse de la peau et les télangiectasies dépendent de la dose totale utilisée (il est recommandé de ne pas dépasser une dose totale de 12 Gy). La radiothérapie est considérée comme inappropriée pour le traitement des cicatrices hypertrophiques, mais elle est jugée adéquate pour les chéloïdes dans certains cas. Il est recommandé de l’utiliser pour le traitement postopératoire des chéloïdes, mais pas pour les cicatrices hypertrophiques. Pour la prophylaxie postopératoire chez les patients à risque/prédisposés, cette option est considérée comme non conseillée.
Le gel de silicone peut être envisagé comme traitement complémentaire pour les cicatrices hypertrophiques et les chéloïdes. Pour le traitement postopératoire ainsi que comme prophylaxie postopératoire chez les patients à risque/prédisposition, cette méthode est également évaluée positivement. Le mécanisme d’action de cette méthode n’est pas totalement élucidé, on suppose que l’occlusion entraîne un effet de signalisation sur les fibroblastes par la libération de cytokines par les kératinocytes. Les gels de silicone sont une option de traitement indolore, bien tolérée et facile à appliquer.
Extractum Allii cepae (encadré) peut être envisagé comme traitement complémentaire des cicatrices hypertrophiques, l’utilisation de préparations contenant de l’extrait d’oignon à des fins de traitement postopératoire et de prophylaxie postopératoire chez les patients à risque/prédisposés peut également être envisagée. Il s’agit d’une option efficace et bien tolérée.

Le traitement par pression entraîne une diminution de la perfusion capillaire, une accélération de la maturation du collagène et donc un aplatissement de la cicatrice. Les effets indésirables peuvent être des sensations désagréables dues à la chaleur, la transpiration et le gonflement des extrémités, l’eczéma, l’érosion et l’ulcération de la pression. La pression topique peut être utilisée pour le traitement des cicatrices hypertrophiques et des chéloïdes dans le cas de cicatrices et de chéloïdes étendues ou de localisations particulières (p. ex. l’oreille) ; pour le traitement postopératoire, il existe une recommandation lorsque la localisation est appropriée.
Le 5-fluorouracile est indiqué pour les chéloïdes, en particulier dans les cas résistants au traitement. Il n’existe pas de recommandation pour une utilisation sur des cicatrices hypertrophiques. L’utilisation est déconseillée pour la prophylaxie postopératoire chez les patients à risque/prédisposés. Le mécanisme d’action de cet analogue de la pyrimidine est une inhibition de la prolifération des fibroblastes. Les effets secondaires possibles comprennent la douleur liée à l’injection, l’hyperpigmentation, l’irritation de la peau et l’ulcération. L’utilisation est contre-indiquée en cas d’anémie, de leucopénie, de thrombocytopénie, de grossesse, de dépression de la moelle osseuse ou d’infection).
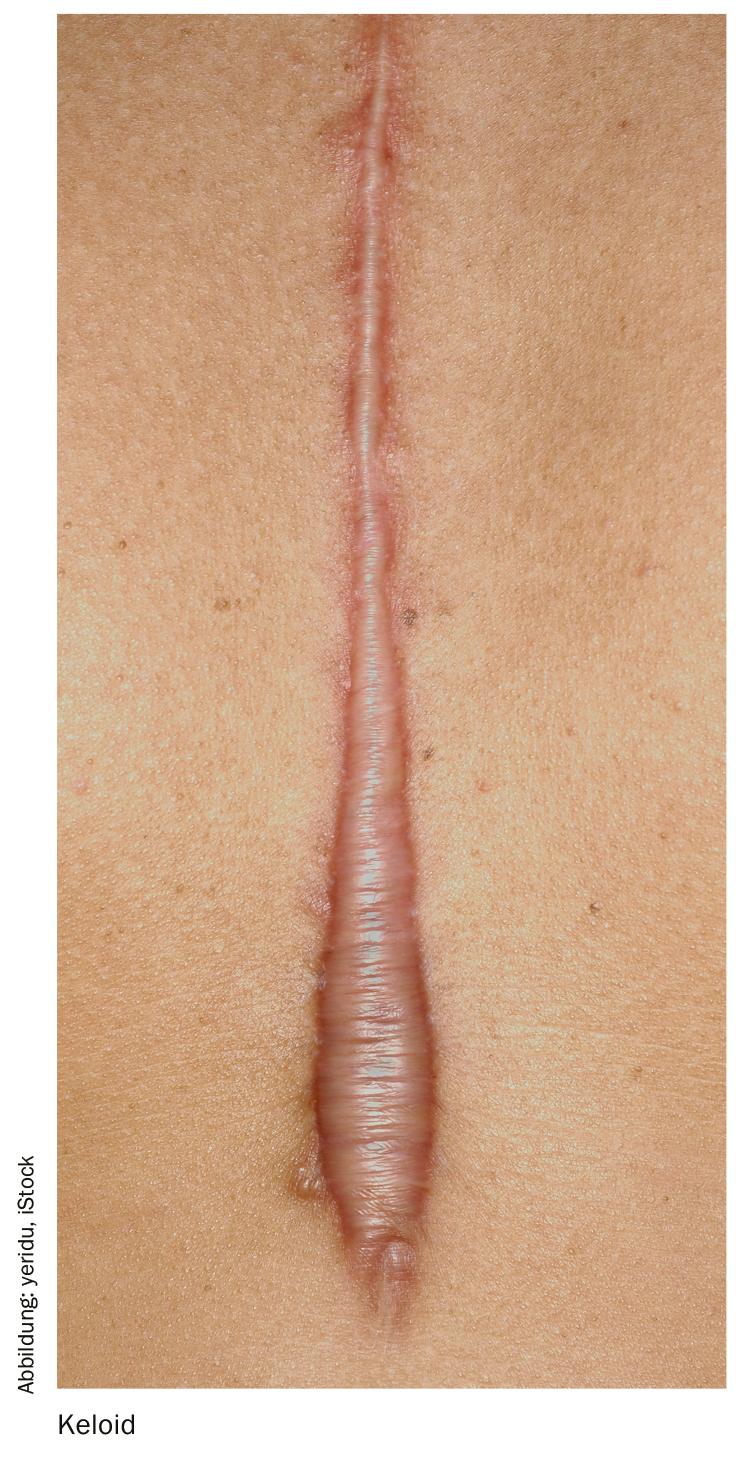
L’interféron en monothérapie est considéré comme déconseillé, mais son utilisation en combinaison avec la trimcinolone peut être envisagée dans certains cas. L’injection d’interféron-α2b se fait par voie intralésionnelle, le plus souvent en deux applications à un intervalle de quatre à sept jours. De légers symptômes pseudo-grippaux, de légères douleurs et des réactions inflammatoires au site d’injection peuvent être provoqués. Le principal mécanisme d’action de l’interféron- α et de l’interféron- γ est une réduction de la synthèse du collagène I/III et de la production de glycosaminoglycanes dans les fibroblastes formant les cicatrices.
Source : Congrès allemand sur les plaies, Brême (D)
Littérature :
- Wagner JA : Traitement des cicatrices pathologiques. JDDG 2013 ; 1610-0379/2013/1112. DOI : 10.1111/ddg.12209
- AWMF : Ligne directrice S2k : Cicatrices (cicatrices hypertrophiques et chéloïdes), traitement des cicatrices pathologiques. (numéro de registre AWMF : 013-030), avril 2012 Version longue. www.amwf.org
- Poetschke J, Gauglitz GG : Options actuelles pour le traitement des cicatrices pathologiques. JDDG 2016 ; 14(5) : 467-478.
- Denk H, et al. : Inflammation et réponse immunitaire. In : Böcker W, Denk H, Heitz PhU : Pathologie. Munich : Urban & Fischer, 2001.
- Jenwitheesuk K, et al : Role of silicone derivative plus onion extract gel in presternal hypertrophic scar protection : a prospective randomized, double blind, controlled trial. Int Wound J 2012 ; 9 : 397-402.
- Maragakis M, Willital GH, Michel G, Gortelmeyer R : Possibilités de traitement des cicatrices après une chirurgie thoracique. Drugs Exp Clin Res 1995 ; 21 : 199-206.
- Chung VQ, Kelley L, Marra D, Jiang SB : Gel d’extrait d’oignon versus émollient au pétrolatum sur de nouvelles cicatrices chirurgicales : étude prospective en double aveugle. Dermatol Surg 2006 ; 32 : 193-197.
- Koc E, Arca E, Surucu B, Kurumlu Z : Une étude ouverte, randomisée, contrôlée et comparative de l’effet combiné de l’acétonide de triamcinolone intralésionnel et du gel d’extrait d’onion et de l’acétonide de triamcinolone intralésionnel seul dans le traitement des cicatrices hypertrophiques et des chéloïdes. Dermatol Surg 2008 ; 34 : 1507-1514.
- Tarvady S, Anguli VC, Pichappa CV : Effet de l’héparine sur la cicatrisation des plaies. J Biosci 1987 ; 12 : 33-40.
- Araújo LU, et al : Profil du processus de cicatrisation des plaies induit par l’allantoïne. Acta Cir Bras 2010 ; 25 : 460-466.
- Prager W, Gauglitz GG : Efficacité et sécurité d’un patch de nuit contenant de l’extrait d’Allium cepa et de l’allantoïne pour les cicatrices post-opératoires. Aesthetic Plast Surg 2018 ; 42(4) : 1144-1150.doi : 10.1007/s00266-018-1172-4
- Ocampo-Candiani J, et al : L’utilisation prophylactique d’un gel topique pour les cicatrices contenant de l’extrait d’Allium cepae, de l’allantoïne et de l’héparine améliore les symptômes et l’apparence des cicatrices de césarienne par rapport aux cicatrices non traitées. J Drugs Dermatol 2014 ; 13(2) : 176-182.
- Nast A, et al : Ligne directrice allemande S2k sur le traitement des cicatrices pathologiques (cicatrices hypertrophiques et chéloïdes). J Dtsch Dermatol Ges 2012 ; 10 : 747-762.
- Fischer S, et al. : Externes topiques pour la prévention et le traitement des cicatrices hypertrophiques et des chéloïdes : une revue de la littérature. Handchir Mikrochir plast Chir 2015 ; 47(04) : 253-267. DOI : 10.1055/s-0035-1549919.
HAUSARZT PRAXIS 2019 ; 14(6) : 21-22 (publié le 24.5.19, ahead of print)
DERMATOLOGIE PRATIQUE 2019 ; 29(3) : 38-39











