Si l’évaluation clinique ne permet pas d’établir un diagnostic clair de l’alopécie, une biopsie d’échantillon peut s’avérer instructive. En cas de suspicion d’alopécie non cicatricielle, il est recommandé de prélever deux échantillons pour les coupes verticales et horizontales. En cas de suspicion d’alopécie cicatricielle, un examen complémentaire en immunofluorescence directe est très utile pour poser correctement le diagnostic. La biopsie du cuir chevelu doit idéalement être prélevée à la périphérie d’un foyer d’alopécie, dans le sens de la pousse des cheveux.
Un(e) patient(e) souffrant d’alopécie est toujours un défi pour le médecin traitant et une biopsie du cuir chevelu pour clarifier une alopécie pour le (dermato-)pathologiste. En particulier, il devient difficile pour le clinicien d’attribuer les zones claires du cuir chevelu à un modèle de distribution. Dans ce cas, on espère obtenir une résolution à partir d’un examen histologique.
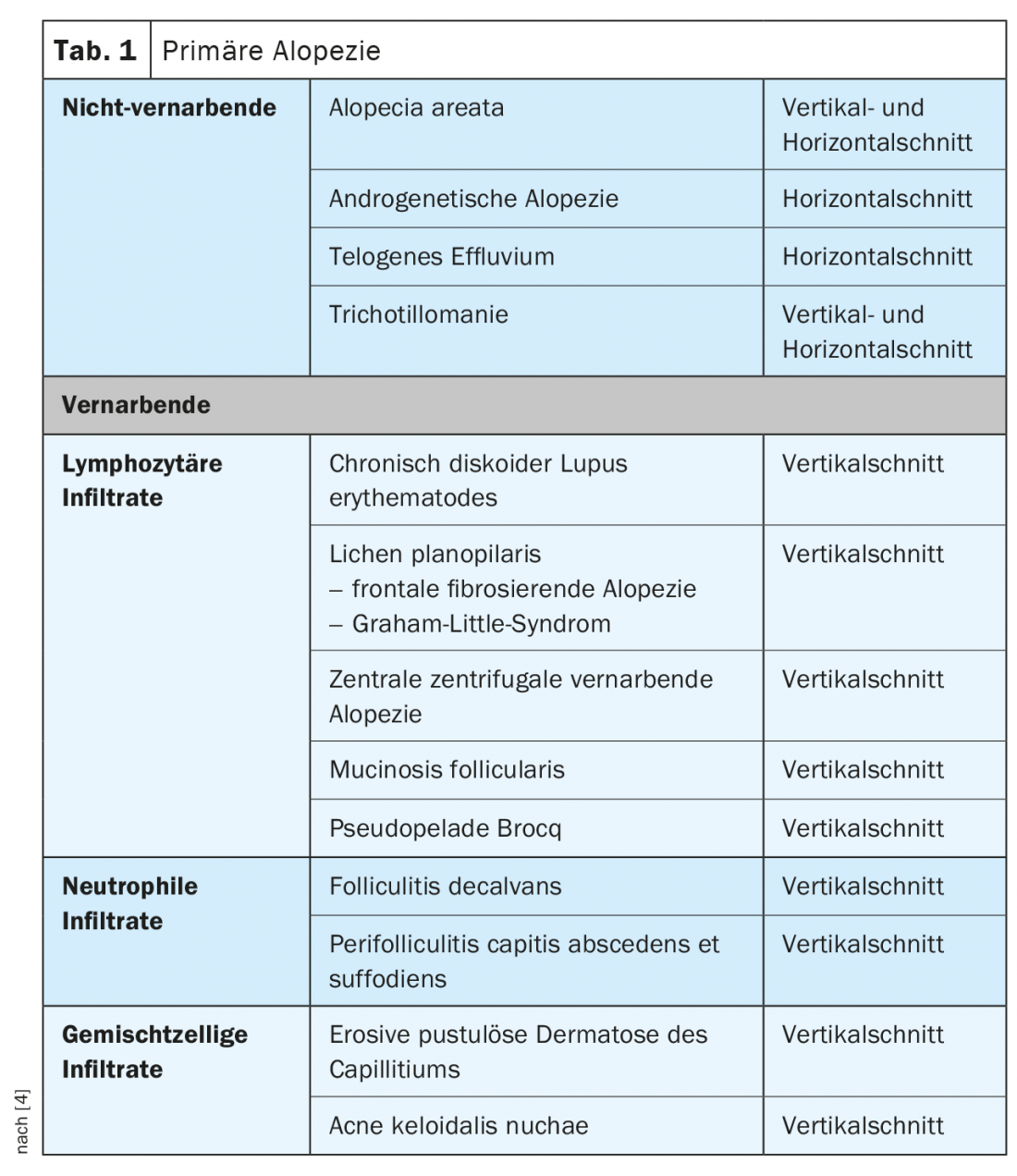
L’alopécie est divisée en alopécie primaire non cicatricielle et cicatricielle (tableau 1) et alopécie secondaire non cicatricielle et cicatricielle (tableau 2) . Histologiquement, dans le cas d’une alopécie non cicatricielle, les follicules pileux sont conservés, accompagnés d’un infiltrat inflammatoire de faible intensité. La forme cicatricielle se caractérise par une destruction irréversible des follicules pileux et un processus inflammatoire.
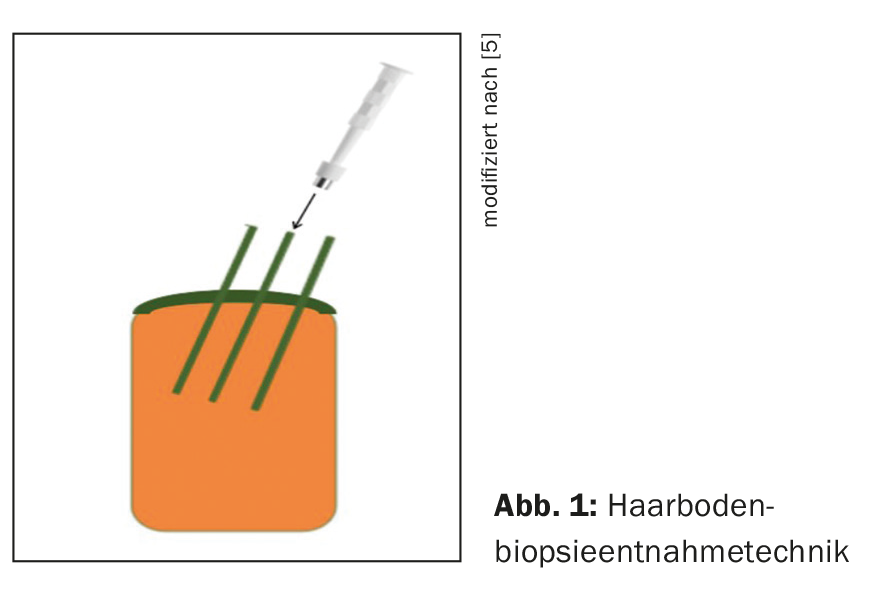
- Pour une évaluation histologique optimale, il est préférable d’utiliser un punch de 4 à 6 mm, prélevé avec précaution dans la direction des cheveux terminaux (pas verticalement !) à la périphérie d’un foyer d’alopécie avec des cheveux encore préservés, avec du tissu adipeux sous-cutané abondant, sans écrasement, ainsi que des informations cliniques précises sur le formulaire de soumission et éventuellement une photo clinique. (Fig. 1). Pour un examen direct par immunofluorescence, un tiers du punch du même site peut être recoupé en plus et envoyé dans la solution de Michel.
- En plus d’une coupe HE, des colorations spéciales comme le PAS, le bleu alcian et l’élastique sont réalisées.
- Pour une alopécie non cicatricielle, une coupe horizontale est toujours considérée comme le gold standard pour le diagnostic. Pour cela, deux punchs de 4 mm ou un punch de 4-6 mm sont prélevés.
- Pour la coupe horizontale, le punch est sectionné 1 à 2 mm en dessous de la zone de jonction dermoépidermique (Fig. 2).
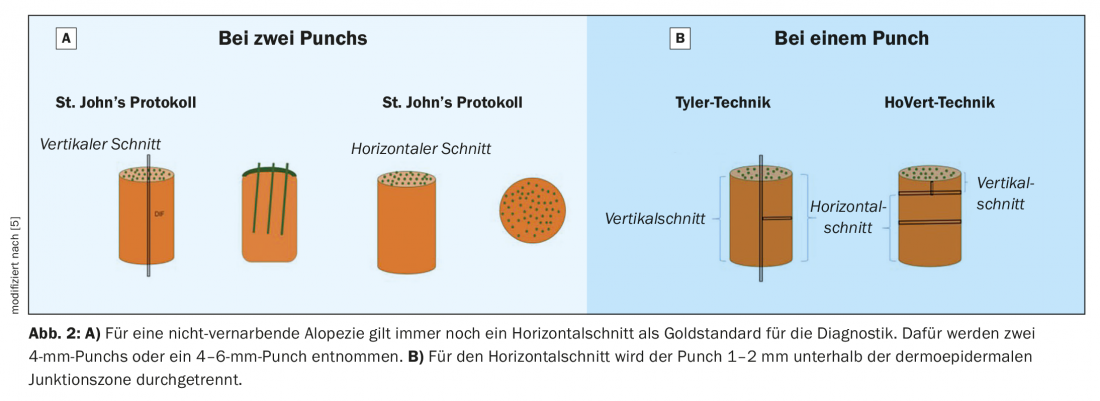
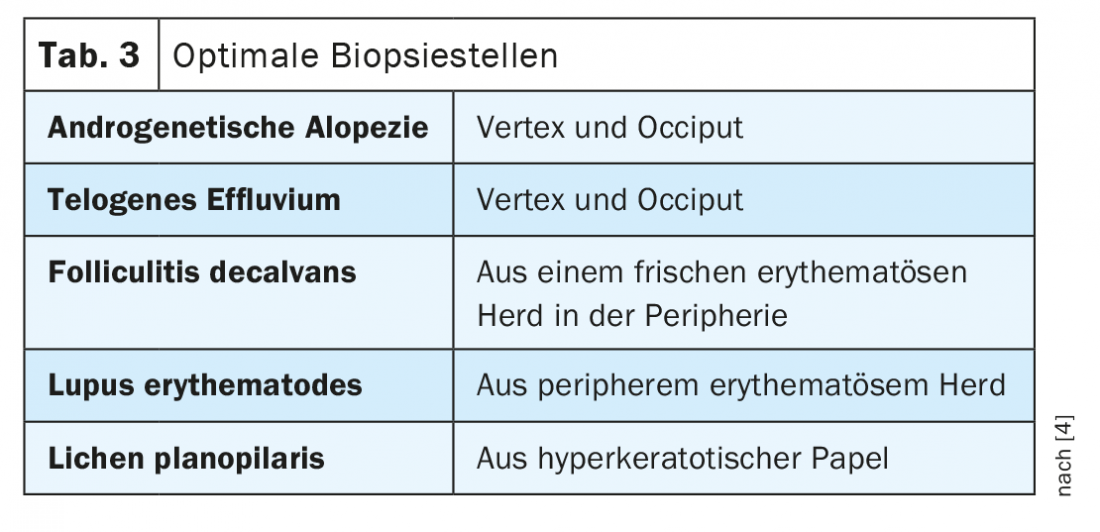
Une coupe horizontale fournit au diagnostiqueur le nombre complet, les stades de développement, la densité et le ratio de tous les follicules pileux dans la biopsie prélevée (tableau 3). C’est pourquoi cette technique est adaptée à l’évaluation des alopécies non cicatrisantes et peu inflammatoires, telles que l’effluvium télogène, l’alopécie androgénétique et l’alopécie areata.
En raison de la visualisation des modifications morphologiques à tous les niveaux, la coupe verticale est presque toujours suffisante pour établir le diagnostic des alopécies cicatricielles. Dans la littérature spécialisée, il existe depuis longtemps une controverse sur le caractère superflu de la coupe horizontale, décrite pour la première fois par Headington en 1984 [1]. Une coupe horizontale est souvent un casse-tête pour les (dermato-)pathologistes de routine, ne serait-ce que pour reconnaître et classer les stades du cycle pilaire à différents niveaux de la peau. Selon Böer [2] et Du [3], un diagnostic histologique optimal n’est possible que sur une coupe verticale.
Alopécie non cicatrisante
Alopécie areata
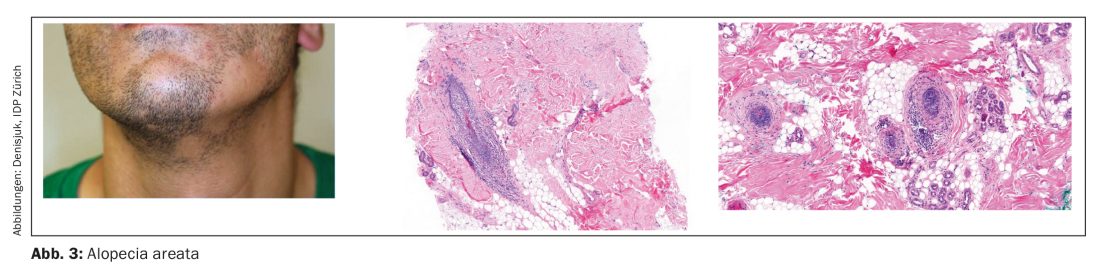
L’alopécie areata est une maladie auto-immune à médiation cellulaire T qui peut affecter à la fois le cuir chevelu et le reste du tégument et qui apparaît généralement chez les adultes autour de 30 ans. Une variante particulière de l’entité, l’alopecia areata incognita, peut facilement être confondue avec un effluvium télogène.
Histologique :
Stade précoce
- Phase catagène/télogène augmentée
- Dilatation dans l’infundibulum ( motif en forme de “fromage suisse” )
- infiltrats lymphocytaires (éosinophiles isolés) de type essaim d’abeilles péri/superpéribulbaires(Fig. 3)
- Scholes pigmentaires dans le bulbe et les stèles fibreuses
Stade tardif
- Follicules miniaturisés dans le corium supérieur et moyen
- Nombreux poils télogènes
- Absence d’inflammation dans le corium/l’hypoderme profond
- Stèles fibreuses avec pigment de mélanine et lymphocytes
Alopécie lymphocytaire cicatricielle
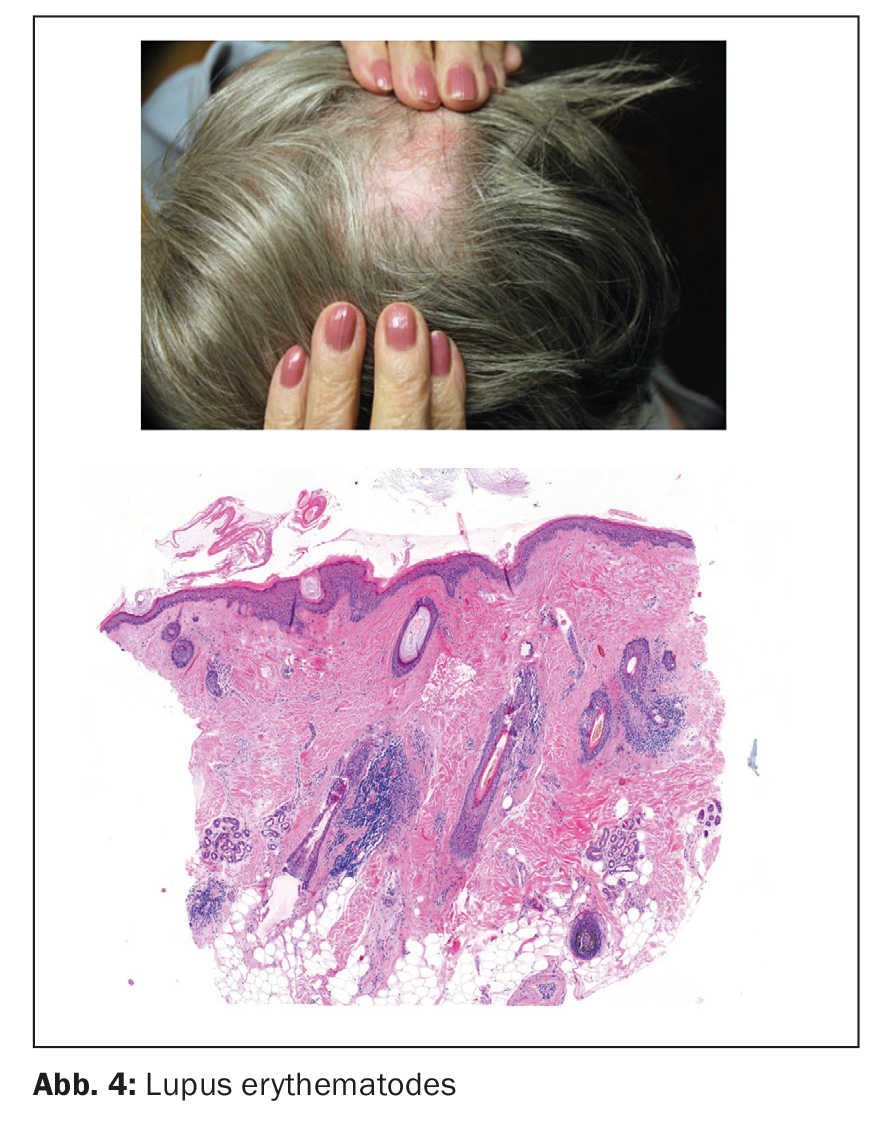
Lupus érythémateux (LE)
Le lupus érythémateux chronique discoïde se manifeste le plus souvent chez les femmes d’âge moyen sous la forme de plaques périphériques hyperkératosiques, atrophiques au centre, sans cheveux, avec des pots de corne folliculaires, appelés “red dots”.
Histologique :
- Interfacedermatite au niveau de l’épithélium folliculaire et de l’épiderme
- Infiltrats lymphoplasmocytaires périvasculaires, périfolliculaires et péricrines profonds avec plasmocytes et cellules dendritiques plasmocytoïdes CD123+, entre autres ( Fig. 4)
- follicules lymphoïdes sous-cutanés
- PAS+ Élargissement de la membrane basale
- dépôts de mucine en profondeur
- Granulomes de corps étrangers autour des tiges de cheveux
- En immunofluorescence directe (DIF) IgG+, C3+, IgA+, IgM+ “bande lupique”.
Lichen planopilaire (LPP)
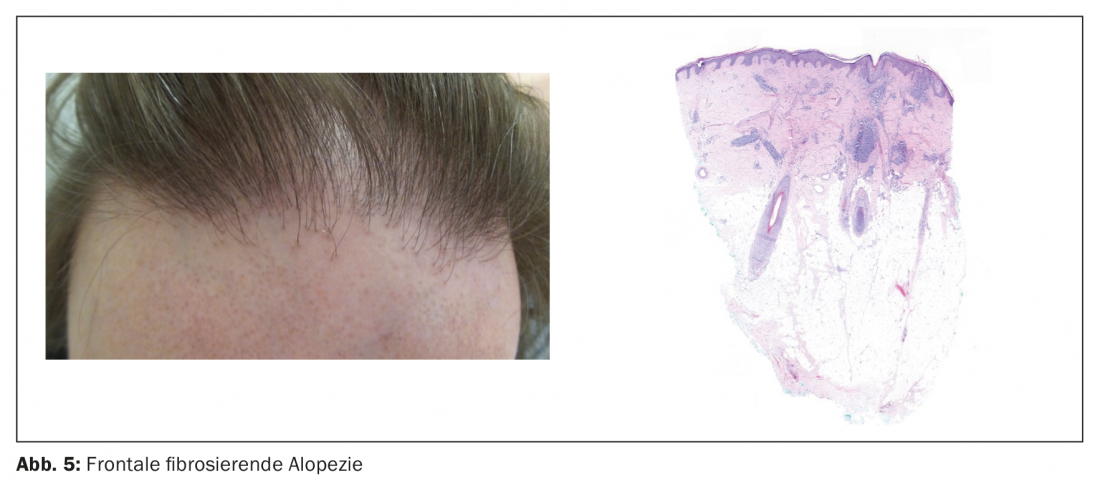
Le lichen planopilaire touche généralement les femmes de plus de 50 ans. Le tableau clinique comprend des papules périfolliculaires, des hyperkératoses, des cicatrices atrophiques, une polytrichie sans détection de “red dots”. La distinction avec le CDLE est souvent difficile, tant sur le plan clinique qu’histologique.
Histologique :
Stade précoce
- réaction lichénoïde dans la zone de l’épithélium folliculaire au niveau de l’infundibulum/isthme (région des cellules souches bulbaires)
Stade tardif
- fibrose périfolliculaire concentrique (Fig. 5)
- perte cunéiforme de fibres élastiques autour de l’infundibulum
- stèles fibrotiques
- Polytrichie
- Dans le DIF : IgG+ et IgM+ colloid bodies, dépôts de fibrine en forme de bande sur la membrane basale
Alopécie neutrophile cicatrisante
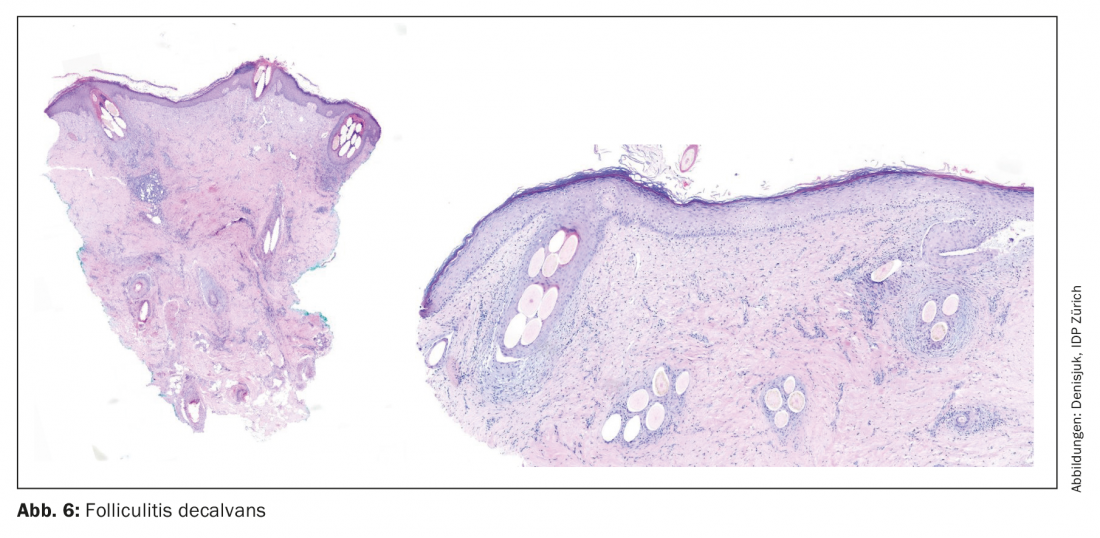
Folliculite décalvante (FD)
S. aureus semble jouer un rôle dans l’apparition de cette maladie chez les adultes d’âge moyen, principalement sur le vertex, sous forme de papules, de pustules et de poils en touffes.
Histologique :
Stade précoce
- Infiltrats périfolliculaires riches en neutrophiles
Stade tardif
- Rupture du follicule
- Infiltrats denses péri- et intrafolliculaires riches en plasmocytes
- perte cunéiforme de fibres élastiques autour de l’infundibulum
- stèles fibrotiques
- Polytrichie (Fig. 6)
Alopécie mixte cicatrisante
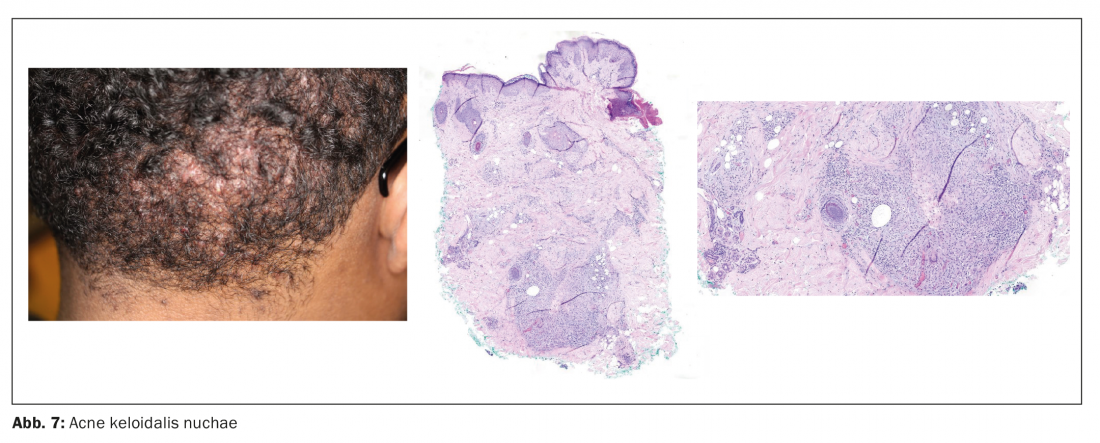
Acné chéloïde nuchae
- L’acné chéloïdienne nuchae touche principalement les jeunes hommes à la peau mate et aux cheveux crépus. Les papules, les pustules se transforment ensuite en cicatrices et en chéloïdes sur la nuque et l’arrière de la tête.
Histologique :
Stade précoce
- follicules dilatés, entourés d’un infiltrat de neutrophiles
Stade tardif
- follicules pileux rompus avec des tiges de cheveux exposées, entourées d’infiltrats granulomateux et plasmocytaires et de fibrose (Fig. 7)
- Absence totale de glandes sébacées
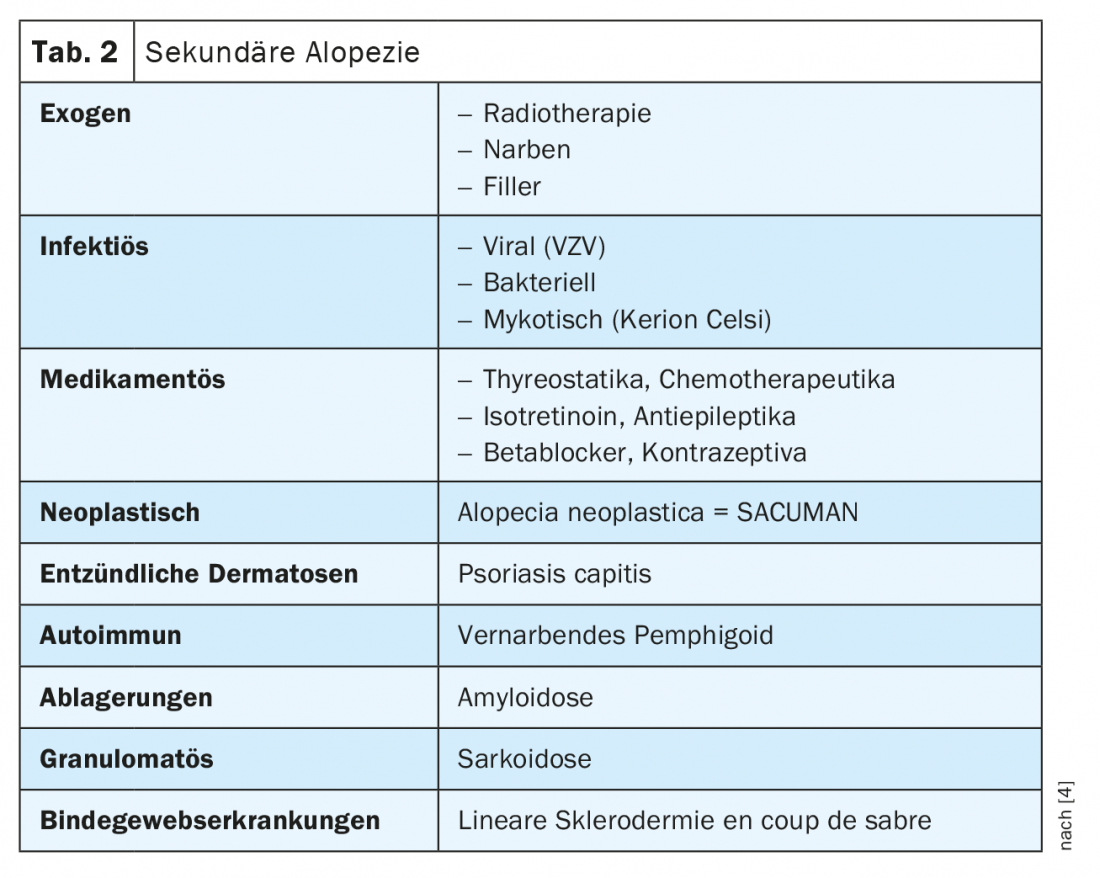
Alopécie secondaire
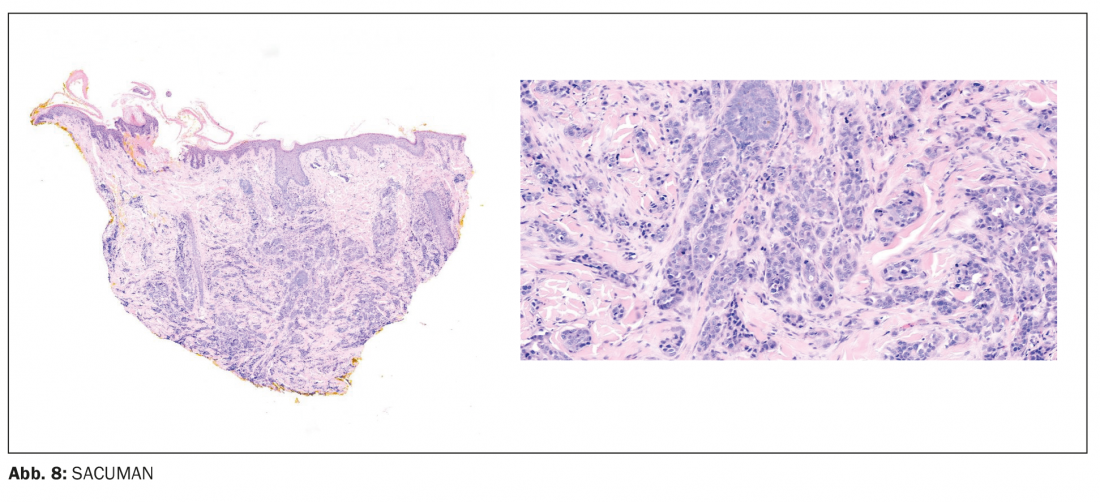
SACUMAN
- SACUMAN = alopécie du cuir chevelu due à une néoplasie cliniquement inapparente ou peu apparente
- Perte de cheveux sans ou avec de légères modifications de la surface de la peau au niveau de néoplasies bénignes locales (par ex. naevus sébacé) et malignes (par ex. syndrome de Sézary) ainsi qu’en cas de tumeurs métastasées à distance (généralement en cas de cancer du sein), Fig. 8).
Messages Take-Home
- Une biopsie du cuir chevelu doit idéalement être prélevée à la périphérie d’un foyer d’alopécie avec des cheveux préservés, dans le sens de la pousse des cheveux, avec suffisamment de tissu adipeux, sans écrasement.
- En cas d’alopécie non cicatricielle, il est toujours recommandé de prélever 2 échantillons pour les coupes verticales et horizontales.
- En cas de suspicion d’alopécie cicatricielle, notamment LE, LPP ou FD, un examen complémentaire en immunofluorescence directe est très utile pour poser le bon diagnostic.
- En cas de présentation clinique atypique d’une alopécie, il est toujours conseillé de prélever un échantillon, surtout en cas d’alopécie néoplasique ou de SACUMAN.
Littérature :
- Headington JT : Anatomie microscopique transverse du cuir chevelu humain. A basis for a morphometric approach to disorders of the hair follicle. Arch Dermatol 1984 ; 120(4) : 449-456.
- Böer A, Hoene K : Sections transversales pour le diagnostic de l’alopécie ? Am J Dermatopathol 2005 ; 27(4) : 348-352.
- Du X, Li Z, Xu W, et al : Valeur diagnostique des sections horizontales versus verticales pour l’alopécie scarieuse et non scarieuse : une revue systématique et une méta-analyse. Eur J Dermatol 2016 ; 26(4) : 361-369.
- Olsen EA, Bergfeld WF, Cotsarelis G, et al. : Summary of North American Hair Research Society (NAHRS)-sponsored Workshop on Cicatricial Alopecia, Duke University Medical Center, February 10 and 11, 2001. J. Am. Acad. Dermatol 2003 ; 48 : 103-110.
- Elston DM, Ferringer T, Dalton S, et al : A comparison of vertical versus transverse sections in the evaluation of alopecia biopsy specimens. J Am Acad Dermatol 2005 ; 53 : 267-272.
Littérature complémentaire :
- Palo S, Biligi DS : Utilité des sections horizontales et verticales des biopsies du cuir chevelu dans différentes formes d’alopécie primaire. J Lab Physicians 2018 ; 10(1) : 95-100.
- Scheinfeld N : Review of scalp alopecia due to a clinically unapparent or minimally apparent neoplasm (SACUMAN). Acta Derm Venereol 2006 ; 86(5) : 387-392.
- Stefanato CM : Histopathology of alopecia : a clinicopathological approach to diagnosis. Histopathologie 2010 ; 56(1) : 24-38.
DERMATOLOGIE PRATIQUE 2022 ; 32(1) : 4-8