Cette maladie, également connue sous le nom de dyskératose folliculaire, est associée à un trouble de la kératinisation de l’épiderme, des follicules pileux et des ongles. Histologiquement, la maladie de Darier se caractérise par une dyskératose prononcée. Les options thérapeutiques sont limitées. Outre les mesures antiseptiques et kératolytiques, il existe quelques autres stratégies de traitement.
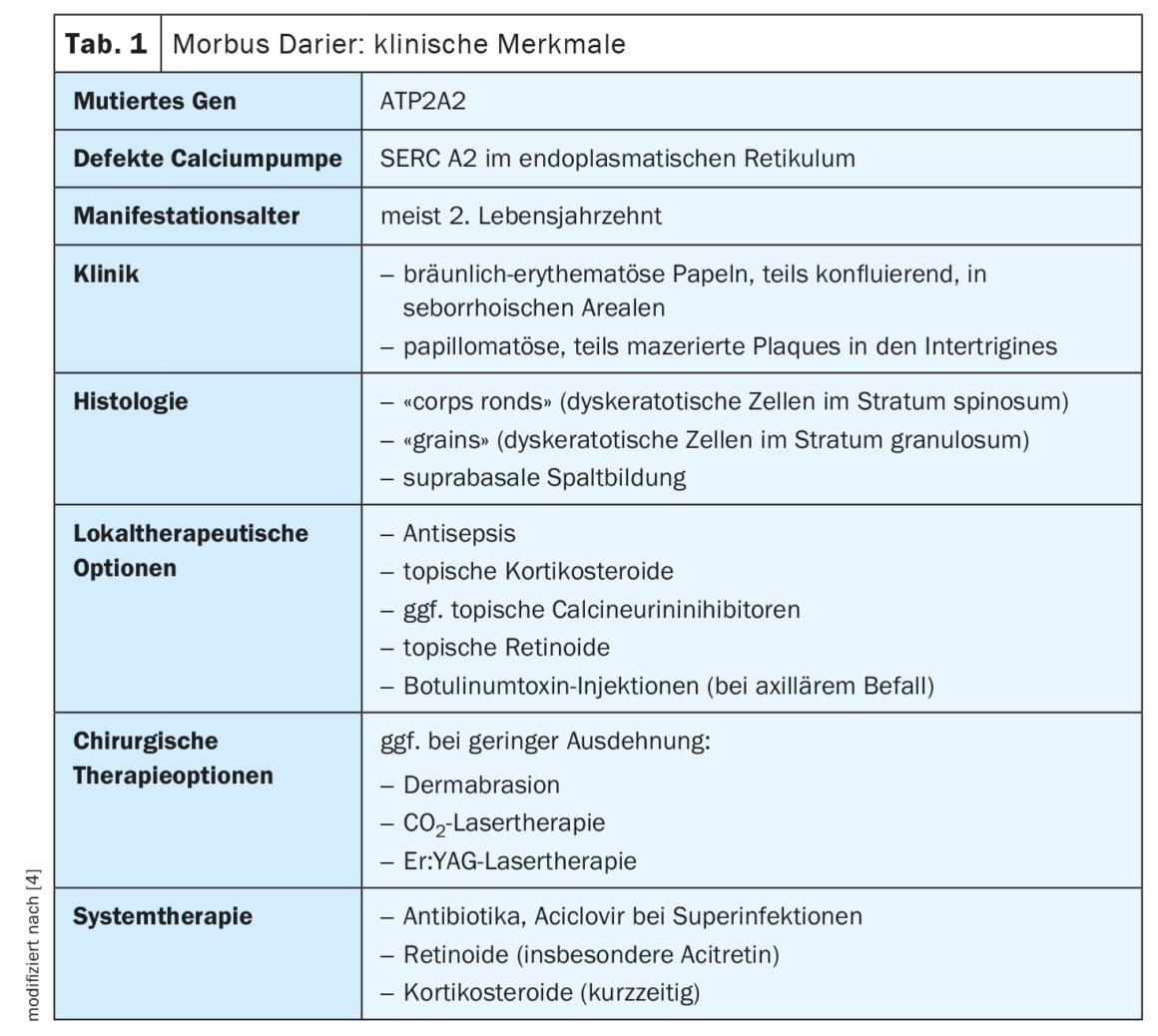
La maladie de Darier fait partie des génodermatoses autosomiques dominantes causées par une mutation du gène ATP2A2 sur le chromosome 12 [1]. La première description a été faite par Ferdinand Jean Darier en 1889 [2]. Les manifestations cliniques sont des papules dyskératosiques, généralement dans des zones séborrhéiques et intertrigineuses, qui peuvent confluer en lésions étendues [3,4]. Sur les ongles, on observe typiquement des bandes longitudinales rouges et blanches qui se terminent par une encoche en forme de V sur le bord libre de l’ongle [4]. Des papules blanchâtres peuvent se former sur les muqueuses des joues et du palais dur [5].
Le diagnostic est posé cliniquement sur la base des papules et corroboré par l’image histopathologique [5] :
- Papillomatose : augmentation de la taille et de la grosseur des papilles du tissu conjonctif qui pénètrent dans l’épiderme, ce qui entraîne secondairement un épaississement et une irrégularité ondulante de la surface de la peau.
- Acanthose, hyperkératose
- Dyskératose acantholytique focale : kératinisation prématurée de cellules individuelles sous forme de “corps ronds” dans le stratum spinosum et de “grains” dans le stratum corneum.
Dans le traitement de la maladie de Darier, les mesures antiseptiques sont fondamentales pour éviter les surinfections [4]. Il s’agit notamment d’éviter les facteurs déclencheurs (chaleur, friction, transpiration) afin de réduire au maximum la colonisation microbienne [6]. En tant que mesures kératolytiques, les produits externes contenant de l’urée sont utiles selon l’état de la peau [6]. En outre, les corticostéroïdes topiques et les traitements systémiques (par exemple l’acitrétine) sont utilisés [6]. Initialement, on administre par exemple 25 mg d’acitrétine p.o., qui doivent être réduits à une dose d’entretien de 10 mg p.o. au fil du temps. [6]. Les thérapies ablatives (dermabrasion,laser CO2, laser Er:YAG) sont également efficaces, mais limitées par la taille des zones à traiter [4].
Afin de recueillir des données “en vie réelle” sur le diagnostic, le traitement et l’évolution de la maladie, un registre clinique prospectif sur la maladie de Darier et la maladie de Hailey-Hailey a été mis en place en Allemagne sous la direction du PD Dr Alexander Zink, TU Munich [6].
Étude de cas
Une femme de 53 ans s’est présentée à la clinique avec des antécédents de papules kératosiques depuis plus de dix ans [7]. Les papules étaient situées sur le dos des mains et des pieds. Les ongles des pieds et des mains ont également été touchés. Des papules de quelques millimètres de couleur chair étaient visibles sur le nez, le cuir chevelu et les oreilles, bien délimitées par rapport à la peau saine. Des papules kératosiques étaient présentes sur le bas du dos, y compris le périnée et la région vulvaire. Les lésions orales se sont manifestées sous la forme de papules blanches avec une dépression centrale. Sur la base de la présentation clinique, les diagnostics possibles étaient la maladie de Darier, la maladie de Hailey-Hailey, le syndrome de Bazex, la dermatose ichtyosiforme, l’histiocytose à cellules de Langerhans ou la dermatite atopique sévère. Les résultats histopathologiques d’une biopsie ont révélé la présence d’une acanthose épidermique, d’une kératose précoce et d’une acantholyse suprabasale. Une accumulation de cellules dyskératosiques a été observée au fond de la fente suprabasale. Une équipe multidisciplinaire a classé un groupe de cellules dyskératosiques reflétant l’acantholyse et la kératose précoce comme kératose folliculaire et a posé le diagnostic de maladie de Darier [7].
Littérature :
- Haber RN, Dib NG : Prise en charge de la maladie de Darier : une revue de la littérature et une mise à jour. Indian J Dermatol Venereol Leprol 2021 ; 87 : 14-21.
- Wikiderm, www.wikiderm.de/resources/pdf/Darier,%20Morbus.pdf,(dernière consultation 11.04.2023)
- Morelló-Vicente A, et al. : Traitement de la maladie de Darier réfractaire du visage par thérapie photodynamique à la lumière du jour. JDDG 2022 ; 20(12) : 1633-1635.
- Rogner DF, et al. : Maladie de Darier et maladie de Hailey-Hailey : état 2021. JDDG 2021 ; 19(10) : 1478-502.
- “Maladie de Darier”, https://flexikon.doccheck.com/de/Morbus_Darier,(dernière consultation 11.04.2023)
- “Registre clinique allemand : traitement et soins médicaux des patients atteints de la maladie de Darier et de Hailey-Hailey”, 2019, version 1.0, www.derma-allergie.med.tum.de/fileadmin/user_upload/MDHH_
Register_Studienprotokoll.pdf, (dernière consultation 11.04.2023) - Ferizi M, et al : A Rare Clinical Presentation of Darier’s Disease. Case Reports in Dermatological Medicine 2013, Article ID 419797, www.hindawi.com/journals/cridm/2013/419797,(dernière consultation 11.04.2023).
DERMATOLOGIE PRATIQUE 2023 ; 33(2) : 24