L’objectif premier de la surveillance coloscopique est de réduire le risque de survenue ultérieure d’un cancer colorectal. La version la plus récente des recommandations de consensus de la Société suisse de gastroentérologie est parue en 2022 et fournit des orientations sur les intervalles de coloscopie et autres examens basés sur des données probantes.
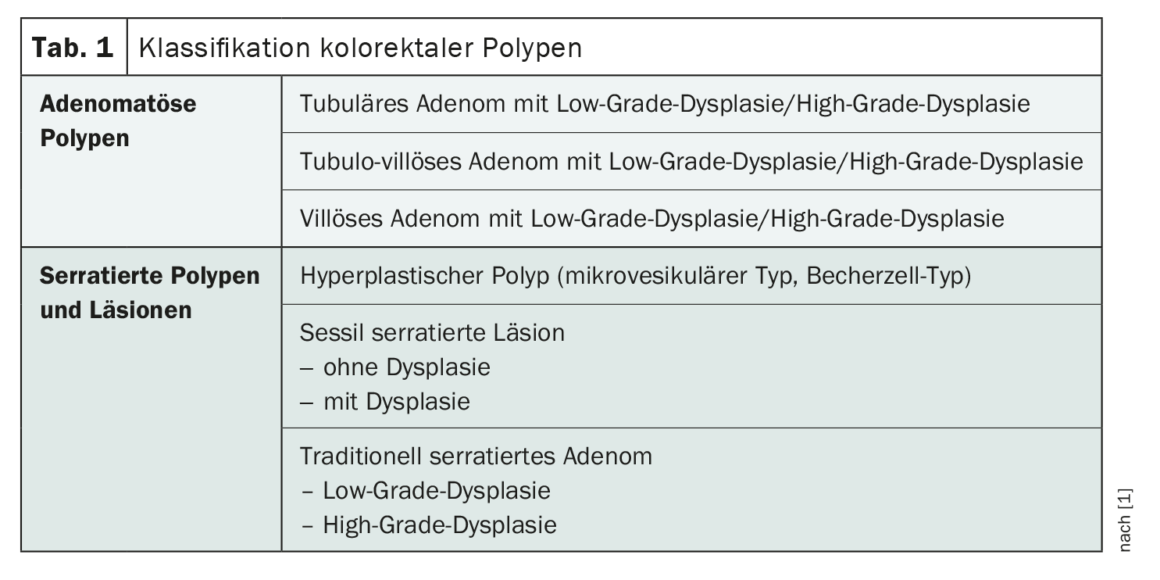
Une partie des patients présentant des polypes colorectaux découverts lors de la coloscopie de base (tableau 1) ont un risque accru de développer des polypes avancés ou un cancer colorectal (CCR) de façon métachrone [1]. La stratification pour le risque de CCR est basée sur les résultats de la coloscopie de base, c’est-à-dire le sous-type, la taille et le nombre de polypes ainsi que leur localisation et leurs caractéristiques histologiques. Les recommandations consensuelles suisses publiées en 2022 remplacent la version publiée en 2014 et attendent quelques modifications par rapport à la version précédente [1,2]. Leur application doit être adaptée à chaque fois à la situation individuelle des patients en tenant compte de l’expertise locale [1].**
** Ces recommandations révisées ne peuvent pas être appliquées en cas de syndrome héréditaire suspecté ou confirmé (polypose adénomateuse familiale [FAP], carcinome colique héréditaire non polyposique [HNPCC] etc.) et en cas d’antécédents familiaux positifs de cancer colorectal (CCR).
Les polypes adénomateux : Adénomes à haut risque vs. adénomes à faible risque
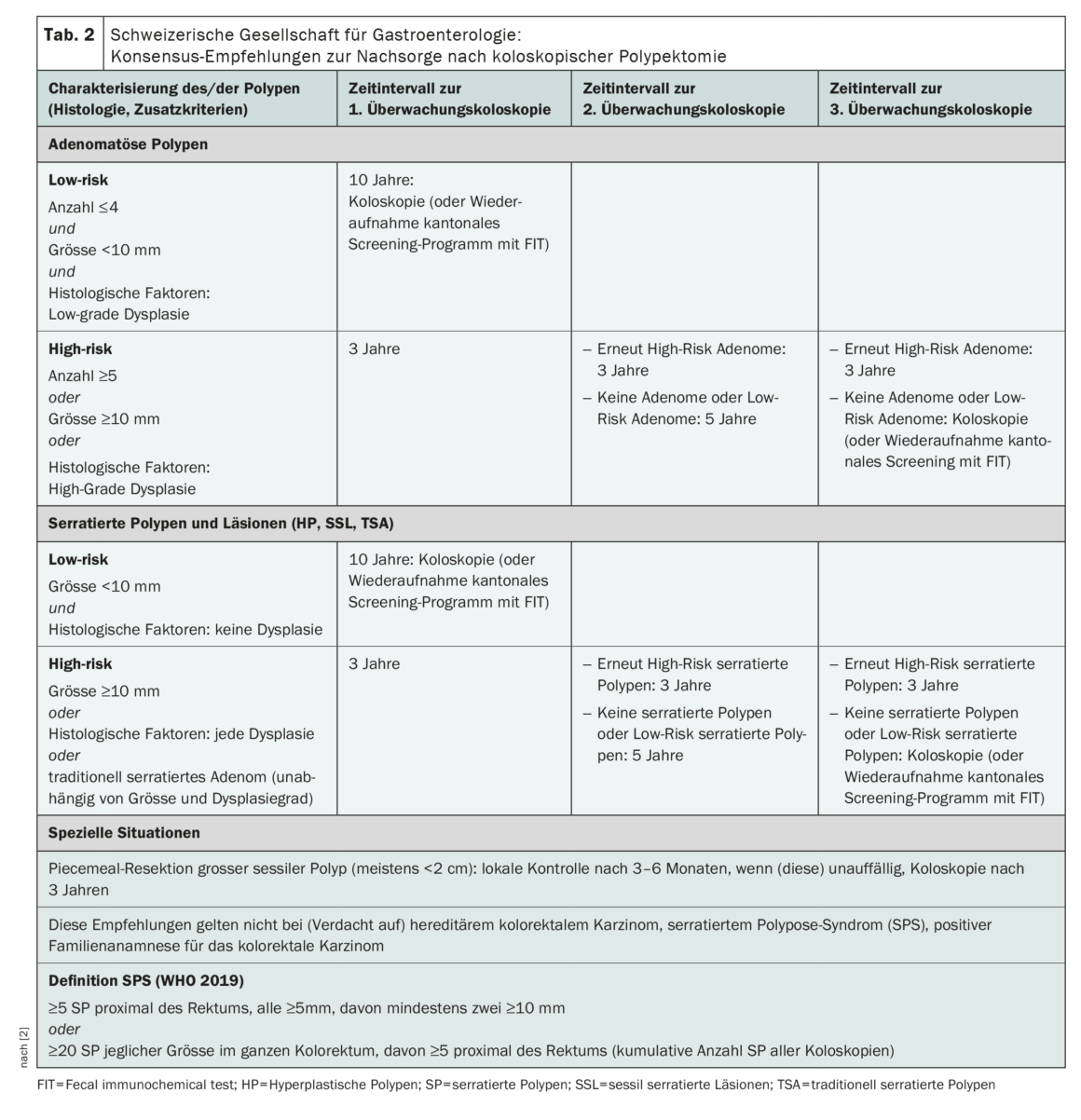
L’une des principales nouveautés pour le suivi après l’ablation de polypes adénomateux est la différenciation entre les situations d’adénomes à haut risque et à faible risque avec un contrôle à trois ou dix ans (tableau 2) [1]. Les adénomes à faible risque sont définis par leur taille (<10 mm), leur multiplicité (≤4) et l’absence de dysplasie de haut grade. La présence d’une histologie villositaire n’est plus prise en compte pour la stratification du risque (nouvelles données, variabilité interobservateur importante). En revanche, des études récentes confirment une augmentation significative du risque de CCR chez les patients présentant des lésions à haut risque (taille ≥10 mm, ≥5 polypes, détection d’une dysplasie de haut grade), ce qui justifie l’indication d’une coloscopie de suivi à trois ans [1,3,4]. S’il s’agit d’une situation à faible risque, il est possible de réaliser une nouvelle coloscopie après dix ans ou de reprendre le programme de dépistage cantonal par FIT.
Ce qui est également une nouveauté dans les recommandations révisées, c’est que pour la première fois, le dépistage du cancer colorectal est pris en compte : après polypectomie, le contrôle peut être effectué non seulement par coloscopie, mais aussi par un test immunochimique des selles FIT (fecal immunochemical test) [1].
La recommandation de procéder à un contrôle endoscopique du site de résection 3 à 6 mois après une résection céphalique (généralement à partir d’une taille de polype > 2 cm) ou en cas d’incertitude quant à l’exhaustivité de l’ablation des polypes reste valable et, en l’absence de récidive, d’en effectuer un autre trois ans plus tard [1].
Polypes sériés
Le terme générique de “polype sérié” (PS) regroupe les polypes hyperplasiques (HP), les lésions sériées sessiles (SSL) et les adénomes sériés traditionnels (TSA), dont le potentiel malin et l’association avec le développement d’adénomes métachrones à haut risque sont variables [1]. Selon les données disponibles, les petits SP (<10 mm) sans dysplasie ont un risque de CCR comparable à celui de quelques adénomes à faible risque [5].
En conséquence, une surveillance coloscopique ou une réinscription au programme de dépistage des PS à faible risque est recommandée après dix ans (tableau 2). En revanche, il existe des polypes séreux qui présentent un risque de CCR comparable à celui des adénomes à haut risque [5–7]. Les PS à haut risque se caractérisent d’une part par leur taille (≥10 mm) et d’autre part par la détection d’une dysplasie [1]. Pour ce sous-type de polypes séreux, il est recommandé d’effectuer une coloscopie de suivi après trois ans, comme pour les adénomes à haut risque.
Chez les patients présentant des adénomes séreux traditionnels (TSA), il est recommandé de procéder à une surveillance coloscopique après trois ans après leur ablation, quels que soient la taille, le nombre et le degré de dysplasie.
Ces recommandations ne doivent pas être appliquées en cas de syndrome polyposique sérique (SPS) suspecté ou confirmé. Selon l’OMS, il s’agit d’un SPS lorsqu’il y a beaucoup de SP (≥20 de n’importe quelle taille, dont ≥5 proximaux du rectum) ou plusieurs SP plus grands (au moins 5 SP ≥5 mm proximaux du rectum, dont au moins deux ≥10 mm) [1].
Polype malin avec carcinome pT1
Pour les cancers pT1, la résection endoscopique curative du bourrelet tumoral fait partie des nouveautés [1]. Celui-ci est défini comme la détection de cellules tumorales individuelles ou de groupes de cellules tumorales (jusqu’à quatre cellules tumorales) sur le front d’invasion de la tumeur. Plusieurs études menées ces dernières années ont montré que le boudding tumoral est un biomarqueur morphologique indépendant du pronostic et qu’il est associé à la progression tumorale [8].
Les autres critères sont restés inchangés. Pour qu’une lésion pT1 puisse être classée comme carcinome à faible risque, tous les critères doivent être remplis. Il est recommandé de présenter tous les carcinomes high-riskpT1 au tumorboard.
Littérature :
- Truninger K, et al.: Revidierte Konsensus-Empfehlungen. Swiss Med Forum 2022; 22(2122): 349–355.
- «Konsensus-Empfehlungen zur Nachsorge nach koloskopischer Polypektomie», https://sggssg.ch/fileadmin/user_upload/Empfehlungen/Nachsorge_
kolo_Polypektomie_DE.pdf, (letzter Abruf 21.04.2023) - Cross AJ, et al.: Colorectal cancer risk following polypectomy in a multicentre, retrospective, cohort study: an evaluation of the 2020 UK post-polypectomy surveillance guidelines. Gut 2021; 0: 1–14.
- Duvvuri A, et al.: Detection of Low-Risk or High-Risk Adenomas, Compared With No Adenoma, at Index Colonoscopy: A Systematic Review and Meta-analysis. Gastroenterology 2021; 160: 1986–1896.
- He X, et al.: Long-Term Risk of Colorectal Cancer After Removal of Conventional Adenomas and Serraed Polyps. Gastroenterology 2020; 158: 852–861.
- Holme O, et al.: Long-term risk of colorectal cancer in individuals with serrated polyps. Gut 2015; 64: 929–936.
- Erichsen R, et al.: Increased risk of colorectal cancer development among patients with serrated polyps. Gastroenterology 2016; 150: 895–902.
- Lugli A, et al.: Tumor budding in solid cancers. Nat Rev Clin Oncol 2020; 18: 101–115.
InFo ONKOLOGIE & HÄMATOLOGIE 2023; 11(2): 34–35
HAUSARZT PRAXIS 2023; 18(5): 18–20