La schizofrenia è caratterizzata, tra l’altro, da una disregolazione dopaminergica. Tutti gli antipsicotici approvati per il loro trattamento sono antagonisti dei recettori della dopamina, in particolare dei recettori D2 e D3. I tre agonisti parziali della dopamina D2 aripiprazolo, brexpiprazolo e cariprazina mostrano un effetto significativamente migliore come antipsicotici rispetto al placebo nel trattamento farmacologico dei disturbi schizofrenici.
Il meccanismo d’azione degli antipsicotici attualmente introdotti supporta l’ipotesi neurobiologica che la schizofrenia sia caratterizzata, tra l’altro, da una disregolazione dopaminergica [1]. Tutti gli antipsicotici approvati per il loro trattamento sono antagonisti dei recettori della dopamina, in particolare dei recettori D2 e D3. Negli ultimi 20 anni, sono stati introdotti in Svizzera tre nuovi antipsicotici per il trattamento della schizofrenia; appartengono al gruppo degli agonisti parziali del recettore della dopamina D2: aripiprazolo, brexpiprazolo e cariprazina. Le loro proprietà farmacologiche e cliniche sono state descritte in dettaglio da Eich e Gertsch in questa rivista nel 2019 [2]. Il presente lavoro si propone di aggiornare la letteratura pubblicata da allora, ma anche di presentare alcuni argomenti in modo più approfondito, con particolare attenzione al brexpiprazolo. Tuttavia, le recenti raccomandazioni terapeutiche e le revisioni [3–5] mostrano anche che la situazione dei dati per i nuovi rappresentanti di questo gruppo di farmaci, brexpiprazolo e cariprazina, è ancora scarsa rispetto a quella dell’aripiprazolo, che è disponibile da quasi 20 anni. È particolarmente sorprendente che i confronti diretti tra questi tre antipsicotici siano estremamente rari, sia in termini di efficacia clinica che di profilo di effetti collaterali (tolleranza, sicurezza) [6].
Ipotesi neurobiologiche sulla schizofrenia: aspetti farmacologici
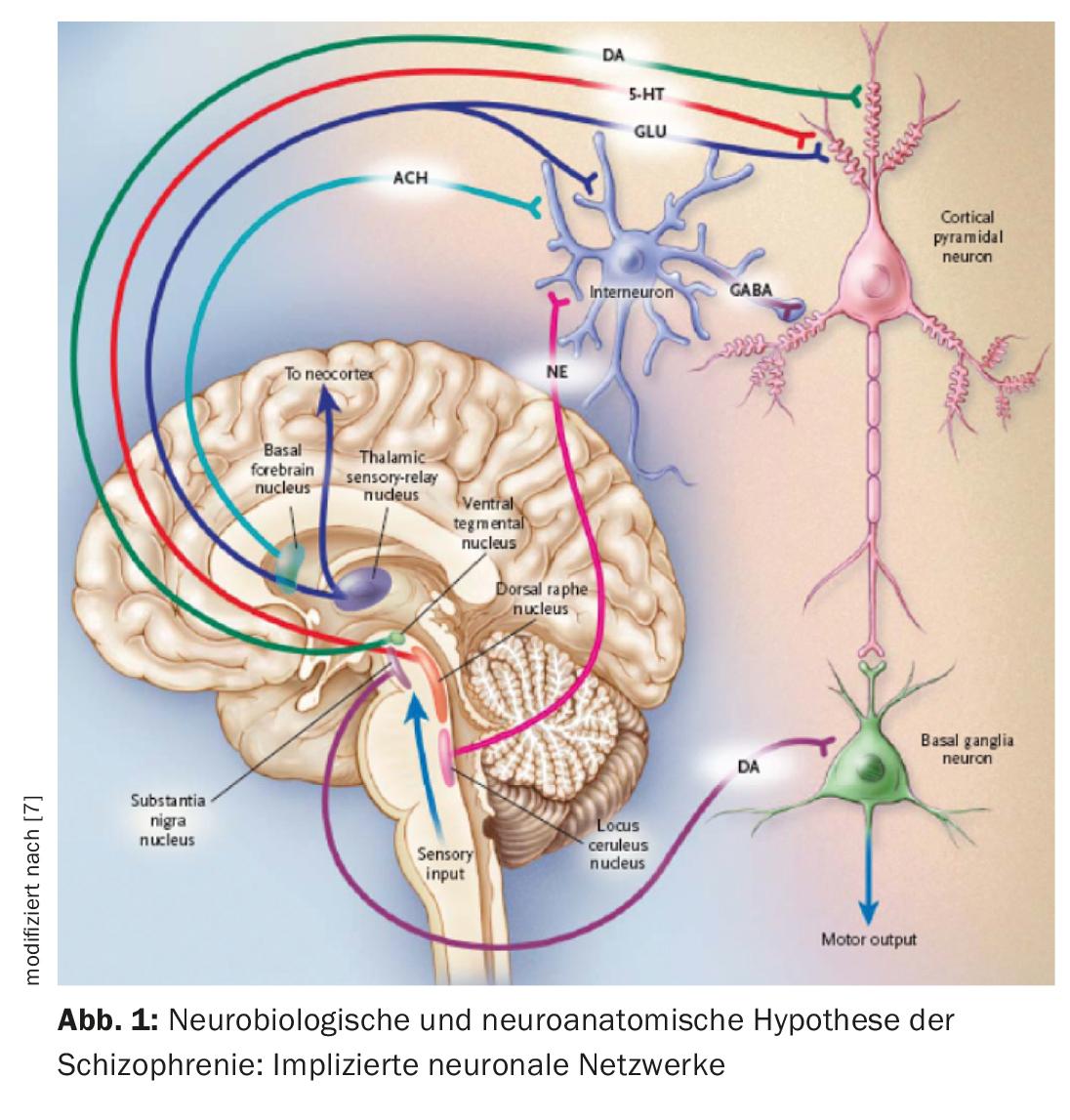
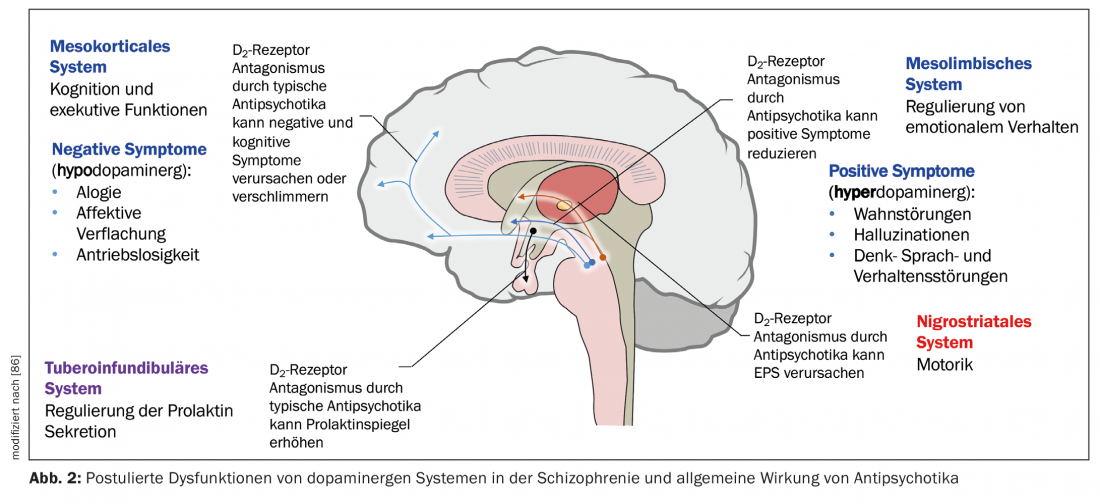
Un’ipotesi neurobiologica della schizofrenia si basa sul presupposto che il talamo non svolge più il suo ruolo di organo di filtro per gli stimoli esterni (Fig. 1) [7]. Le informazioni sensoriali vengono condotte dai nuclei talamici ai neuroni piramidali della corteccia limbica e della neocorteccia attraverso le afferenze stimolanti glutammatergiche. Una risposta eccessiva dei neuroni piramidali potrebbe essere il meccanismo responsabile della psicosi, in linea con l’iperstimolazione osservata nei pazienti schizofrenici. Diversi nuclei sottocorticali facilitano la risposta dei neuroni. La disfunzione di vari neurotrasmettitori come il glutammato, la dopamina (DA), il GABA, la serotonina (5-HT) e la noradrenalina è postulata in relazione all’etiopatogenesi della schizofrenia [7,8]. È possibile che sia interessato soprattutto il sistema glutammatergico, ma i farmaci che inibiscono selettivamente la neurotrasmissione glutammatergica e che si sono dimostrati utili nel trattamento della psicosi sono ancora in fase di sviluppo [9]. Ora, tutti gli antipsicotici attualmente disponibili hanno un meccanismo dopaminergico, ma non tutti un meccanismo serotoninergico. La DA dell’area tegmentale ventrale attiva i recettori D1 e D2, che aumentano la risposta neuronale al glutammato. La serotonina proveniente dal nucleo del rafe dorsale attiva i recettori 5-HT2A, che facilitano il rilascio di glutammato dai terminali nervosi. Indirettamente, l’attività glutammatergica può essere ridotta attraverso un effetto sulla 5-HT e sulla DA. Gli antipsicotici generalmente inibiscono l’effetto stimolante della DA e della 5-HT, quindi anche quello della DA della substantia nigra nei gangli della base, e quindi causano disturbi motori (Fig. 2). Per specificare il ruolo delle singole regioni anantomiche, ci sono ora prove di un aumento dell’attività dopaminergica nell’area mesolimbica. Sarebbe responsabile della sintomatologia positiva o psicotica, come allucinazioni e deliri, mentre un’attività ridotta nel sistema mesocorticale con proiezioni alla corteccia frontale sarebbe coerente con la neurotrasmissione ipodopaminergica. Questo spiegherebbe i sintomi negativi come l’apatia, l’anedonia, il ritiro sociale e la povertà di pensiero (Fig. 2) [10].
Questa breve panoramica trascura di discutere il ruolo dei recettori D1, D3, 5-HT1a e 5-HT2 e la loro farmacologia [11]. Ora è sorprendente che la cariprazina abbia una maggiore affinità per i recettori D3 rispetto all’aripiprazolo e al brexpiprazolo [12,13]. La cariprazina ha un’affinità per i recettori D3 che è 10 volte superiore a quella per i recettori D2. Attualmente esiste l’ipotesi, basata su modelli animali, che gli antagonisti del recettore D3 influenzino favorevolmente il deterioramento cognitivo aumentando la trasmissione dopaminergica nella corteccia prefrontale. In termini di meccanismo, la cariprazina, ad esempio, annulla un’alterazione innescata dall’antagonista del recettore NMDA del glutammato, la feniciclidina (PCP). Tuttavia, l’antagonismo D3 da solo non è sufficiente per ottenere un effetto antipsicotico. D’altra parte, si ricorda che alcuni antipsicotici come il lurasidone, l’amisulpride, il brexpiprazolo e, in misura minore, l’aripiprazolo sono forti antagonisti dei recettori 5-HT7 rispetto ad altri antipsicotici, compresa la cariprazina, un meccanismo che si pensa possa spiegare gli effetti positivi sui disturbi cognitivi [5,14,15].
Farmacologia degli agonisti parziali del recettore della dopamina D2
Mentre la maggior parte degli antipsicotici sono antagonisti puri della dopamina, gli agonisti parziali D2 hanno in qualche misura la proprietà di agire come agonisti in caso di bassa attività della dopamina, come si presume nella schizofrenia nel sistema mesocorticale, e come antagonisti in caso di aumento dell’attività della dopamina, come nel caso del sistema mesolimbico. [10]. Ci sono quindi autori che, forse nel senso di una strategia di marketing, si riferiscono all’effetto di questi farmaci come “stabilizzatori del sistema della dopamina” (DSS) [16].
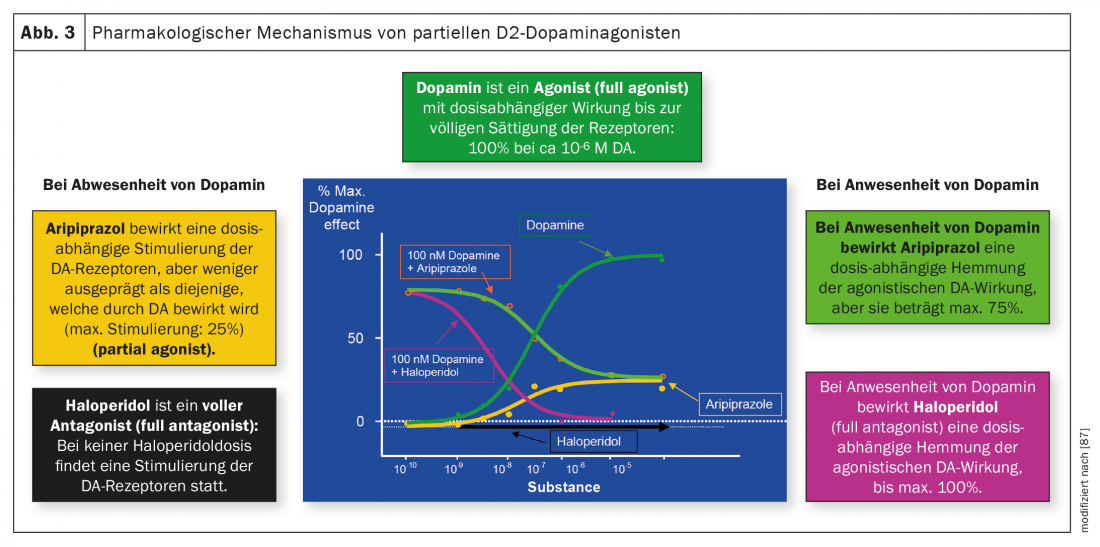
La Figura 3 illustra le differenze tra antagonisti e agonisti parziali. La dopamina stessa è un agonista, l’antipsicotico classico aloperidolo è un antagonista senza alcun effetto agonistico sui recettori della dopamina, mentre l’aripiprazolo ha un effetto agonistico su questi recettori in assenza o a bassa concentrazione di dopamina fino a un massimo del 25%. In presenza di dopamina, l’aloperidolo ha anche un effetto puramente antagonista grazie alla sua maggiore affinità per questi recettori, mentre l’attività dell’aripiprazolo è antagonista con un’inibizione massima del 75%. Il brexpiprazolo e la cariprazina hanno un effetto simile all’aripiprazolo. Come accennato in precedenza, la cariprazina si differenzia dagli altri due antipsicotici correlati per la sua affinità particolarmente pronunciata con il recettore D3 e per la sua attività agonista parziale su questo recettore, che potrebbe anche spiegare un effetto sui sintomi negativi e sul deterioramento cognitivo.
L’ipotesi della noradrenalina nella schizofrenia: aspetti farmacologici
Sebbene aripiprazolo, brexpiprazolo e cariprazina condividano la proprietà di essere agonisti parziali D2, il loro effetto sul sistema noradrenergico è diverso. La prima domanda è se ci sono prove della sua disfunzione nei disturbi schizofrenici e se l’effetto terapeutico degli antipsicotici può essere spiegato attraverso questo sistema neurotrasmettitore. Si presume che l’iperattività del sistema noradrenergico, piuttosto che di quello dopaminergico, abbia un ruolo nello sviluppo dei sintomi positivi, mentre l’ipoattività del sistema noradrenergico è decisiva per i sintomi negativi [17]. Recentemente, un gruppo di autori ha formulato ampiamente l’ipotesi che la fenomenologia della schizofrenia, in particolare i sintomi cognitivi, sia spiegata da un’interazione anomala tra la suscettibilità genetica e la disfunzione noradrenergica indotta dallo stress del locus coeruleus (un nucleo di neuroni noradrenergici) [18]. L’attuale ricerca sulla schizofrenia è effettivamente incentrata sugli aspetti di genetica – sviluppo (fase di vita prenatale e postnatale, infanzia, adolescenza, età adulta) – stress, ma è anche vero che l’ipotesi noradrenergica non è un punto focale al momento e non deve assolutamente essere considerata solo in isolamento da altre ipotesi.
Ora, però, ci sono anche interessanti scoperte farmacologiche sull’ipotesi noradrenergica della schizofrenia. Una meta-analisi suggerisce che la comedicazione (“aumento”) con gli α2-antagonistimirtazapina o mianserin migliora l’efficacia degli antagonisti D2 nel trattamento della schizofrenia, riducendo i sintomi negativi [19]. Secondo una revisione del 2020, praticamente tutti gli antipsicotici, compresi aripiprazolo e brexpiparzolo, sono antagonisti dei recettori α1-, α2a-e α2b, ma mancano dati corrispondenti per la cariprazina [20]. Finora, queste proprietà farmacologiche sono state associate principalmente agli effetti collaterali. Infatti, l’asenapina (sui recettori α2b) e il brexpiprazolo (sui recettori α2c) si distinguono come gli antagonisti più forti. Gli studi sugli animali consentono di ipotizzare che il blocco dei recettori α1contribuisca al miglioramento dei sintomi positivi e quello dei recettori α2al miglioramento dei sintomi negativi e cognitivi. L’antagonismo α2csarebbe forse responsabile degli effetti procognitivi e del miglioramento dell’ansia e della depressione [21]. Questi recettori hanno una distribuzione diversa nel cervello: i recettori α2sono diffusi e più frequenti (90%) rispetto ai recettori α2c(10%), che sono localizzati principalmente nello striato, nell’ippocampo e nella corteccia [22].
Metabolismo e farmacocinetica di aripiprazolo, brexpiprazolo e cariprazina
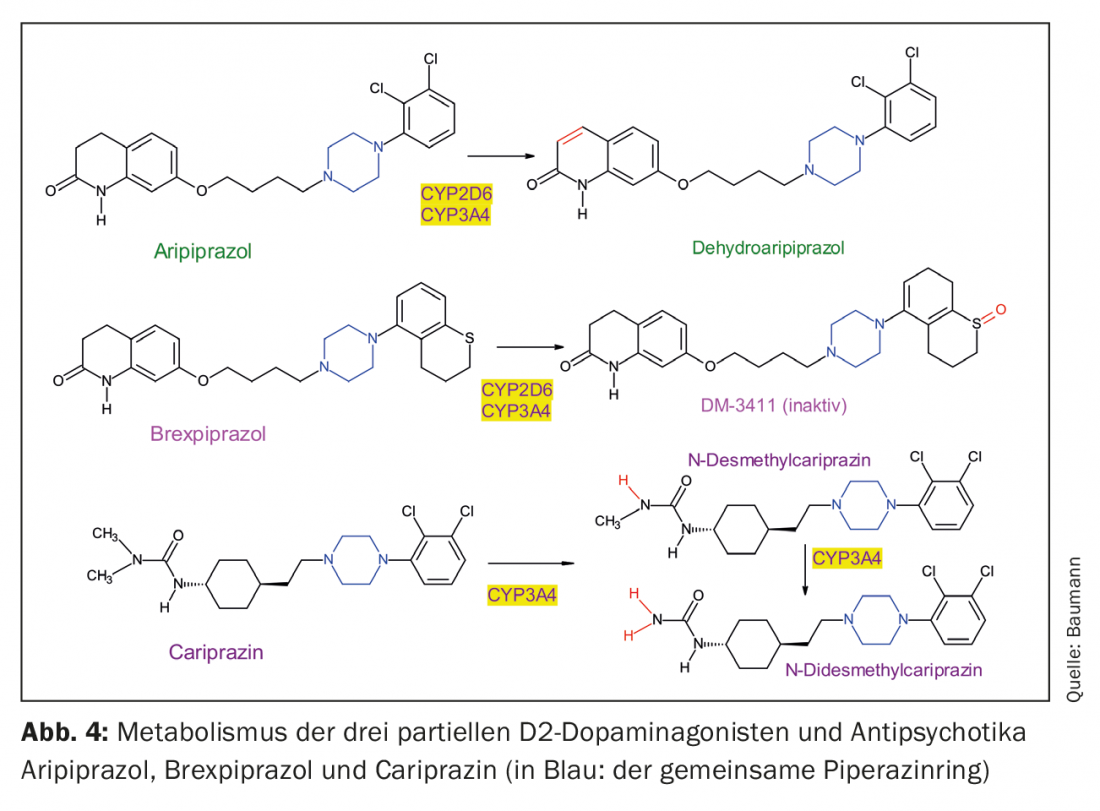
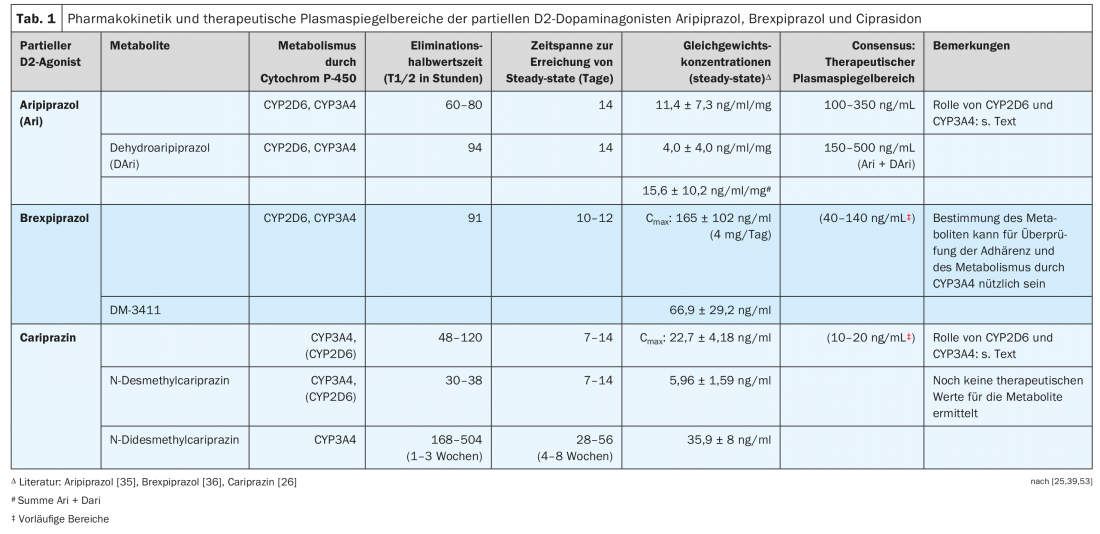
I tre agonisti parziali D2 sono derivati della piperazina strutturalmente simili, ma differiscono nel loro metabolismo (Fig. 4, Tab. 1). Si nota che la cariprazina è l’isomero trans di un composto chimico, mentre l’isomero cis è farmacologicamente meno attivo [23]. Sia l’aripiprazolo che il brexpiprazolo non hanno una struttura che determina tale isomerismo cis-trans.
L’aripiprazolo viene disidratato in deidroaripiprazolo, che esercita un’attività farmacologica simile a quella della sua sostanza madre. Il brexpiprazolo viene solfossidato dal CYP2D6 nel metabolita (DM-3411) [24], che tuttavia è farmacologicamente molto meno attivo della sostanza madre e non entra nel cervello [24]. Questo non era necessariamente prevedibile, dato che, ad esempio, il metabolita solfossido della tioridazina, la mesoridazina, era anche in commercio come antipsicotico. La biotrasformazione della cariprazina è più complicata, perché sebbene la desmetilcariprazina, farmacologicamente attiva, si formi attraverso una prima N-demetilazione, le sue concentrazioni di equilibrio nel sangue dei pazienti trattati con cariprazina sono significativamente più basse di quelle della sostanza madre e del metabolita successivo, anch’esso un prodotto della N-demetilazione: si tratta della N-didesmetilcariprazina, farmacologicamente attiva, le cui concentrazioni allo stato stazionario superano quelle della cariprazina a causa della sua emivita di eliminazione particolarmente lunga. (Tab. 1) [25, 26].
Poiché ad oggi non esistono quasi pubblicazioni sull’importanza clinica del polimorfismo genetico del CYP2D6 nel trattamento dei pazienti con brexpiprazolo (o cariprazina), l’argomento sarà trattato solo brevemente in questa sede. Non solo l’aripiprazolo, ma anche il suo metabolita attivo sono substrati del CYP2D6; i loro livelli plasmatici dipendono fortemente dal genotipo CYP2D6. Questo spiega la raccomandazione contenuta in recenti articoli di revisione e meta-analisi di considerare la genotipizzazione del CYP2D6 nei pazienti trattati con aripiprazolo in determinate condizioni. Questo vale anche per il brexpiprazolo, anch’esso un substrato del CYP2D6, ma i dati sono limitati [27–30]. Ad esempio, non esistono studi farmacogenetici pubblicati sul brexpiprazolo, ad eccezione di uno in Giappone, che ha esaminato solo i metabolizzatori normali (estensivi (EM) e intermedi (IM) dei substrati del CYP2D6, poiché in questo gruppo di persone non ci sono quasi coppie con una carenza genetica del CYP2D6 (metabolizzatori poveri (PM)). Va menzionato anche uno studio basato su un modello farmacocinetico. Viene utilizzata una simulazione per confrontare la farmacocinetica del brexpiprazolo nei cosiddetti metabolizzatori “estensivi” (normali) con la cinetica nel PM calcolata secondo il modello teorico [31]. Questi studi confermano la raccomandazione di adattare la dose di brexpiprazolo al genotipo CYP2D6 del paziente. Ciò significa prescrivere solo circa la metà della dose abituale per i pazienti con una carenza genetica o una dose più elevata per i metabolizzatori ultraveloci. La dose di entrambi gli antipsicotici deve essere ridotta anche in caso di comedicazioni con forti inibitori del CYP2D6, come la fluoxetina o la paroxetina. Per tutti e tre gli agonisti parziali D2, la dose deve essere regolata al ribasso in caso di comedicazione con inibitori del CYP3A4, come il ketoconazolo, e aumentata se i farmaci che inducono il CYP3A4, come la carbamazepina o alcuni estratti di iperico che contengono iperforina, sono previsti come comedicazione. La maggior parte dei dati è stata raccolta solo per l’aripiprazolo [32,33]. Il brexpiprazolo stesso inibisce moderatamente il CYP2B6 e solo debolmente il CYP2C9, il CYP2C19, il CYP2D6 e il CYP3A4, mentre il suo effetto inibitorio delle molecole trasportatrici come la P-glicoproteina (P-gP) è poco rilevante dal punto di vista clinico, secondo gli esperimenti in vitro. Anche il brexpiprazolo non è un substrato della P-gP [34].
La Tabella 1 mostra esempi di concentrazioni ematiche di equilibrio misurate in soggetti o pazienti durante la somministrazione di uno dei tre agonisti parziali D2 [26,35,36].
Gli agonisti D2 parziali come preparati depot e la loro farmacocinetica
Da decenni esistono preparazioni di antipsicotici in fase di somministrazione, ad esempio con l’aloparidolo decanoato, mediante l’esterificazione dei gruppi idrossi esistenti dei farmaci con acidi grassi lunghi [37–39]. Vengono poi disciolti in olio e somministrati al paziente per via intramuscolare come LAI (farmaco antipsicotico iniettabile a lunga durata d’azione). Questa tecnica non era più applicabile a prodotti come il risperidone, in quanto non hanno un gruppo OH esterificabile. Per questo, è stata utilizzata una nuova tecnica, iniettando tali antipsicotici racchiusi in microsfere. Poiché né l’aripiprazolo, né il brexpiprazolo né la cariprazina sono composti idrossilati (Fig. 1), sarebbe necessario sviluppare un metodo simile per loro. Finora esiste solo un preparato LAI per l’aripiprazolo sul mercato, ma ci sono studi con l’obiettivo di offrire anche il brexpiprazolo come LAI [40]. Esistono addirittura due forme depotenziate per l’aripiprazolo: in Svizzera è stato introdotto l’aripiprazolo monoidrato, mentre negli Stati Uniti viene offerto anche l’aripiprazolo lauroxil [41]. È il prodotto di un legame covalente dell’acido laurico (acido dodecanoico) con un atomo di azoto dell’aripiprazolo (Fig. 4) [42]. Questo deve essere preso in considerazione dal medico curante per i pazienti provenienti dall’estero, poiché i dosaggi differiscono per i due preparati. Poiché gli antipsicotici depot atipici presentano spesso il problema dell’aumento di peso e dell’IMC e dell’innalzamento della prolattina (eccezione: aripiprazolo) [43], sarebbe vantaggioso avere a disposizione anche LAI di brexipirazolo e cariprazina [44], che hanno un profilo più favorevole a questo riguardo, come mostrato di seguito.
Misurazione del legame degli agonisti parziali D2 nel sistema nervoso centrale mediante tomografia ad emissione di positroni (PET).
Una questione importante è la misura in cui gli antipsicotici sono attivi a livello cerebrale e in che misura si legano ai recettori terapeuticamente importanti. Gli studi PET sono riusciti per la prima volta a dimostrare il legame di aripiprazolo con i recettori D2 e D3 nel cervello umano [45–48]. La saturazione completa del legame dei recettori centrali D2/D3 si ottiene già a una concentrazione plasmatica di 100-150 ng/mL di aripiprazolo nei pazienti schizofrenici trattati con questo antipsicotico [47], e in questo studio è stata misurata una concentrazione plasmatica media di aripiprazolo di 228 ng/mL (s.d.: 142 ng/mL) nell’intero gruppo di pazienti (n=16).
Tali studi PET sono stati pubblicati anche per la cariprazina [49] e il brexpiprazolo [24,50,51]. A seconda del ligando PET utilizzato, non è possibile distinguere tra il legame ai recettori D2 o D3. Questa tecnica, inoltre, non determina direttamente la proporzione del metabolita attivo nel legame, per cui fornisce effettivamente la prova del legame della “parte attiva” (cioè aripiprazolo + deidroaripiprazolo; brexpiprazolo; cariprazina + N-desmetilcariprazina + N-didesmetilcariprazina). Poiché il brexpiprazolo non ha metaboliti attivi, il legame osservato si riferisce solo alla molecola madre, poiché, inoltre, il metabolita non entra nel cervello [24]. Un’altra limitazione della tecnica PET è che la rispettiva proporzione di antagonismo/agonismo non può essere determinata direttamente dai dati raccolti. Gli studi PET forniscono comunque risultati molto importanti, come l’osservazione che anche per il brexpiprazolo esiste una curva dose-risposta tra il suo livello plasmatico e il suo legame con i recettori D2/D3 nell’area striatale, come è già stato riportato per l’aripiprazolo [45]. Quattro ore dopo una dose singola (5 o 6 mg) di brexpiprazolo, il legame raggiunge il 77-78% nel putamen e nel caudato; rimane relativamente stabile fino a 23,5 ore dopo la somministrazione [51]. Si ricorda che un effetto antipsicotico ha un range di legame del 60-80% e che un legame più forte aumenta il rischio di effetti collaterali extrapiramidali [52], cosa che può accadere con gli antagonisti D2/D3 puri piuttosto che con gli agonisti D2 parziali come l’aripiprazolo [45]. Con un legame del 50% del legame massimo (Omax: circa 90-95%), i livelli plasmatici corrispondenti di brexpiprazolo sarebbero circa 8 ng/mL [51]. Se i dati vengono ora estrapolati al trattamento con dosi multiple di brexpiprazolo da 2 mg/die, si può prevedere un legame con il recettore D2/D3 superiore all’80%, che è leggermente superiore al valore riportato in un altro studio PET [50] a causa della scelta di un ligando diverso.
Studi sulla relazione: livelli plasmatici di agonisti D2 parziali – effetto clinico
Per l’aripirazolo in particolare, esistono diversi studi sulla relazione tra i suoi livelli plasmatici e il suo effetto clinico nei pazienti schizofrenici. Le linee guida di consenso del gruppo AGNP-TDM (Arbeitsgemeinschaft für Neuropsychopharmakologie und Pharmakopsychiatrie) [53] e quelle pubblicate con l’American Society of Clinical Psychopharmacology [54] raccomandano gli intervalli dei livelli plasmatici, che sono mostrati nella Tabella 1 . Gli intervalli dei livelli plasmatici indicati per il brexpiprazolo e la cariprazina devono essere considerati provvisori a causa dei dati insufficienti. Gli intervalli indicati per la cariprazina non specificano se includono anche i metaboliti.
Recenti studi di efficacia clinica su aripiprazolo, brexpiprazolo e cariprazina
Negli ultimi due anni sono state pubblicate diverse recensioni sulle proprietà cliniche del brexpiprazolo [55] e della cariprazina [56,57]. Poiché attualmente mancano studi comparativi diretti tra i tre agonisti D2 parziali, gli studi di rete devono essere utilizzati per confronti indiretti [6,58]. Una meta-analisi dell’efficacia clinica di 32 antipsicotici orali ha rilevato che praticamente tutti questi farmaci erano significativamente più vantaggiosi del placebo [58], compresi aripiprazolo, brexpiprazolo e cariprazina. Si trattava del punteggio totale e dei sintomi positivi, negativi e depressivi. La presentazione dei dati suggerisce comunque che il brexpiprazolo differisce meno dell’aripiprazolo e della cariprazina dal placebo. Gli autori giustificano questa affermazione con l’osservazione che, nel corso dei decenni, l’effetto placebo in tali studi comparativi è aumentato costantemente, e questo è stato particolarmente evidente con il più recente agonista parziale D2. Il brexpiprazolo si è rivelato migliore del placebo nel “funzionamento sociale”, a differenza dell’aripiprazolo, che non differiva dal placebo, mentre non c’erano dati al riguardo per la cariprazina. Confrontando i dati sull’interruzione del trattamento, l’aripiprazolo e il brexpiprazolo hanno ottenuto risultati migliori rispetto al placebo, a differenza della cariprazina. Per un confronto reciproco delle proprietà cliniche di questi antipsicotici diretti, sarebbero ora necessari studi comparativi diretti, ma finora questi esistono solo in misura limitata [59,60], cioè solo come studio aperto ed esplorativo di 6 settimane tra aripiprazolo e brexpiprazolo [61].
Tuttavia, uno studio con la cariprazina ha attirato una grande attenzione, dimostrando che ha funzionato significativamente meglio del risperidone per il trattamento dei sintomi negativi nei pazienti schizofrenici con sintomi negativi predominanti [62,63]. Purtroppo, questo studio non è stato ancora replicato per confermare questa importante scoperta. In un’interessante meta-analisi, che includeva anche altri antipsicotici, è stato riscontrato che le dosi giornaliere ottimali per il trattamento dei sintomi negativi e positivi differiscono tra i farmaci: Aripiprazolo (11,9 mg [für die negative Symptomatik], 11 mg [für die positive Symptomatik]). Le dosi corrispondenti per il brexpiprazolo sono: (2,1 mg e 4 mg rispettivamente); per la cariprazina: (4 mg e 6,51 mg rispettivamente): In senso stretto, queste sono le dosi ED95 (dose efficace 95%) alle quali i rispettivi sintomi si riducono al massimo [64]. In uno studio simile, è stato calcolato anche l’ED95, cioè la riduzione del 95% dei sintomi positivi misurati con la scala PANSS o BPRS rispetto al placebo. [65]È di 11,5 mg/die (dose equivalente a 1 mg/die di risperidone: 1,8 mg/die) per l’aripiprazolo, 3,36 mg/die (0,54 mg/die) per il brexpiprazolo e 7,6 mg/die per la cariprazina. La curva dose-risposta per il brexpiprazolo e la cariprazina mostra un plateau a dosi più elevate, e una curva a campana per l’aripiprazolo, il che significa che dosi più elevate non promettono alcun effetto aggiuntivo.
Reazioni avverse ai farmaci (ADR)
Con poche eccezioni, gli antipsicotici ancora in uso oggi non differiscono significativamente nella loro efficacia clinica sui disturbi schizofrenici [58]. La situazione è diversa per quanto riguarda i loro profili di effetti collaterali, come presentato in tre notevoli revisioni o meta-analisi di rete [58,6,25] (Tab. 2) e in altre pubblicazioni [20,66,67]. Molte ADR degli antipsicotici mostrano una dipendenza dalla dose secondo la letteratura, come è stato documentato per l’aripiprazolo ma non ancora per il brexpiprazolo e la cariprazina [68].
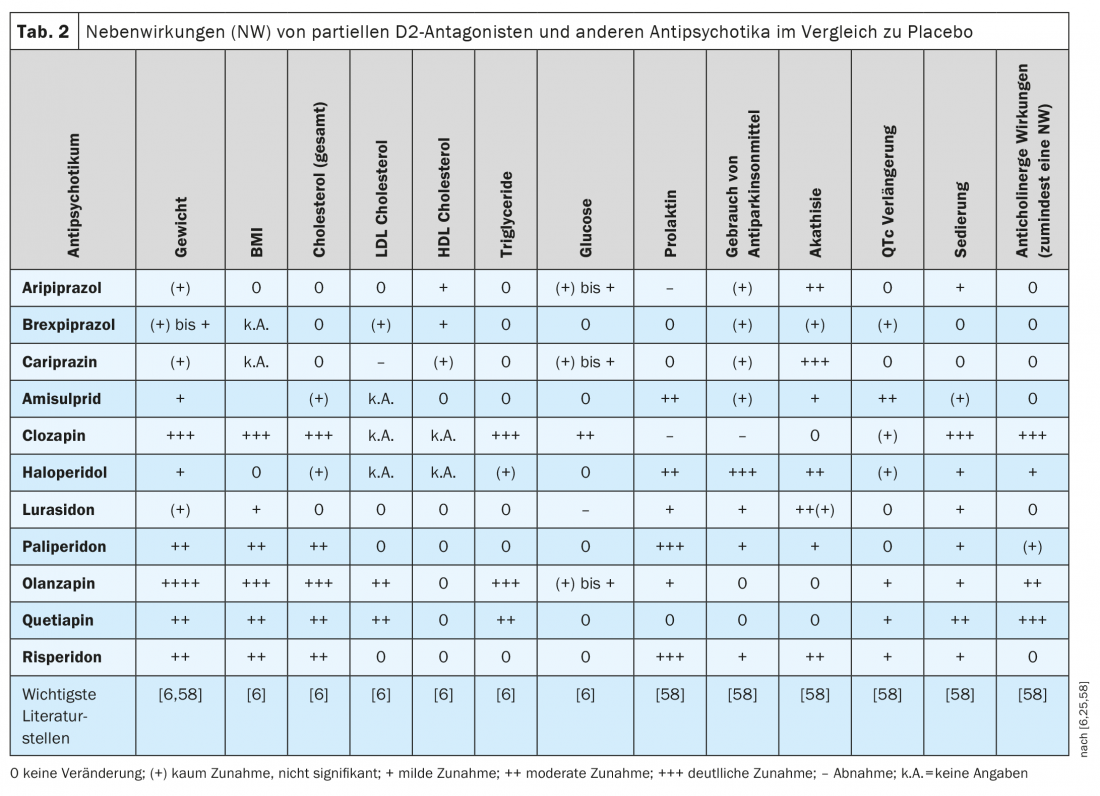
Nello studio comparativo diretto tra brexpiprazolo e aripiprazolo citato in precedenza, l’acatisia si è verificata meno frequentemente con il brexpiprazolo (9,4%) rispetto all’aripiprazolo (21,2%), ma non c’era alcuna differenza significativa tra i due inibitori parziali di D2 nell’effetto clinico [61], né nei livelli di prolattina misurati. Tuttavia, molti pazienti hanno sperimentato un aumento di peso clinicamente significativo(≥7%) dopo 6 settimane di farmacoterapia sia nel gruppo brexpiprazolo (35% dei pazienti) che nel gruppo aripiprazolo (19%): un dato che è stato confermato in un’analisi di rete [60] ma che appare piuttosto elevato secondo altre revisioni [59,69]. Come mostrato nella Tabella 2 , basata sulla letteratura, i tre agonisti parziali D2 hanno prestazioni piuttosto buone rispetto a molti altri antipsicotici in termini di aumento di peso o di incremento del BMI. È possibile che ci sia un aumento di peso in alcuni pazienti e una perdita di peso in altri, ma questo riflette solo l’ampiezza dell’intervallo di confidenza non mostrato qui (per lo più CI: 95%), che si esprime in misura maggiore o minore in tali calcoli statistici da farmaco a farmaco. L’aripiprazolo tende a ottenere risultati leggermente migliori rispetto al brexpiprazolo e alla cariprazina [6,25,58], e un recente studio retrospettivo ha mostrato che il peso corporeo e l’IMC sono aumentati in modo significativo nei pazienti trattati con brexpiprazolo ma non con cariprazina [70]. Rispetto a diversi altri antipsicotici di seconda generazione, la dislipidemia si verifica meno frequentemente con i tre agonisti parziali D2 ( Tab. 2).
Facendo nuovamente riferimento allo studio comparativo [61], l’ECG non ha mostrato quasi nessun cambiamento in media, e se così fosse, cambiamenti clinicamente irrilevanti con aripiprazolo e brexpiprazolo. Tali misurazioni sono comunque appropriate, in quanto in un paziente in trattamento con brexpiprazolo il valore QTcF è aumentato (399 ms prima del trattamento; 442 ms quando è stato interrotto). È stato inoltre necessario interrompere il trattamento in un paziente in trattamento con aripiprazolo a causa di alterazioni dell’ECG. Ulteriori studi di confronto diretto di questo tipo sarebbero necessari per mostrare chiare differenze tra questi agonisti D2 parziali.
Rispetto ad altri antipsicotici con forte antagonismo D2, gli antagonisti parziali D2 non aumentano la prolattina nel sangue (Tab. 2) . Con l’aripiprazolo, come con la clozapina, occasionalmente si può osservare anche una diminuzione dei livelli di prolattina rispetto al placebo. L’aripiprazolo è quindi considerato la prima opzione per ridurre i livelli plasmatici elevati di prolattina nei pazienti schizofrenici [71]. Uno studio farmacocinetico ha mostrato correlazioni negative significative tra i livelli di prolattina e le concentrazioni plasmatiche di aripiprazolo e la somma di aripiprazolo e deidro-aripiprazolo nei pazienti schizofrenici trattati con aripiprazolo. L’ipoprolattinemia (<8 ng/mL) si è verificata in diversi pazienti, anche se le possibili conseguenze cliniche non sono chiare (disfunzione erettile, diminuzione della produzione di latte, sintomi di ansia) [72]. D’altra parte, i pazienti in trattamento con aripiprazolo o cariprazina soffrono più frequentemente di acatisia rispetto al brexpiprazolo (Tab. 2).
Un “aumento” di una terapia antidepressiva con max. 2 mg/die di brexpiprazolo nei pazienti depressi [73] che non rispondono alla monoterapia con antidepressivi è un’opzione terapeutica interessante [74]. Tuttavia, la polimedicazione comporta anche dei rischi, come descritto nella relazione di un paziente che ha sviluppato ipomania dopo 1 settimana di comedicazione con brexpiprazolo, dopo che il paziente depresso aveva risposto in modo inadeguato al trattamento combinato con mirtazapina e duloxetina. In modo sorprendente, dopo l’interruzione del brexpiprazolo, questo effetto collaterale è scomparso [75]. Questa osservazione sarebbe più o meno in linea con i risultati di 2 studi che non mostrano alcun beneficio del brexpiprazolo rispetto al placebo nel trattamento della mania bipolare [76].
Domande cliniche speciali
Discinesie tardive: una recente meta-analisi di studi sugli EPS nei pazienti psichiatrici trattati con antipsicotici ha rilevato un’alta prevalenza di effetti collaterali motori: EPS: 20%; acatisia: 11%; discinesie tardive: 7% [77]. Lo stesso gruppo di autori ha riportato un’incidenza annuale di discinesia tardiva dello 0,68-6,5%. Si sono verificati in circa il 15-30% dei pazienti trattati cronicamente con antipsicotici [78]. Al giorno d’oggi, gli antipsicotici possono essere prescritti più frequentemente, non solo per i disturbi schizofrenici, ma anche per i disturbi bipolari e come farmaco aggiuntivo per le psicosi affettive. È quindi urgente chiedersi in che misura i farmaci moderni, come gli antipsicotici agonisti parziali D2, possano causare discinesia tardiva. Anche la questione della discinesia tardiva è di attualità, poiché la deutetrabenazina e la valbenazina sono state introdotte con l’indicazione di discinesia tardiva negli Stati Uniti, ma non ancora in Svizzera [79]. L’aripiprazolo causa meno discinesia tardiva rispetto all’aloperidolo, secondo uno studio più vecchio [80]. Una revisione del 2018 ha descritto l’insorgenza di queste ADR dopo il trattamento con aripiprazolo, ma forse a causa della loro recente introduzione, non sono ancora stati segnalati casi simili dopo il trattamento con brexpiprazolo o cariprazina [81].
Agonisti D2 parziali in pazienti psicogeriatrici: Gli antipsicotici generalmente comportano un’avvertenza per il loro uso nei pazienti psicogeriatrici che soffrono di psicosi associata alla demenza. Il rischio di mortalità è aumentato per i pazienti trattati con antipsicotici atipici (compreso l’aripiprazolo) rispetto al placebo, cioè a causa di reazioni avverse cardiovascolari (ad esempio, insufficienza cardiaca, morte cardiaca improvvisa), infettive (ad esempio, polmonite) o cerebrovascolari. Tuttavia, esistono anche studi sull’effetto degli agonisti D2 parziali nei pazienti agitati con diagnosi di malattia di Alzheimer. Ad esempio, due studi controllati con placebo della durata di 12 settimane hanno recentemente dimostrato un’efficacia soddisfacente e una tollerabilità relativamente buona del brexpiprazolo 2 mg/die nei pazienti di Alzheimer agitati, dove il sintomo target era l’agitazione [82]. Il successo di questo studio ha poi motivato i produttori di brexpiprazolo a condurre ulteriori studi. Una revisione recentemente pubblicata delle innovazioni farmacoterapeutiche nei pazienti psicogeriatrici ha citato questo studio in quest’area [82], ma nessuno che si riferisse ad aripiprazolo o cariprazina [83].
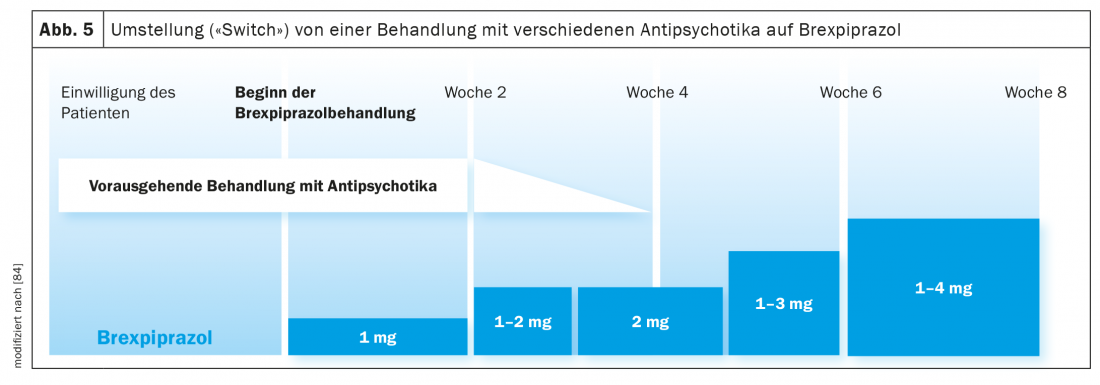
Passaggio dal trattamento antipsicotico al brexpiprazolo: in uno studio clinico, sono state analizzate le conseguenze del passaggio dei pazienti affetti da schizofrenia o psicosi affettiva dal trattamento con diversi antipsicotici al brexpiprazolo (Fig. 5) [84]. Lo switch è stato realizzato nell’arco di quattro settimane, mantenendo il precedente trattamento antipsicotico per quattro settimane. Il farmaco è stato lentamente eliminato all’inizio della settimana 3, e dalla settimana 4 in poi è stato continuato solo il farmaco brexpiprazolo, che era stato introdotto all’inizio della settimana 1 con una dose bassa (1 mg/giorno, poi 1-2 mg/giorno, 4 mg/giorno). (Fig. 5). La dose massima di brexpiprazolo è stata di 4 mg al giorno (nel 50% dei 200 pazienti), ma è stata adattata individualmente in base ai criteri CGI. Dopo l’ottava settimana di studio, il tasso di interruzione ha raggiunto il 17%. Come più o meno previsto, questo tasso era solo del 4,9% nei pazienti passati da aripiprazolo a brexpiprazolo, ma del 25,4% nei pazienti trattati con altri antipsicotici. In sintesi, un periodo di transizione di 4 settimane sembra essere troppo breve, soprattutto con una precedente terapia con, ad esempio, olanzapina, che è caratterizzata da proprietà anticolinergiche. Bisogna anche considerare che le lunghe emivite (Tab. 1) di aripiprazolo, brexpiprazolo e cariprazina significano che le concentrazioni di equilibrio non vengono raggiunte prima di 10 giorni. In un altro studio di conversione, l’introduzione del brexpiprazolo è risultata avere un effetto benefico sulla sintomatologia EPS preesistente. Non solo si è verificato un aumento del colesterolo HDL e una diminuzione del peso corporeo e del BMI dei pazienti, ma anche una diminuzione significativa dei livelli di prolattina (la maggior parte dei pazienti è stata pretrattata con risperidone o paliperidone) [85]. Questo effetto benefico del brexpiprazolo è stato osservato anche nella paziente qui descritta (descrizione del caso) dopo il passaggio dal risperidone all’agonista parziale D2.
Osservazioni conclusive
Confrontando il profilo pratico desiderato degli antipsicotici presentato da Eich e Gentsch (2019) nella loro revisione sulla sicurezza e la tollerabilità ottimali [2], vale a dire: Nessun o poco EPS, nessuna agranulocitosi, nessun/basso aumento di peso, nessuna o bassa sedazione, nessuna cardiotossicità (nessun prolungamento del QTc, nessuna ipotensione), nessun aumento della prolattina/nessuna disfunzione sessuale, nessuna/basse interazioni, i tre agonisti parziali D2 aripiprazolo, brexpiprazolo e cariprazina soddisfano alcuni di questi desideri. Tuttavia, dopo circa 70 anni di ricerca orientata alla biologia, si vorrebbe vedere un “salto di qualità” nello sviluppo di farmaci antipsicotici efficaci. Questo sarà probabilmente possibile solo quando la ricerca ci avrà fornito maggiori conoscenze sulle cause neurobiologiche dei disturbi schizofrenici, che potremo poi utilizzare per sviluppare nuovi strumenti terapeutici.
Messaggi da portare a casa
- I tre agonisti parziali della dopamina D2 aripiprazolo, brexpiprazolo e cariprazina mostrano un effetto significativamente migliore come antipsicotici rispetto al placebo nel trattamento farmacologico dei disturbi schizofrenici.
- In termini di sicurezza e tollerabilità, sono più vantaggiosi di molti altri antipsicotici di prima e seconda generazione, in particolare per quanto riguarda l’uso di farmaci antiparkinsoniani, nonché l’aumento del peso corporeo e dei livelli di prolattina. Il rischio di effetti collaterali metabolici e anticolinergici è basso. D’altra parte, la comparsa di acatisia è particolarmente degna di nota durante la terapia con cariprazina e aripiprazolo.
- Poiché aripiprazolo e brexpiprazolo sono metabolizzati dal CYP2D6, ma anche, come la cariprazina, dal CYP3A4, il rischio di interazioni farmacocinetiche (inibizione, induzione) deve essere considerato per tutti e tre gli antipsicotici.
- A seconda del genotipo CYP2D6 del paziente, si raccomanda un aggiustamento della dose di aripiprazolo o brexpiprazolo.
- Mancano dati sulle raccomandazioni per il monitoraggio terapeutico (TDM) di brexpiprazolo e cariprazina.
Letteratura:
- McCutcheon RA, Reis Marques T, Howes OD: Schizofrenia – Una panoramica. JAMA psychiatry 2020;77(2): 201-210.
- Eich P, Gentsch K: Similitudini e differenze degli agonisti parziali della dopamina. InFo NEUROLOGIA & PSICHIATRIA 2019; 17(6): 16-21.
- Barnes TR, Drake R, Paton C, et al: Linee guida basate sull’evidenza per il trattamento farmacologico della schizofrenia: raccomandazioni aggiornate della British Association for Psychopharmacology. J Psychopharmacol 2020; 34(1): 3-78.
- Sakurai H, Yasui-Furukori N, Suzuki T, et al: Trattamento farmacologico della schizofrenia: consenso degli esperti giapponesi. Farmacopsichiatria. 2021;54(2): 60-67.
- Frankel JS, Schwartz TL: Brexpiprazolo e cariprazina: distinguere due nuovi antipsicotici atipici dallo stabilizzatore della dopamina originale aripiprazolo. Ther Adv Psychopharmacol. 2017;7(1): 29-41.
- Pillinger T, McCutcheon RA, Vano L, et al: Effetti comparativi di 18 antipsicotici sulla funzione metabolica nei pazienti con schizofrenia, predittori di disregolazione metabolica e associazione con la psicopatologia: una revisione sistematica e una meta-analisi di rete. The Lancet Psychiatry. 2020;7(1): 64-77.
- Freedman R: Schizofrenia. New England Journal of Medicine. 2003; 349: 1738-1749.
- McCutcheon RA, Krystal JH, Howes OD: Dopamina e glutammato nella schizofrenia: biologia, sintomi e trattamento. Psichiatria mondiale. 2020; 19(1): 15-33.
- Koblan KS, Kent J, Hopkins SC, et al: Un farmaco non legato al recettore D2 per il trattamento della schizofrenia. N Engl J Med. 2020; 382(16): 1497-1506.
- Lieberman JA: Agonisti parziali della dopamina: una nuova classe di antipsicotici. CNSDrugs. 2004;18(4): 251-267.
- Kondej M, Stepnicki P, Kaczor AA: Approccio multi-target per la scoperta di farmaci contro la schizofrenia. Int J Mol Sci. 2018;19(10).
- Stahl SM: Farmaci per la psicosi e l’umore: azioni uniche sui sottotipi di recettori della dopamina D3, D2 e D1. Spettro CNS. 2017; 22(5): 375-384.
- Neill JC, Grayson B, Kiss B, et al: Effetti della cariprazina, un nuovo antipsicotico, sul deficit cognitivo e sui sintomi negativi in un modello roditore della sintomatologia schizofrenica. Eur Neuropsychopharmacol 2016;26(1): 3-14.
- Risbood V, Lee JR, Roche-Desilets J, Fuller MA: Lurasidone: un antipsicotico atipico per la schizofrenia. Ann Pharmacother 2012; 46(7-8): 1033-1046.
- Harvey PD, Siu CO, Hsu J, et al: Effetto di lurasidone sulle prestazioni neurocognitive nei pazienti con schizofrenia: uno studio a breve termine controllato con placebo e attivo, seguito da un’estensione in doppio cieco di 6 mesi. Eur Neuropsychopharmacol. 2013; 23(11): 1373-1382.
- Kikuchi T, Maeda K, Suzuki M, et al: Ricerca di scoperta e storia di sviluppo degli agonisti parziali del recettore D2 della dopamina, aripiprazolo e brexpiprazolo. Neuropsychopharmacol Rep. 2021; 41(2): 134-143.
- Yamamoto K, Shinba T, Yoshii M: Sintomi psichiatrici della disfunzione noradrenergica: una visione fisiopatologica. Psychiatry Clin Neurosci 2014;68(1): 1-20.
- Maki-Marttunen V, Andreassen OA, Espeseth T: Il ruolo della noradrenalina nella fisiopatologia della schizofrenia. Neurosci Biobehav Rev. 2020; 118: 298-314.
- Hecht EM, Landy DC: Terapia aggiuntiva con antagonisti dei recettori alfa-2 nel trattamento della schizofrenia; una meta-analisi. Schizophr Res. 2012; 134(2-3): 202-206.
- Siafis S, Tzachanis D, Samara M, Papazisis G: Farmaci antipsicotici: dai profili di legame con i recettori agli effetti collaterali metabolici. Neurofarmacologia attuale 2018; 16(8): 1210-1223.
- Maletic V, Eramo A, Gwin K, Offord SJ, Duffy RA. Il ruolo della noradrenalina e dei suoi recettori alfa-adrenergici nella fisiopatologia e nel trattamento del disturbo depressivo maggiore e della schizofrenia: una revisione sistematica. Psichiatria anteriore. 2017(8): 42.
- Uys MM, Shahid M, Harvey BH: Potenziale terapeutico del targeting selettivo dell’adrenocettore alfa2C nella cognizione, nella depressione e nella schizofrenia – Nuovi sviluppi e prospettive future. Front Psychiatry 2017; 8: 144.
- Yuan R-X, Xu J-W, Song L-H, et al: Una sintesi comoda e pratica dell’isomero cis del primo agonista parziale del recettore D3-D2 della dopamina, attivo per via orale, la cariprazina. Comunicazioni sintetiche 2021; 51(14): 2127-2134.
- Sasabe H, Koga T, Furukawa M, et al.: Farmacocinetica e metabolismo del brexpiprazolo, un nuovo modulatore dell’attività della serotonina-dopamina e il suo principale metabolita nel ratto, nella scimmia e nell’uomo. Xenobiotica 2021; 51(5): 590-604.
- Keks N, Hope J, Schwartz D, et al: Tollerabilità comparativa degli agonisti parziali del recettore Dopamina D2/3 per la schizofrenia. Farmaci SNC 2020.
- Nakamura T, Kubota T, Iwakaji A, et al: Studio di farmacologia clinica della cariprazina (MP-214) in pazienti con schizofrenia (trattamento di 12 settimane). Drug Des Devel Ther 2016; 10: 327-338.
- Milosavljevic F, Bukvic N, Pavlovic Z, et al: Associazione dello stato di metabolizzatore povero e intermedio del CYP2C19 e del CYP2D6 con l’esposizione agli antidepressivi e agli antipsicotici: revisione sistematica e meta-analisi. JAMA psychiatry 2021; 78(3): 270-280.
- Islam F, Men X, Yoshida K, et al: Progressi guidati dalla farmacogenetica nel trattamento antipsicotico. Clin Pharmacol Ther 2021; 110(3): 582-588.
- Bousman CA, Bengesser SA, Aitchison KJ, et al: Revisione e consenso sui test farmacogenomici in psichiatria. Farmacopsichiatria 2021; 54(1): 5-17.
- Carvalho Henriques B, Yang EH, et al: Come può la genetica del metabolismo e del trasporto dei farmaci informare la prescrizione di psicotropi? Frontiere della genetica 2020; 11: 491895.
- Elmokadem A, Bruno CD, Housand C, Jordie EB, Chow CR, Lesko LJ, et al. Farmacocinetica del brexpiprazolo nei metabolizzatori poveri del CYP2D6: utilizzo della modellazione farmacocinetica basata sulla fisiologia per ottimizzare il tempo di raggiungimento delle concentrazioni efficaci. J Clin Pharmacol. 2021.
- Waade RB, Christensen H, Rudberg I, et al.: Influenza della comedicazione sulle concentrazioni sieriche di aripiprazolo e deidroaripiprazolo. Ther Drug Monit 2009; 31(2): 233-238.
- Castberg I, Spigset O: Effetti della comedicazione sui livelli sierici di aripiprazolo: prove da un servizio di monitoraggio terapeutico di routine. Farmacopsichiatria 2007; 40(3): 107-110.
- Sasabe H, Koga T, Furukawa M, Matsunaga M, et al: Valutazioni in vitro delle interazioni farmacocinetiche farmaco-farmaco di un nuovo modulatore dell’attività della serotonina-dopamina, il brexpiprazolo. Xenobiotica 2021; 51(5): 522-535.
- Kirschbaum KM, Muller MJ, Malevani J, et al: Livelli sierici di aripiprazolo e deidroaripiprazolo, risposta clinica ed effetti collaterali. World J Biol Psychiatry 2008; 9(3):212-218.
- Ishigooka J, Iwashita S, Higashi K, et al. Farmacocinetica e sicurezza del brexpiprazolo dopo la somministrazione di dosi multiple a pazienti giapponesi con schizofrenia. J Clin Pharmacol 2018; 58(1): 74-80.
- Correll CU, Kim E, Sliwa JK, et al: Caratteristiche farmacocinetiche degli antipsicotici iniettabili a lunga durata d’azione per la schizofrenia: una panoramica. Farmaci CNS 2021; 35(1): 39-59.
- Toja-Camba FJ, Gesto-Antelo N, Maronas O, et al: Revisione della farmacocinetica e della farmacogenetica degli antipsicotici atipici ad azione prolungata. Farmaceutica 2021; 13(7).
- Schoretsanitis G, Baumann P, Conca A, et al: Monitoraggio terapeutico dei farmaci antipsicotici ad azione prolungata. Ther Drug Monit 2021; 43(1): 79-102.
- Wu B, Wu L, He Y, et al.: Microsfere PLGA ingegnerizzate per il rilascio prolungato di brexpiprazolo: studi in vitro e in vivo. Sviluppo di farmaci e farmacia industriale 2021; 47(6): 1001-1010.
- Citrome L: Formulazioni iniettabili a lunga durata d’azione di aripiprazolo per la schizofrenia: aripiprazolo monoidrato e aripiprazolo lauroxil. Expert Rev Clin Pharmacol 2016; 9(2): 169-186.
- Hard ML, Mills RJ, Sadler BM, et al: Aripiprazolo lauroxil: profilo farmacocinetico di questo antipsicotico iniettabile a lunga durata d’azione in persone con schizofrenia. J Clin Psychopharmacol 2017; 37(3): 289-295.
- Saucedo Uribe E, Carranza Navarro F, Guerrero Medrano AF, et al: Profili preliminari di efficacia e tollerabilità degli antipsicotici iniettabili a lunga durata d’azione di prima generazione rispetto a quelli di seconda generazione nella schizofrenia: revisione sistematica e meta-analisi. J Psychiatr Res 2020; 129: 222-233.
- de Filippis R, De Fazio P, Gaetano R, et al: Antipsicotici a lunga durata d’azione attuali ed emergenti per il trattamento della schizofrenia. Expert Opin Drug Saf 2021; 20(7): 771-790.
- Yokoi F, Grunder G, Biziere K, et al.: Occupazione dei recettori D2 e D3 della dopamina in persone normali trattate con il farmaco antipsicotico aripiprazolo (OPC 14597): uno studio che utilizza la tomografia ad emissione di positroni e [11C]raclopride. Neuropsicofarmacologia 2002; 27(2): 248-259.
- Mamo D, Graff A, Mizrahi R, et al: Effetti differenziali di aripiprazolo sull’occupazione dei recettori D(2), 5-HT(2) e 5-HT(1A) nei pazienti con schizofrenia: uno studio PET a triplo tracciante.[see comment]. American Journal of Psychiatry 2007; 164(9): 1411-1417.
- Grunder G, Fellows C, Janouschek H, et al.: Farmacocinetica cerebrale e plasmatica dell’aripiprazolo nei pazienti con schizofrenia: uno studio PET [18F]fallypride. Am J Psychiatry 2008; 165(8): 988-995.
- Sparshatt A, Taylor D, Patel MX, Kapur S: Una revisione sistematica di aripiprazolo – dose, concentrazione plasmatica, occupazione recettoriale e risposta: implicazioni per il monitoraggio terapeutico dei farmaci. J Clin Psychiatry 2010; 71(11): 1447-1456.
- Girgis RR, Slifstein M, D’Souza D, et al: Legame preferenziale ai recettori D3 della dopamina rispetto ai recettori D2 da parte della cariprazina nei pazienti con schizofrenia, utilizzando la PET con il ligando del recettore D3/D2 [(11)C]-(+)-PHNO. Psicofarmacologia (Berl) 2016; 233 (19-20): 3503-3512.
- Girgis RR, Forbes A, Abi-Dargham A, Slifstein M: Uno studio di occupazione con tomografia ad emissione di positroni del brexpiprazolo a livello dei recettori della dopamina D2 e D3 e della serotonina 5-HT1A e 5-HT2A e dei trasportatori della ricaptazione della serotonina in soggetti con schizofrenia. Neuropsicofarmacologia 2020; 45(5): 786-792.
- Wong DF, Raoufinia A, Bricmont P, et al: Uno studio open-label, con tomografia ad emissione di positroni, sull’occupazione del recettore striatale D2/D3 e sulla farmacocinetica del brexpiprazolo orale in dose singola in partecipanti sani. Eur J Clin Pharmacol 2021;77(5): 717-725.
- Gründer G, Carlsson A, Wong DF: Meccanismo dei nuovi farmaci antipsicotici – L’occupazione non è solo antagonismo. Archivi di Psichiatria Generale 2003; 60: 974-977.
- Hiemke C, Bergemann N, Clement HW, et al: Linee guida di consenso per il monitoraggio terapeutico dei farmaci in neuropsicofarmacologia: aggiornamento 2017. Farmacopsichiatria 2018; 51(1/2): 9-62.
- Schoretsanitis G, Kane JM, Correll CU, et al: Livelli ematici per ottimizzare il trattamento antipsicotico nella pratica clinica: una dichiarazione di consenso congiunta della Società Americana di Psicofarmacologia Clinica e della Task Force di Monitoraggio Terapeutico dei Farmaci dell’Arbeitsgemeinschaft fur Neuropsychopharmakologie und Pharmakopsychiatrie. J Clin Psychiatry 2020; 81(3).
- Frampton JE: Brexpiprazolo: una revisione nella schizofrenia. Farmaci 2019; 79(2): 189-200.
- Mucci F, Della Vecchia A, Baroni S, Marazziti D: Cariprazina come opzione terapeutica per la schizofrenia: una valutazione farmacologica. Expert Opin Pharmacother 2021; 22(4): 415-426.
- Laszlovszky I, Barabassy A, Nemeth G: Cariprazina, un antipsicotico ad ampio spettro per il trattamento della schizofrenia: farmacologia, efficacia e sicurezza. Adv Ther 2021; 38(7): 3652-3673.
- Huhn M, Nikolakopoulou A, Schneider-Thoma J, et al: Efficacia comparativa e tollerabilità di 32 antipsicotici orali per il trattamento acuto di adulti con schizofrenia multiepisodica: una revisione sistematica e una meta-analisi di rete. Lancet 2019; 394(10202): 939-951.
- Watanabe Y, Yamada S, Otsubo T, Kikuchi T: Brexpiprazolo per il trattamento della schizofrenia negli adulti: una panoramica della sua efficacia clinica e della sicurezza e la prospettiva di uno psichiatra. Drug Des Devel Ther 2020; 14: 5559-5574.
- Kishi T, Ikuta T, Matsuda Y, et al: Aripiprazolo vs. brexpiprazolo per la schizofrenia acuta: una revisione sistematica e una meta-analisi di rete. Psicofarmacologia (Berl) 2020; 237(5): 1459-1470.
- Citrome L, Ota A, Nagamizu K, et al: L’effetto del brexpiprazolo (OPC-34712) e dell’aripiprazolo nei pazienti adulti con schizofrenia acuta: risultati di uno studio randomizzato ed esplorativo. Int Clin Psychopharmacol 2016; 31(4): 192-201.
- Nemeth G, Laszlovszky I, Czobor P, et al: Cariprazina rispetto alla monoterapia con risperidone per il trattamento dei sintomi negativi predominanti nei pazienti con schizofrenia: uno studio randomizzato, in doppio cieco, controllato. Lancet 2017; 389(10074): 1103-1113.
- Fleischhacker W, Galderisi S, Laszlovszky I, et al: L’efficacia della cariprazina nei sintomi negativi della schizofrenia: analisi post hoc dei singoli item PANSS e dei fattori derivati dalla PANSS. Eur Psychiatry 2019; 58: 1-9.
- Sabe M, Zhao N, Crippa A, Kaiser S: Antipsicotici per i sintomi negativi e positivi della schizofrenia: meta-analisi dose-risposta di studi randomizzati controllati sulla fase acuta. NPJ Schizophr 2021; 7(1): 43.
- Leucht S, Crippa A, Siafis S, et al: Meta-analisi dose-risposta dei farmaci antipsicotici per la schizofrenia acuta. Am J Psychiatry 2020;177(4): 342-353.
- Citrome L: L’ABC degli agonisti parziali del recettore della dopamina – aripiprazolo, brexpiprazolo e cariprazina: la sfida di 15 minuti per distinguere questi agenti. Int J Clin Pract 2015; 69(11): 1211-1220.
- Citrome L: Effetti avversi attivanti e sedativi degli antipsicotici di seconda generazione nel trattamento della schizofrenia e del disturbo depressivo maggiore: aumento del rischio assoluto e numero necessario di danni. J Clin Psychopharmacol. 2017; 37(2): 138-147.
- Yoshida K, Takeuchi H: Effetti dose-dipendenti degli antipsicotici sull’efficacia e sugli effetti avversi nella schizofrenia. Behav Brain Res 2021; 402: 113098.
- Huhn M, Nikolakopoulou A, Schneider-Thoma J, et al: Efficacia comparativa e tollerabilità di 32 antipsicotici orali per il trattamento acuto di adulti con schizofrenia multiepisodica: una revisione sistematica e una meta-analisi di rete. Lancet 2019.
- Greger J, Aladeen T, Lewandowski E, et al: Confronto delle caratteristiche metaboliche dei più recenti antipsicotici di seconda generazione: Brexpiprazolo, Lurasidone, Asenapina, Cariprazina e Iloperidone con Olanzapina come comparatore. J Clin Psychopharmacol 2021; 41(1): 5-12.
- Labad J, Montalvo I, Gonzalez-Rodriguez A, et al: Strategie di trattamento farmacologico per abbassare la prolattina nelle persone con disturbo psicotico e iperprolattinemia: revisione sistematica e meta-analisi. Schizophr Res 2020; 222: 88-96.
- Tasaki M, Yasui-Furukori N, Kubo K, et al: Relazione tra le concentrazioni di prolattina e le concentrazioni plasmatiche allo stato stazionario di aripiprazolo nei pazienti con schizofrenia. Ther Drug Monit 2021; 43(4): 589-592.
- Thase ME, Zhang P, Weiss C, et al: Efficacia e sicurezza del brexpiprazolo come trattamento aggiuntivo nel disturbo depressivo maggiore: panoramica di quattro studi a breve termine. Expert Opin Pharmacother 2019; 20(15): 1907-1916.
- Kishi T, Sakuma K, Nomura I, et al: Brexpiprazolo come trattamento aggiuntivo per il disturbo depressivo maggiore dopo il fallimento del trattamento con almeno un antidepressivo nell’episodio attuale: una revisione sistematica e una meta-analisi. Int J Neuropsychopharmacol 2019; 22(11): 698-709.
- Lafreniere S, Picotte F, Legare N: Ipomania in un uomo depresso in seguito all’introduzione del brexpiprazolo: un rapporto di caso. Encephale 2021;47(2): 185-186.
- Vieta E, Sachs G, Chang D, et al: Due studi randomizzati, in doppio cieco, controllati con placebo e uno studio a lungo termine, in aperto, sul brexpiprazolo per il trattamento acuto della mania bipolare. J Psychopharmacol 2021; 35(8): 971-982.
- Ali T, Sisay M, Tariku M, et al: Effetti collaterali extrapiramidali indotti dagli antipsicotici: una revisione sistematica e una meta-analisi di studi osservazionali. PLoS One 2021; 16(9): e0257129.
- Ali Z, Roque A, El-Mallakh RS: Una teoria unificante per il meccanismo patoeziologico della discinesia tardiva. Med Hypotheses 2020; 140: 109682.
- Bashir HH, Jankovic J: Trattamento della discinesia tardiva. Neurol Clin 2020; 38: 379-396.
- Amada N, Akazawa H, Ohgi Y, et al: Il brexpiprazolo ha un basso rischio di sensibilizzazione dei recettori D2 della dopamina e inibisce i fenomeni di rimbalzo legati ai recettori D2 e alla serotonina 5-HT2A nei ratti. Neuropsychopharmacol Rep 2019; 39(4): 279-288.
- Carbon M, Kane JM, Leucht S, Correll CU: Rischio di discinesia tardiva con antipsicotici di prima e seconda generazione in studi comparativi randomizzati e controllati: una meta-analisi. World Psychiatry 2018; 17(3): 330-340.
- Grossberg GT, Kohegyi E, Mergel V, et al: Efficacia e sicurezza del brexpiprazolo per il trattamento dell’agitazione nella demenza di Alzheimer: due studi di 12 settimane, randomizzati, in doppio cieco, controllati con placebo. Am J Geriatr Psychiatry 2020; 28(4): 383-400.
- Aftab A, Lam JA, Liu F, et al: Recenti sviluppi nella psicofarmacologia geriatrica. Expert Rev Clin Pharmacol 2021; 14(3): 341-355.
- Ishigooka J, Usami T, Iwashita S, et al: Analisi post-hoc che indaga la sicurezza e l’efficacia del brexpiprazolo nei pazienti giapponesi affetti da schizofrenia, passati da altri antipsicotici in uno studio a lungo termine (Pubblicazione secondaria). Neuropsychopharmacol Rep. 2020; 40(2): 122-129.
- Ichinose M, Miura I, Horikoshi S, et al: Effetto del passaggio al brexpiprazolo sui livelli plasmatici di acido omovanillico e sugli effetti collaterali correlati agli antipsicotici nei pazienti con schizofrenia o disturbo schizoaffettivo. Neuropsychiatr Dis Treat 2021; 17: 1047-1053.
- Stahl SM: La psicofarmacologia essenziale di Stahl: basi neuroscientifiche e applicazione pratica.4° ed. New York, USA: Cambridge University Press; 2013: 626.
- Bandelow B, Meier A: Aripiprazolo, uno “stabilizzatore del sistema dopamina-serotonina” nel trattamento della psicosi. German Journal of Psychiatry 2003; 6: 9-16.
InFo NEUROLOGIA & PSICHIATRIA 2021; 19(6): 12-23