L’obiettivo principale della sorveglianza colonscopica è quello di ridurre il rischio che il cancro del colon-retto si manifesti più tardi. La versione più recente delle raccomandazioni di consenso della Società Svizzera di Gastroenterologia è stata pubblicata nel 2022 e fornisce indicazioni sugli intervalli di colonscopia e su altre indagini basate sull’evidenza.
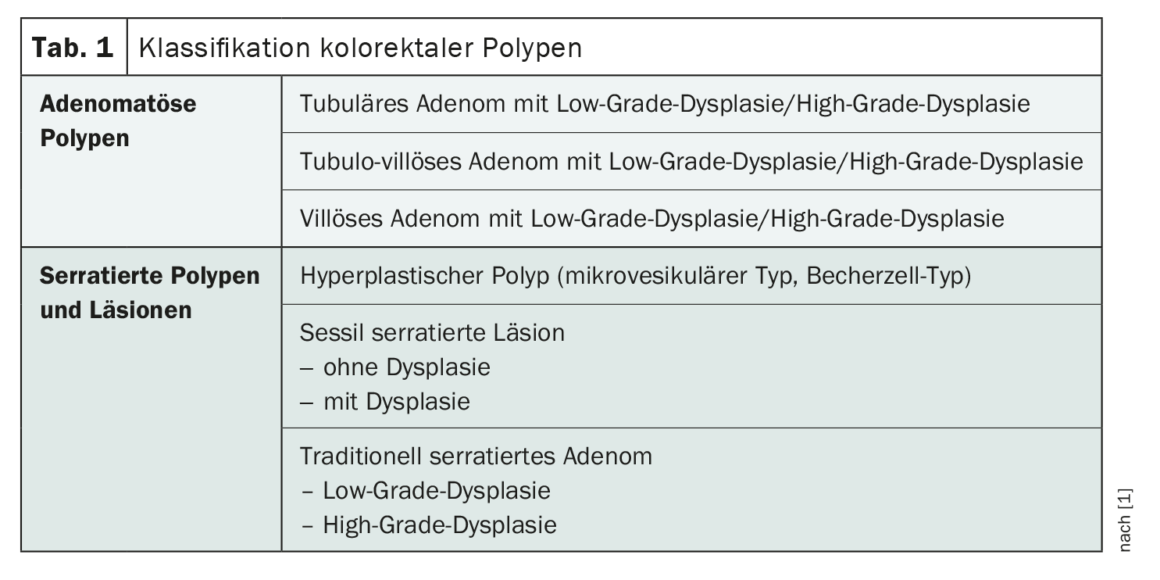
Una parte dei pazienti con polipi del colon-retto rilevati alla colonscopia di base (Tab. 1) presenta un rischio maggiore di sviluppo metacrono di polipi avanzati o di carcinoma del colon-retto (CRC) [1]. La stratificazione del rischio di CRC si basa sui risultati della colonscopia di base, ossia il sottotipo, le dimensioni e il numero di polipi, nonché la loro localizzazione e le caratteristiche istologiche. Le Raccomandazioni di Consenso svizzere pubblicate nel 2022 sostituiscono la versione pubblicata nel 2014 e attendono alcune modifiche rispetto alla versione precedente [1,2]. La loro applicazione deve essere adattata in ogni caso alla situazione individuale dei pazienti, tenendo conto delle competenze locali [1].**
** Queste raccomandazioni riviste non possono essere applicate in caso di sindrome ereditaria sospetta o confermata (poliposi adenomatosa familiare [FAP], carcinoma del colon ereditario non poliposico [HNPCC] ecc.
Polipi adenomatosi: Adenomi ad alto rischio vs. adenomi a basso rischio
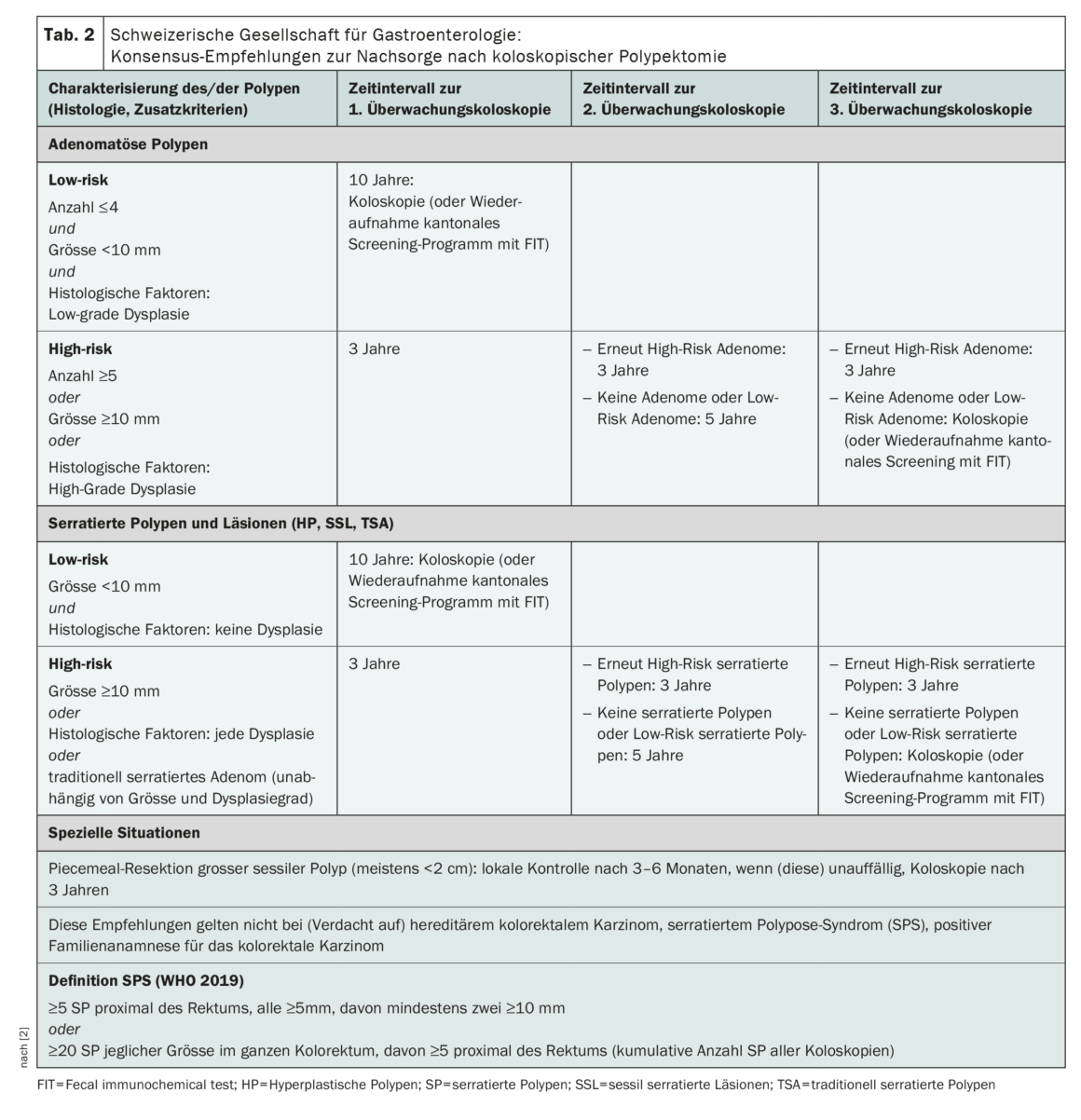
Una delle innovazioni più importanti per il follow-up dopo l’asportazione dei polipi adenomatosi è la differenziazione in situazioni con adenomi ad alto rischio e a basso rischio con controllo rispettivamente dopo tre e dieci anni (Tabella 2) [1]. Gli adenomi a basso rischio sono definiti dalle dimensioni (<10 mm), dalla molteplicità (≤4) e dall’assenza di displasia di alto grado. La presenza di istologia villosa non viene più presa in considerazione per la stratificazione del rischio (nuovi dati, notevole variabilità interosservatore). Al contrario, studi recenti confermano un aumento significativo del rischio di CRC per i pazienti con lesioni ad alto rischio (dimensioni ≥10 mm, ≥5 polipi, evidenza di displasia di alto grado), il che giustifica l’indicazione di eseguire una colonscopia di controllo dopo tre anni [1,3,4]. Se esiste una situazione di basso rischio, è possibile eseguire nuovamente una colonscopia dopo dieci anni oppure riprendere il programma di screening cantonale con il FIT.
La novità delle raccomandazioni riviste è che per la prima volta viene preso in considerazione lo screening del cancro del colon-retto: dopo la polipectomia, il controllo può essere effettuato non solo per via colonscopica, ma anche con un test immunochimico delle feci FIT (fecal immunochemical test) [1].
Rimane valida la raccomandazione di eseguire un controllo endoscopico del sito di resezione dopo 3-6 mesi dalla resezione frammentaria (di solito da un polipo di dimensioni >2 cm) o se c’è incertezza sulla completezza dell’asportazione del polipo e, se questo non mostra una recidiva, di eseguirne un altro dopo tre anni [1].
Polipi dentellati
Il termine ombrello “polipo dentellato” (SP) comprende i polipi iperplastici (HP), le lesioni dentellate sessili (SSL) e gli adenomi tradizionalmente dentellati (TSA), il cui potenziale maligno e l’associazione con lo sviluppo di adenomi metacroni ad alto rischio variano [1]. Secondo i dati, i piccoli SP (<10 mm) senza displasia hanno un rischio di CRC paragonabile a quello di alcuni adenomi a basso rischio [5].
Di conseguenza, si raccomanda la sorveglianza colonscopica o la riammissione al programma di screening per la SP a basso rischio dopo dieci anni (Tabella 2). Al contrario, ci sono polipi dentellati che hanno un rischio di CRC paragonabile agli adenomi ad alto rischio [5–7]. Gli SP ad alto rischio sono caratterizzati da un lato dalle dimensioni (≥10 mm) e dall’altro dall’evidenza di displasia [1]. Per questo sottotipo di polipi dentellati, si raccomanda una colonscopia di follow-up dopo tre anni, analogamente agli adenomi ad alto rischio.
Nei pazienti con adenomi tradizionalmente dentellati (TSA), dopo la loro rimozione, si raccomanda la sorveglianza colonscopica dopo tre anni, indipendentemente dalle dimensioni, dal numero e dal grado di displasia.
Se si sospetta o si conferma la sindrome da poliposi sieratica (SPS), queste raccomandazioni non devono essere utilizzate. Secondo l’OMS, la SPS è presente quando ci sono molte (≥20 di qualsiasi dimensione, di cui ≥5 prossimali al retto) o diverse SP più grandi (almeno 5 SP ≥5 mm prossimali al retto, di cui almeno due ≥10 mm) [1].
Polipo maligno con carcinoma pT1
Nei carcinomi pT1, la resezione endoscopica curativa della gemmazione tumorale è una delle innovazioni [1]. Questo è definito come il rilevamento di singole cellule tumorali o di gruppi di cellule tumorali (fino a quattro cellule tumorali) sul fronte di invasione del tumore. Diversi studi degli ultimi anni hanno dimostrato che la gemmazione tumorale è un biomarcatore morfologico prognosticamente indipendente ed è associata alla progressione del tumore [8].
Gli altri criteri sono rimasti invariati. Affinché una lesione pT1 sia classificabile come carcinoma a basso rischio, devono essere soddisfatti tutti i criteri. Si raccomanda che tutti i carcinomi PT1 ad alto rischio vengano presentati alla commissione tumori.
Letteratura:
- Truninger K, et al: Raccomandazioni di consenso riviste. Swiss Med Forum 2022; 22(2122): 349-355.
- «Konsensus-Empfehlungen zur Nachsorge nach koloskopischer Polypektomie», https://sggssg.ch/fileadmin/user_upload/Empfehlungen/Nachsorge_
kolo_Polypektomie_DE.pdf, (ultimo accesso 21.04.2023) - Cross AJ, et al.: Colorectal cancer risk following polypectomy in a multicentre, retrospective, cohort study: an evaluation of the 2020 UK post-polypectomy surveillance guidelines. Gut 2021; 0: 1–14.
- Duvvuri A, et al.: Detection of Low-Risk or High-Risk Adenomas, Compared With No Adenoma, at Index Colonoscopy: A Systematic Review and Meta-analysis. Gastroenterology 2021; 160: 1986–1896.
- He X, et al.: Long-Term Risk of Colorectal Cancer After Removal of Conventional Adenomas and Serraed Polyps. Gastroenterology 2020; 158: 852–861.
- Holme O, et al.: Long-term risk of colorectal cancer in individuals with serrated polyps. Gut 2015; 64: 929–936.
- Erichsen R, et al.: Increased risk of colorectal cancer development among patients with serrated polyps. Gastroenterology 2016; 150: 895–902.
- Lugli A, et al.: Tumor budding in solid cancers. Nat Rev Clin Oncol 2020; 18: 101–115.
InFo ONKOLOGIE & HÄMATOLOGIE 2023; 11(2): 34–35
HAUSARZT PRAXIS 2023; 18(5): 18–20