In un’intervista con DERMATOLOGIE PRAXIS, il Med. pract. Daniel Fleisch, Dermatologisches Ambulatorium Triemli, sull’eziologia e sulle numerose possibilità di trattamento delle verruche. Fornisce informazioni su quando è indicata una terapia per le verruche volgari e approfondisce le procedure di distruzione dei tessuti, ma anche gli approcci immunomodulatori e antivirali. Infine, parla del problema delle recidive e della rara presentazione della verrucosi generalizzata.
Signor Fleisch, i virus del papilloma umano sono fondamentali per l’eziologia, quali misure comportamentali consiglia ai pazienti per evitare le infezioni da contatto?
Pratica medica. Carne: In passato, la frequentazione di strutture pubbliche (piscine e piscine coperte, saune, docce comuni, ecc.) era considerata un fattore di rischio per l’acquisizione di verruche. Una recente pubblicazione mette in prospettiva questo percorso di trasmissione e ha dimostrato che i familiari con verruche sono il fattore di rischio più importante, prima dei compagni di scuola con verruche.
Entrambe le vie di trasmissione hanno una priorità molto più alta rispetto a qualsiasi altro fattore ambientale. Pertanto, gli autori raccomandano di concentrarsi maggiormente sulla trasmissione dell’HPV attraverso i membri della famiglia o i compagni di scuola e di coprire, ad esempio, le verruche esistenti nei membri della famiglia.
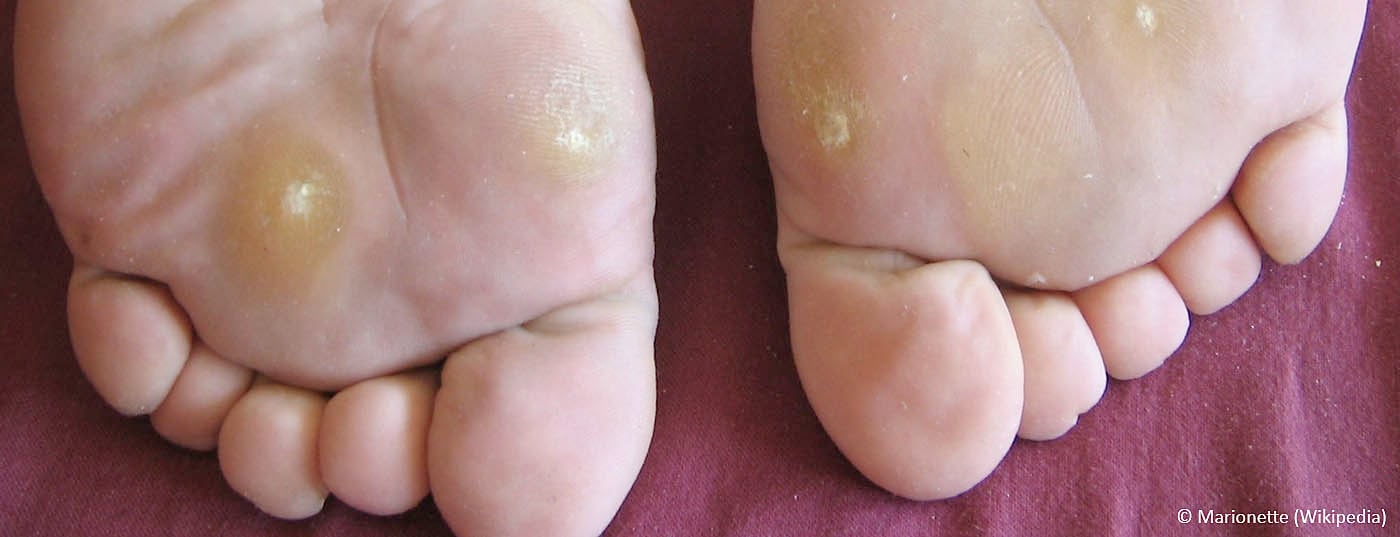
Le verruche causate da un’infezione virale sono in linea di massima autolimitanti. Tuttavia, esiste un numero straordinario di modi per farli sparire: Quando è indicata la terapia?
Le verruche volgari sono un’infezione virale benigna che non deve essere trattata di per sé e grazie all’alto tasso di guarigione spontanea. Il trattamento è particolarmente indicato se le verruche causano dolore o compromissione funzionale. L’indicazione per la terapia nei pazienti immunosoppressi deve essere generosa.
Spesso, le persone colpite si recano dal medico a causa del danno estetico. Oppure i genitori si recano al consultorio con i figli affetti da verruche perché temono una diffusione dell’infezione virale.
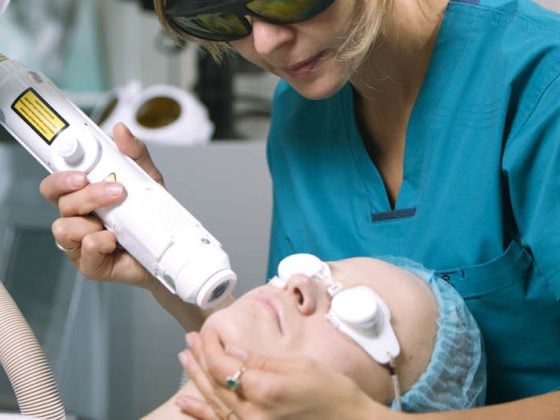
Per quanto riguarda la distruzione dei tessuti: quale tipo di intervento fisico (crioterapia, curettage, elettrocoagulazione, chirurgia, laser, terapia fotodinamica) ha la migliore evidenza scientifica secondo lo stato attuale?
La situazione dei dati relativi alle attuali misure terapeutiche è generalmente insoddisfacente. Mancano buoni studi randomizzati e controllati che confrontino l’efficacia dei diversi trattamenti.
Tra tutte le modalità di terapia fisica, la crioterapia ha le prove migliori. Diversi autori la raccomandano come terapia di seconda linea, subito dopo la terapia locale con acido salicilico, la più studiata. In base alla ricerca, si raccomanda che la terapia con azoto liquido sia “aggressiva” per essere efficace. Secondo uno studio britannico, anche la terapia fotodinamica ha un alto livello di evidenza. Le prove per tutti gli altri metodi di terapia fisica sono insufficienti. Le escissioni chirurgiche devono essere sempre evitate, poiché il successo terapeutico è spesso frustrante e la cicatrizzazione è inevitabile. La radioterapia, un tempo frequentemente utilizzata, è oggi considerata obsoleta anche nel trattamento delle verruche.
Quali sono i vantaggi delle terapie immunomodulanti o antivirali?
L’uso dell’agente immunomodulatore Imiquimod è una terapia alternativa che offre il vantaggio di un trattamento ampiamente indolore. Non è molto efficace come terapia a sé stante, ma nel caso delle verruche periungueali, per esempio, l’uso di imiquimod in combinazione con l’ablazione laser precedente può essere molto utile.
Secondo la letteratura, le sostanze antivirali come l’interferone o il cidofovir vengono utilizzate in casi eccezionali per le verruche resistenti alla terapia. Entrambe le sostanze, soprattutto il cidofovir, sono associate a costi terapeutici elevati.
Ci sono stati sviluppi promettenti nel campo della distruzione chimica delle verruche (cheratolitici, citostatici, sostanze mordenzanti) negli ultimi anni?
Sul mercato esistono numerosi rimedi per le verruche che possono essere applicati dal paziente stesso. Inoltre, i nuovi prodotti contengono spesso gli stessi ingredienti o ingredienti altrettanto efficaci, per lo più caustici, che non mostrano alcun effetto eccezionale rispetto ai prodotti topici precedenti.
Cosa c’è da dire sul problema della ricorrenza dei diversi metodi?
Le recidive sono in genere estremamente frequenti, indipendentemente dalla terapia utilizzata. I pazienti spesso sospendono il trattamento troppo presto nella convinzione di una presunta guarigione, il che viene spesso interpretato erroneamente come “resistenza alla terapia” e comporta un rinvio al dermatologo. I pazienti devono quindi essere istruiti a utilizzare la terapia per un periodo sufficientemente lungo, secondo il motto “meglio una volta di troppo che una volta di troppo poco”.
La verrucosi generalizzata è particolarmente penosa per la persona colpita. Quali forme di terapia sono consigliate in questo caso?
In passato, la verrucosi generalizzata veniva utilizzata come sinonimo di epidermodisplasia verruciforme Lewandowsky-Lutz. Oggi è considerata un’entità separata e rappresenta una forma di verrucosi generalizzata. Inoltre, si distinguono altri disturbi genetici o di immunodeficienza, che possono determinare un’infezione da HPV diffusa. Gli esempi includono i pazienti con leucemia linfocitica cronica, i pazienti con HIV, i riceventi di trapianti, la sindrome da iper IgE e la sindrome di Wiskott-Aldrich.
Dal punto di vista terapeutico, il trattamento è difficile per ragioni comprensibili. Data la generalizzazione delle verruche, le terapie topiche non sono molto pratiche. Secondo una recente revisione, l’attenzione si concentra sulle terapie immunomodulanti. Oltre al trattamento, questi pazienti devono essere sottoposti a screening regolari per la neoplasia cutanea, a causa del potenziale oncogeno dei tipi di HPV “ad alto rischio” (soprattutto nei riceventi di trapianti e nell’epidermodisplasia verruciforme).
Intervista: Andreas Grossmann
PRATICA DERMATOLOGICA 2014; 24(3): 38-39