Le terapie biologiche anti-T2 possono ridurre efficacemente le esacerbazioni acute e la necessità di dosi giornaliere di steroidi orali nell’asma eosinofila grave. Tuttavia: il flusso espiratorio (FEV1) ne beneficia poco e mostra solo miglioramenti moderati, nonostante la buona efficacia dei biologici. I ricercatori si sono quindi chiesti: ci sono altri fattori che affrontano meglio la disfunzione delle piccole vie aeree (SAD)?
Il team di scienziati del LungenClinic Grosshansdorf (D) voleva indagare se le misurazioni SAD nei pazienti con asma eosinofila grave potessero essere meglio correlate o addirittura utili per prevedere la risposta clinica alla terapia biologica, e possibilmente descrivere un fenotipo specifico all’interno di questa popolazione di asma grave. A questo scopo, hanno valutato i dati dei pazienti che erano stati precedentemente inclusi nella coorte prospettica longitudinale tedesca All Age Asthma Cohort (ALLIANCE) [1]. ALLIANCE recluta pazienti asmatici di tutte le gravità e di tutti i fenotipi infiammatori. Alla fine sono stati inclusi 20 pazienti adulti in trattamento con agenti biologici anti-T2 per l’asma eosinofila grave (mepolizumab, n=18; benralizumab, n=1; dupilumab, n=1).
Tutti i pazienti hanno ricevuto corticosteroidi per via inalatoria (ICS; media fluticasone equivalente per via inalatoria 818 ± 403 µg) e agonisti dei β2-adrenocettori a lunga durata d’azione (LABA). Il 55% è stato trattato con antagonisti dei recettori muscarinici a lunga durata d’azione (LAMA) e l’80% ha ricevuto corticosteroidi orali (OCS, dose media giornaliera di prednisolone 6,4 ± 4,9 mg) prima di iniziare le terapie biologiche. Il FEV1 medio previsto al basale era del 76 ± 21%.
Il controllo dell’asma è stato valutato con l’oscillometria a impulsi (IOS) attraverso un test di controllo dell’asma (ACT) e il numero di esacerbazioni gravi. La funzione delle piccole vie aeree è stata ricavata utilizzando la dipendenza dalla frequenza della resistenza (FDR) e il flusso espiratorio medio dal 25 al 75% della capacità vitale forzata (FEF25-75). Altri parametri esaminati sono stati il volume residuo (RV e RV/DC), gli eosinofili nel sangue e la FeNO. La risposta clinica è stata definita come una riduzione di almeno il 50% delle esacerbazioni gravi annuali e delle dosi giornaliere di steroidi orali, accompagnata da un aumento di 3 punti del punteggio ACT.
FDR ed eosinofili con il miglior potere predittivo
Non ci sono state differenze significative nei valori basali di tutte le variabili cliniche tra i responder e i responder parziali/non responder, ad eccezione del FDR%pred, che era significativamente più alto nei responder. L’area sotto la curva (AUC) per FDR%pred è stata migliore rispetto a FeNO, eosinofili nel sangue e FEV1 (tab. 1). Con un cut-off del 191%, si è osservata una sensibilità del 75%, una specificità del 71% e un’AUC del 79% (95% CI 59-99; p=0,035) per FDR%. La migliore AUC è stata ottenuta quando il FDR%pred è stato combinato con gli eosinofili del sangue. Con valori di cut-off per FDR di 216%pred e eosinofili nel sangue di 365/μl, la curva ROC ha mostrato una sensibilità del 75%, una specificità dell’87% e un’AUC dell’85% (95% CI 67-100; p=0,01) (Fig. 1).
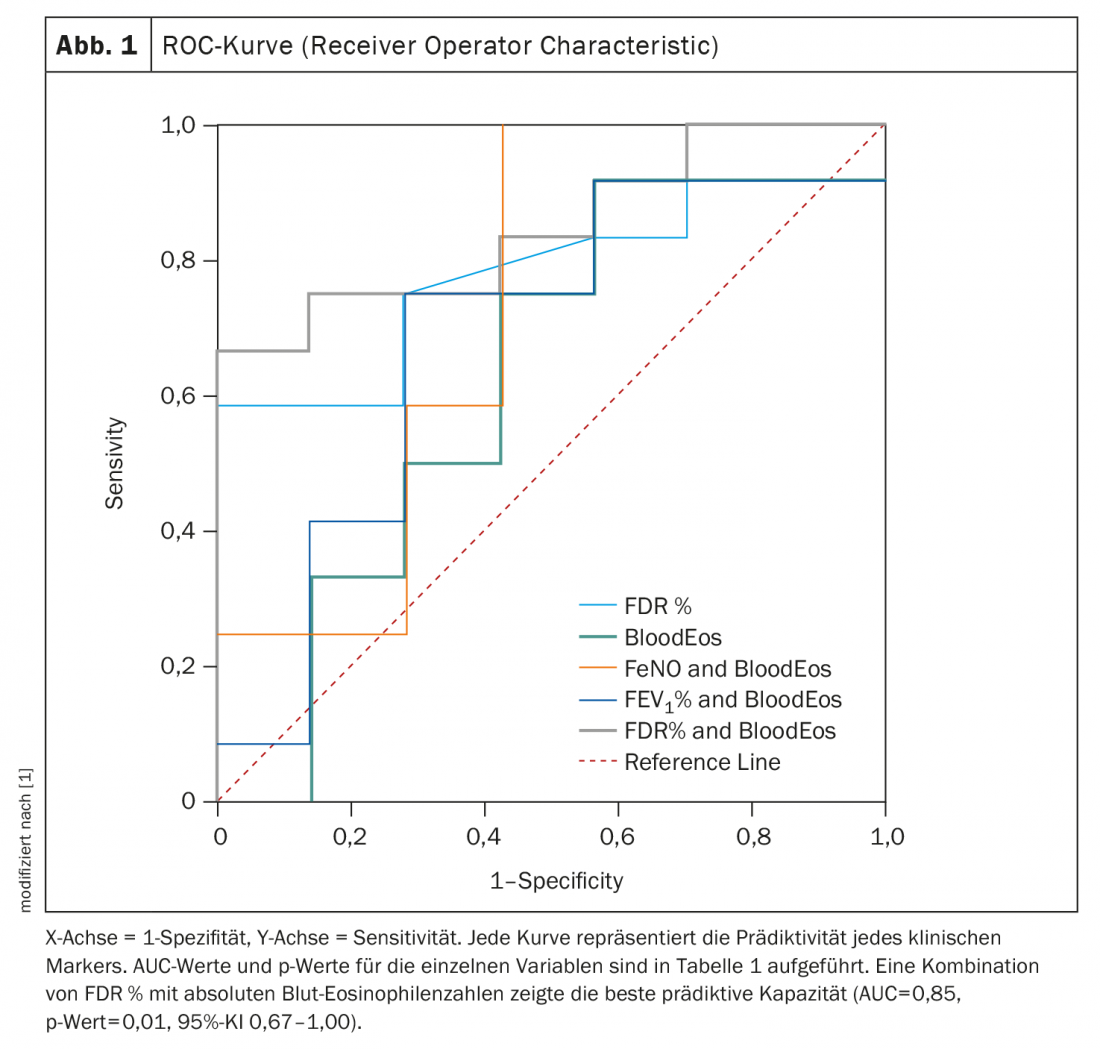
All’interno dei gruppi di risposta, i rispondenti alle terapie biologiche anti-T2 hanno mostrato miglioramenti significativi in tutti i marcatori clinici (FeNO, FEV1, FDR, eosinofili nel sangue) rispetto ai rispondenti parziali e ai non rispondenti. La migliore capacità predittiva per la risposta clinica tra tutti i marcatori clinici testati è stata la combinazione di FDR ed eosinofili nel sangue. Rispetto al FEV1(R2=0,25, p=0,013), il punteggio FDR aveva correlazioni migliori sia con il punteggio ACT(R2=0,42, p=0,001) che con la riduzione delle esacerbazioni (R2=0,41, p=0,001; FEV1:R2=0,20, p=0,025).
Questi dati, concludono gli autori, dimostrano che la disfunzione grave delle piccole vie aeree migliora significativamente con la terapia biologica anti-T2. Inoltre, le misure IOS di SAD prima del trattamento sono risultate predittive significative della risposta clinica, suggerendo che la SAD grave può descrivere un fenotipo distinto con implicazioni terapeutiche nei pazienti con asma eosinofila grave. Secondo loro, le misurazioni oscillometriche della SAD sembrano essere strumenti validi nella selezione dei pazienti idonei che si qualificano per la terapia biologica anti-T2, al di là della misurazione piuttosto rozza della conta degli eosinofili nel sangue, che è spesso influenzata da una serie di fattori (ad esempio, la dose di steroidi inalati o orali, le variazioni diurne, le comorbidità atopiche).
Letteratura:
- Abdo M, Watz H, Veith V, et al: La disfunzione delle piccole vie aeree come predittore e marcatore della risposta clinica alla terapia biologica nell’asma eosinofila grave: uno studio osservazionale longitudinale. Respir Res 2020; 21: 278; doi: 10.1186/s12931-020-01543-5.
PRATICA GP 2021, 16(3): 32-34
InFo PNEUMOLOGIA & ALLERGOLOGIA 2021; 3(2): 22-23












