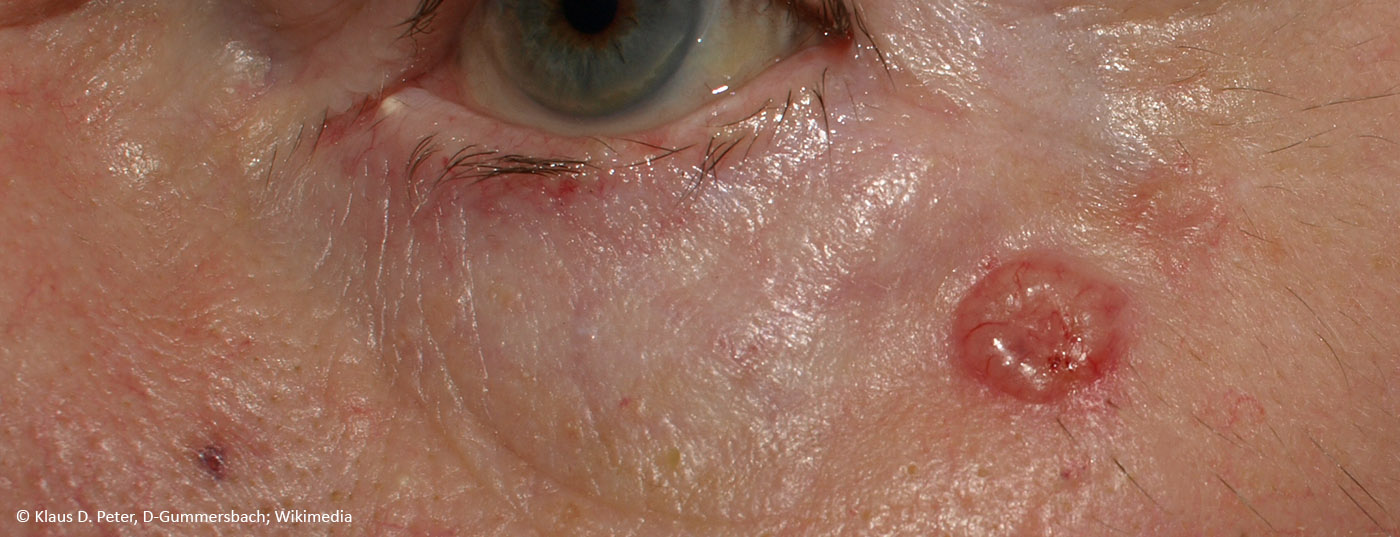
L’esposizione ai raggi UV è nota per essere la causa principale del cancro della pelle non melanocitico, danneggiando il DNA e inibendo l’immunità antitumorale. La riduzione della concentrazione intracellulare di ATP, la principale fonte di energia cellulare, svolge un ruolo importante in questo senso. La nicotinamide è un cofattore per la fornitura di ATP cellulare e promuove i meccanismi di riparazione del DNA. L’ipotesi degli effetti preventivi della nicotinamide è stata confermata soprattutto per la prevenzione secondaria del cancro della pelle non melanocitico.
L’incidenza dei tumori non melanocitici (NMSC) è aumentata notevolmente negli ultimi anni. La protezione dai raggi UV è la parte più importante della prevenzione del cancro della pelle, ma si stanno studiando anche altre strategie di prevenzione del cancro della pelle. Recentemente, sono aumentate le segnalazioni di un possibile beneficio delle sostanze fitochimiche cellulo-protettive per la prevenzione della NMSC. In occasione della riunione annuale virtuale dell’EADV nell’ottobre 2020, la Prof. Dr. med. Yolanda Gilaberte Calzada, dell’Ospedale Universitario Miguel Servet di Saragozza (Spagna), ha parlato della prevenzione orale del cancro della pelle [1].
La nicotinamide favorisce la riparazione del DNA
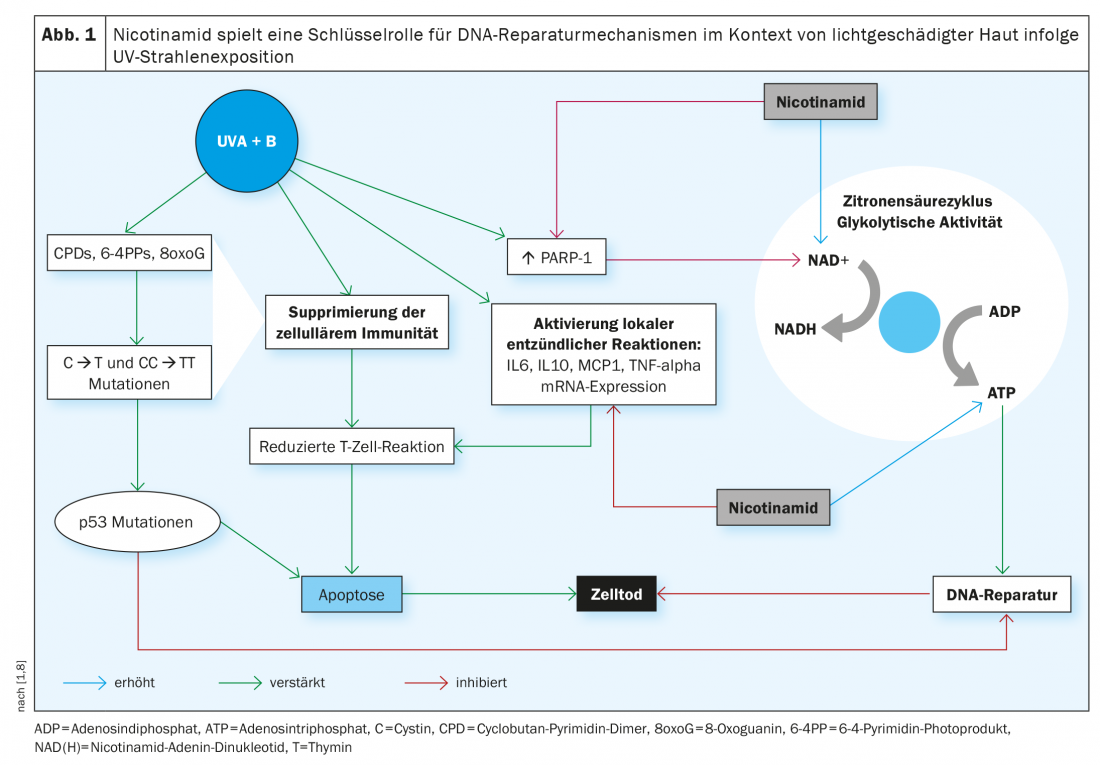
L’attuale linea guida S2k Carcinoma basocellulare della pelle (cBCC) raccomanda l’uso orale di nicotinamide in un dosaggio di 500 mg due volte al giorno per la prevenzione secondaria e gli studi hanno dimostrato che in un periodo di trattamento di 12 mesi il tasso di incidenza del carcinoma a cellule squamose (cSCC) è stato ridotto del 30% [2,15]. Qual è la base dell’effetto preventivo postulato di questa sostanza fitochimica? L’esposizione ai raggi UV è nota per essere una delle principali cause di NMSC, in quanto provoca danni al DNA e una riduzione dell’immunità antitumorale. Questo è accompagnato da un esaurimento della concentrazione intracellulare di adenosina trifosfato (ATP), la principale fonte di energia della cellula. La nicotinamide contrasta questo fenomeno bloccando l’effetto inibitorio dei raggi UV sulla produzione di ATP e riducendo al minimo l’immunosoppressione indotta dai raggi UV (Fig. 1) [3,4]. Dal punto di vista chimico, la nicotinamide è la forma amidica della vitamina B3 – una vitamina importante per molti processi metabolici dell’organismo, che viene prodotta dal corpo solo in piccole quantità e deve quindi essere assunta con il cibo. Ed è un precursore del nicotinammide adenina dinucleotide (NAD) e del nicotinammide adenina dinucleotide fosfato (NADP), entrambi co-enzimi coinvolti in vari processi metabolici. Tra l’altro, il NADP è un fattore essenziale per la produzione di ATP intracellulare e quindi svolge un ruolo importante nei meccanismi di riparazione del DNA. Il NADPH è la forma ridotta del NADP e un derivato del NADH (Fig. 1).
Riduzione dell’incidenza nei gruppi ad alto rischio
L’ipotesi che il trattamento orale con nicotinamide sia associato a una riduzione dell’incidenza di NMSC potrebbe essere confermata empiricamente. Nello studio australiano di fase III ONTRAC (“Oral Nicotinamide to Reduce Actinic Cancer”), l’assunzione regolare di nicotinamide ha ridotto il rischio di sviluppare un cancro della pelle non melanocitico nelle persone a rischio [5]. In questo studio randomizzato in doppio cieco, i pazienti ad alto rischio (n=386) hanno ricevuto 2× 500 mg di nicotinamide o placebo al giorno per 12 mesi. Per “alto rischio” si intendevano almeno due tumori NMSC negli ultimi 5 anni. L’età media dei partecipanti allo studio era di 66 anni. Dopo 12 mesi, c’era il 23% in meno di nuovi casi di NMSC nel gruppo nicotinamide rispetto al gruppo placebo (p=0,02). Il numero di nuove cheratosi attiniche era inferiore dell’11% dopo 3 mesi e del 13% dopo 12 mesi. Sei mesi dopo l’interruzione della nicotinamide, tuttavia, non erano misurabili differenze significative tra i due gruppi, quindi l’effetto protettivo sembra essere limitato al periodo di trattamento. Secondo gli autori, per poter fare affermazioni più chiare sugli effetti preventivi, uno studio su un periodo di tempo più lungo con dosi più elevate potrebbe essere informativo; la tollerabilità del trattamento con nicotinamide si è dimostrata buona in questo studio.
Sulla base dei risultati dello studio ONTRAC, Chen et al. sta conducendo uno studio di Fase II per valutare gli effetti della nicotinamide sull’incidenza di NMSC nei riceventi di trapianti d’organo, una popolazione di pazienti con un’incidenza più elevata di cancro della pelle e cheratosi attinica rispetto agli individui immunocompetenti [6,8]. Dopo un periodo di 6 mesi, c’è stata una riduzione del 35% dell’incidenza di NMSC nel gruppo nicotinamide rispetto al placebo. Il fatto che il livello di significatività non sia stato raggiunto è attribuito alla dimensione ridotta del campione in una revisione pubblicata nel 2019. Gli autori citano come ulteriore prova di efficacia nei pazienti sottoposti a trapianto d’organo uno studio di Drago et al 2017 (n=38), in cui è stata osservata una riduzione delle dimensioni delle cheratosi attiniche nell’88% dei pazienti trattati con nicotinamide, una remissione completa nel 42% e un tasso di incidenza pari a zero [7].
Le prove di efficacia della nicotinamide in campo dermatologico non si limitano alla prevenzione del cancro della pelle. Ad esempio, una revisione pubblicata nel 2017 ha riscontrato un sollievo dai sintomi nel prurito, attribuito agli effetti antinfiammatori e al miglioramento della funzione di barriera epidermica [9]. Ci sono anche indicazioni di effetti positivi nel pemfigoide bolloso [10] e in altre malattie dermatologiche. Tuttavia, la migliore base di prove è attualmente disponibile nell’ambito della prevenzione del cancro della pelle.
Che dire di altre sostanze fitochimiche per la prevenzione del cancro della pelle?
Nell’attuale linea guida dell’Accademia Americana di Dermatologia (AAD), l’acitretina è raccomandata per la prevenzione della NMSC e per il trattamento e la profilassi della cheratosi attinica nei pazienti sottoposti a trapianto di organi [11]. La dose suggerita è di 10 mg/d con un aumento di 10 mg a intervalli di 2-4 settimane. La dose target è di 20-25 mg/d [1]. Secondo gli studi clinici, la durata del trattamento può arrivare fino a 1 anno, per cui gli effetti preventivi misurabili sono limitati al periodo di trattamento secondo le conoscenze attuali [1]. Per quanto riguarda l’isotretinoina e i farmaci antinfiammatori non steroidei (FANS) come l’aspirina o l’ibuprofene, le prove sui possibili effetti preventivi per la prevenzione primaria o secondaria della NMSC sono incoerenti e dipendono dalle caratteristiche del paziente [1,12]. In sintesi, per quanto riguarda la chemioprevenzione attraverso la sostituzione orale, i risultati sulla nicotinamide sono attualmente i più promettenti, anche se il suo utilizzo deve essere valutato individualmente in ogni caso.
Fonte: Riunione annuale EADV 2020
Letteratura:
- Gilaberte Y: Prevenzione orale del cancro della pelle. Prof Dr Yolanda Gilaberte, Riunione annuale EADV, 31.10.2020.
- AWMF: linea guida s2k Carcinoma basocellulare della pelle, 2018, www.awmf.org/uploads/tx_szleitlinien/032-021l_S2k_Basalzellkarzinom-der-Haut_2018-09_01.pdf
- AWMF: linea guida S3. Cheratosi attinica e carcinoma a cellule squamose della pelle, 2020, www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Leitlinien/Aktinische_Keratosen_und_PEK/LL_Aktinische_Keratosen_PEK_Langversion_1.1.pdf
- Bayerl C: Invecchiamento della pelle: cosa può fare l’anti-età, Pharmazeutische Zeitung (Online), 08.08.2017
- Chen AC, et al: N Engl J Med 2015; 373(17): 1618-1626.
- Chen AC, et al: Br J Dermatol 2016, 175(5), 1073-1075. doi: 10.1111/bjd.14662
- Drago F, et al : Eur J Dermatol 2017; 27: 382.
- Snaidr VA, Damian DL, Halliday GM: Dermatologia sperimentale 2019, https://onlinelibrary.wiley.com/doi/full/10.1111/exd.13819
- Forbat E, et al: Clin Exp. Dermatol 2017; 42(2): 137.
- Chen AC, et al: Australas. J. Dermatol 2014; 55(3): 169.
- Kim JYS, et al: Linee guida per la gestione del carcinoma cutaneo a cellule squamose. JAAD 2018; 78(3): 560-578.
- Herold M, et al: Dermatol Surg 2019; 1442-1449.
- Wikimedia, https://doi.org/10.1155/2011/496910
- Wikimedia, DOI:10.1155/2011/210813
- Stratigos AJ, et al: European Journal of Cancer 2020; 128, https://doi.org/10.1016/j.ejca.2020.01.007
DERMATOLOGIE PRAXIS 2021; 31(1): 44-45 (pubblicato il 23.2.21, prima della stampa).