Gli inibitori della DPP4 sono spesso utilizzati per controllare i livelli di glucosio nel sangue. Un numero crescente di articoli ha riportato il rischio tra gli inibitori della DPP4 e la pancreatite acuta (AP); tuttavia, l’evidenza è limitata e mista con altre cause comuni di AP. In particolare, linagliptin e la sua associazione con l’AP non sono stati studiati a fondo. I medici statunitensi descrivono un caso di AP indotta da linagliptin che è scomparsa dopo l’interruzione del farmaco.
Sebbene il meccanismo dell’AP indotta dagli inibitori della DPP4 non sia definitivamente noto, una teoria è che il prolungamento dell’emivita del GLP1 induca la proliferazione delle cellule alfa con conseguente proiezione tubulare, iperproliferazione delle cellule duttali e ostruzione. Questo porta a un aumento della congestione e dell’infiammazione del pancreas. In letteratura sono stati pubblicati solo tre casi di AP associata a linagliptin. Tuttavia, alcuni di questi rapporti sono limitati e contraddittori.
Una donna afroamericana di 60 anni si è presentata all’équipe del dottor Husam El Sharu, dell’ECU Health Medical Center/Brody School of Medicine, Greenville, North Carolina, USA, con il sintomo principale di un dolore epigastrico acuto in progressivo peggioramento che si irradiava alla schiena e persisteva da un giorno, associato a nausea, vomito e diminuzione dell’assunzione di cibo per via orale [1]. Ha assunto l’inibitore della pompa protonica pantoprazolo senza alcun sollievo. Nell’anamnesi, non ha riferito febbre, brividi, dolori simili precedenti, una malattia recente, un trauma addominale, il consumo di alcol o l’uso di droghe illegali.
La donna soffriva di diabete di tipo 2 insulino-dipendente, ipertensione, malattia renale cronica di stadio 4, malattia coronarica, innesto di bypass coronarico e colecistectomia. I suoi farmaci per il diabete includevano insulina detemir e lispro, oltre a linagliptin, che aveva iniziato 2 mesi prima della presentazione. Altri farmaci includevano amlodipina, ASA, atorvastatina, carvedilolo, bumetanide, duloxetina, idralazina, isosorbide mononitrato e lisinopril.
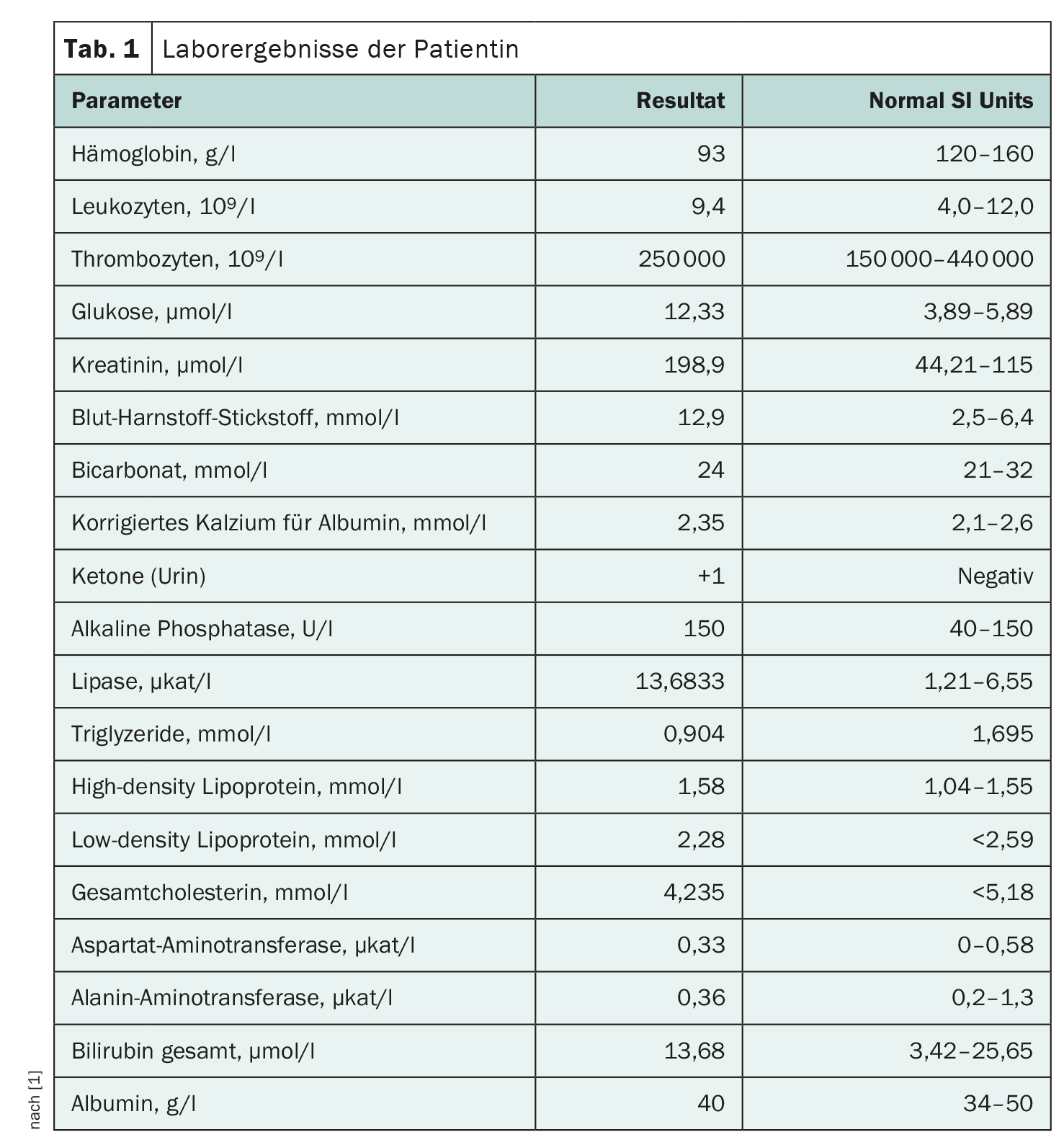
Al momento del ricovero, i segni vitali del paziente erano nella norma. Era in condizioni di sofferenza acuta, con mucose secche e turgore cutaneo ridotto. Non è stata rilevata alcuna eruzione cutanea o ittero. L’esame addominale ha rivelato solo una tensione generale, più pronunciata nell’epigastrio, senza rimbalzo o guardia, e nessuna organomegalia palpabile. Il valore della lipasi era di 13,6833 µkat/l, e i trigliceridi erano rispettivamente 80 mg/dl e 0,9 mmol/l. Gli altri risultati di laboratorio sono elencati nella Tabella 1 .
L’AP è scomparsa con l’interruzione di linagliptin.
La tomografia computerizzata dell’addome e della pelvi con contrasto endovenoso non ha mostrato anomalie pancreatiche acute e una cistifellea chirurgicamente assente senza dilatazioni biliari significative. Secondo i criteri rivisti di Atlanta, la diagnosi di AP è stata fatta sulla base di un quadro clinico tipico e di una lipasi che superava di tre volte il limite superiore della norma.
Al paziente sono stati somministrati liquidi per via endovenosa e antidolorifici adeguati. Linagliptin, bumetanide e lisinopril sono stati inizialmente sospesi, ma idralazina, carvedilolo e atorvastatina sono stati continuati. Con il miglioramento delle condizioni della paziente, la sua dieta è stata ripresa gradualmente. La sua degenza è stata complicata da un danno renale acuto con un picco di creatinina di 3,73 mg/dl, migliorato a 2,91 mg/dl alla dimissione. I valori di laboratorio si sono normalizzati costantemente. Il dolore addominale della paziente è scomparso durante il ricovero, che è durato 5 giorni. All’esame di follow-up in ospedale, la paziente è stata nuovamente trattata con farmaci, ad eccezione del linagliptin, che non ha provocato ulteriori episodi di pancreatite. Un mese dopo, la lipasi è stata misurata di nuovo e rientrava nel range di normalità.
Linagliptin viene escreto attraverso il fegato, a differenza degli inibitori della DPP4, che vengono escreti attraverso i reni. È interessante notare che relativamente pochi casi di AP sono associati a linagliptin. Questa osservazione potrebbe essere dovuta al meccanismo di eliminazione unico o all’uso relativamente più basso rispetto ad altri inibitori della DPP4, scrivono il dottor El Sharu e i suoi colleghi. Inoltre, questa osservazione potrebbe essere influenzata dalla maggiore prevalenza di CKD nei pazienti con diabete, che porta a segnalare più frequentemente altri inibitori della DPP4. Tuttavia, sono necessari ulteriori studi per confermare questi risultati, sottolineano gli autori.
I farmaci a base di incretina sono sostanze attive ben note che vengono utilizzate per il controllo glicemico nei pazienti con diabete di tipo 2. Di questi farmaci, gli agonisti del peptide 1 simile al glucagone sono noti per essere associati alla pancreatite. Tuttavia, un collegamento simile con gli inibitori della dipeptidil peptidasi-4 è controverso. Il linagliptin, in particolare, non è stato sufficientemente documentato nella letteratura disponibile. È quindi importante tenere conto di questa connessione quando si prescrivono questi farmaci nella pratica clinica.
Letteratura:
- El Sharu H, Hidri S, Peltz J, Alqaisieh M: Pancreatite indotta da linagliptin. AIM Clinical Cases 2023; 2: e230316; doi: 10.7326/aimcc.2023.0316.
InFo DIABETOLOGIA & ENDOCRINOLOGIA 2024; 1(2): 36-37