Il prolasso rettale è un sintomo dell’insufficienza del pavimento pelvico. Si riconosce per il ripiegamento circolare, che lo distingue dal prolasso anale. La rettopessi laparoscopica con rete ventrale secondo D’Hoore è la forma di terapia preferita.
La signora H., 82 anni, si presenta al suo consulto e riferisce che da qualche tempo “qualcosa esce dal suo ano”. Fino ad ora si era vergognata di andare dal medico. Finora, è sempre riuscita a respingerlo da sola. Ora spingere indietro diventava sempre più difficile e le continue perdite di sangue e le sbavature di feci erano molto sgradevoli. Si occupano della paziente da anni e le hanno già prescritto più volte dei farmaci per la regolazione delle feci. L’ultima colonscopia risale a più di dieci anni fa.
Nozioni di base
Il retto è responsabile della funzione di serbatoio dell’intestino prima dell’escrezione. Il prolasso rettale è definito come un prolasso dell’intera parete del retto attraverso l’ano, perdendo la sua funzione. Fondamentalmente, si può distinguere un prolasso rettale esterno da un prolasso rettale interno (intussuscezione).
L’incidenza del prolasso rettale è di circa 2-3 per 100.000 abitanti, con una prevalenza relativamente bassa dello 0,5% nella popolazione generale.
Oltre a un prolasso doloroso esterno del retto, si possono verificare scariche di muco e/o sangue fino a vari stadi di incontinenza fecale anamnestica, che spesso si nota sotto forma di macchie di feci, che sono sgradevoli per il paziente. Il prolasso esterno ricorrente del retto attraverso il canale anale di solito causa una sovradistensione cronica dell’apparato sfinterico con incontinenza associata di varia gravità. Tuttavia, più della metà delle persone colpite ha anche problemi di defecazione con svuotamento incompleto a causa del retto invaginato causato da un meccanismo valvolare. Inoltre, l’incontinenza urinaria e/o il prolasso vaginale possono causare disagio e quindi aumentare la sofferenza dei pazienti. I vari disturbi provocati dalla tosse, dagli starnuti o dalla pressione dovrebbero essere richiesti nell’anamnesi dettagliata, poiché spesso non vengono menzionati per vergogna. A causa dei sintomi stressanti, la qualità della vita delle persone colpite è spesso significativamente limitata a livello fisico e psicologico.
L’esatta eziologia del complesso di sintomi non è ancora del tutto chiara. Tuttavia, il prolasso rettale non è una malattia a sé stante, ma piuttosto un sintomo di un’insufficienza del pavimento pelvico che spesso è multifattoriale. La maggior parte presenta uno spazio Douglas profondo, uno sfintere ampio, un muscolo levatore ani diastatico allentato e un attacco fasciale allentato alla fascia presacrale.
In teoria, tutti i gruppi di età possono essere rappresentati nella popolazione di pazienti affetti: L’insorgenza ha un picco nella pratica a partire dai 50 anni e colpisce il sesso femminile con una frequenza più che decuplicata (fino al 90%). La debolezza generale del pavimento pelvico nelle donne può essere favorita dal parto.
Diagnostica
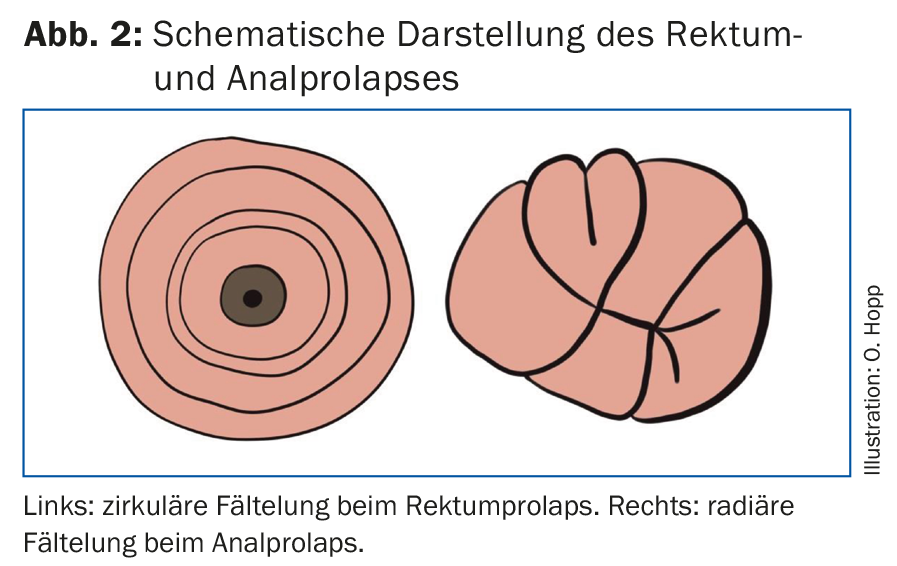
L’esame diagnostico deve essere eseguito in posizione litotomica o in posizione strettamente laterale con le gambe sollevate (Fig. 1). Se il prolasso non si verifica immediatamente, si deve chiedere alle pazienti di spingere come se andassero in bagno. Il prolasso rettale si riconosce dal ripiegamento circolare e deve essere distinto dal prolasso anale, che viene diagnosticato dal ripiegamento radiale (Fig. 2) . Entrambi si differenziano per la terapia successiva.
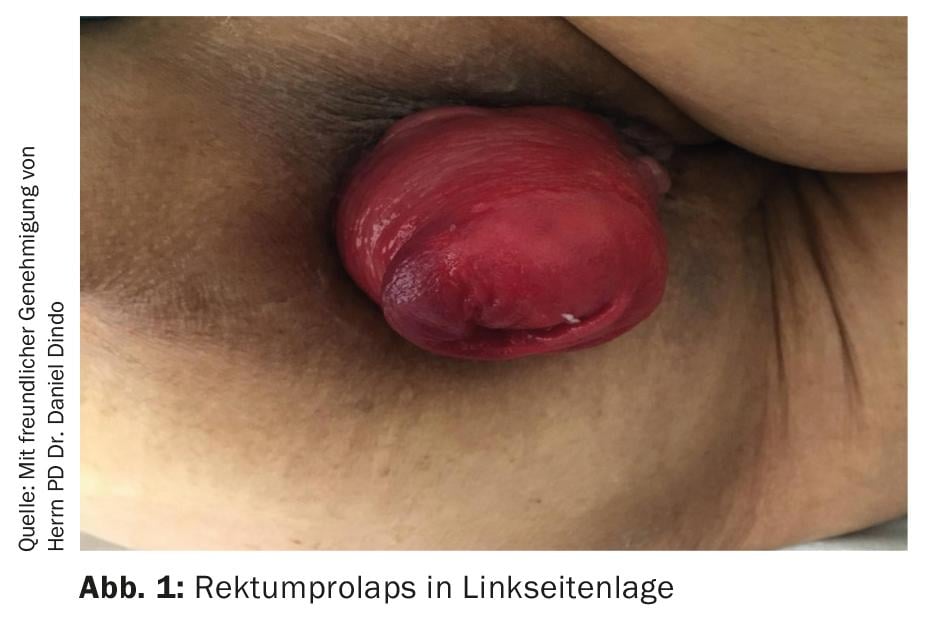
Non è raro vedere delle ulcerazioni all’ispezione; è facile che si verifichi un’emorragia da contatto a causa dell’irritazione meccanica del prolasso ricorrente. L’eczema perianale si riconosce per l’irritazione e il rossore intorno all’ano, a volte è umido e può presentare ulcerazioni o segni di graffi. La presenza di un eczema, insieme alla presenza di macchie fecali nella biancheria, indica un disturbo della continenza fine. Il prolasso deve essere accuratamente ridotto e deve essere eseguito un esame rettale digitale (DRU). In questo caso, si può spesso rilevare un’insufficienza sfinterica, quando si pizzica e anche a riposo. In caso di prolasso interno, il retto collassa sotto pressione durante il DRU. Durante l’esame, è anche possibile capire se si verifica una riduzione spontanea o se è necessaria una riduzione manuale e la condizione è corrispondentemente avanzata.
Si deve eseguire anche un esame proctoscopico per visualizzare l’intussuscezione e valutare la mucosa. Una colonscopia deve essere eseguita come parte di un’ulteriore diagnostica prima della chirurgia rettale, per escludere patologie concomitanti. È comunque raccomandato come misura preventiva generale a partire dai 50 anni. In questo caso, bisogna considerare che la lassazione, soprattutto per i pazienti anziani, può diventare una tortura a causa dei prolassi ricorrenti del retto. Per questo motivo, questi dovrebbero essere preparati in condizioni di degenza o almeno dovrebbe essere garantito un supporto ambulatoriale. Inoltre, la defaecografia con risonanza magnetica può essere utilizzata come metodo di esame più sensibile per documentare la fisiopatologia ano-rettale e la sua disfunzione.
Terapia
Esistono innumerevoli opzioni chirurgiche diverse per il trattamento del prolasso rettale. Trattandosi di una patologia benigna, oltre all’entità del prolasso, occorre prendere in considerazione l’età della paziente, le malattie concomitanti e il grado di sofferenza. Se il prolasso è rilevabile come parte di un disturbo combinato del pavimento pelvico, è consigliabile una discussione interdisciplinare tra ginecologi, urologi e proctologi, per sviluppare un concetto di terapia su misura. La terapia conservativa è possibile, se non altro, per il piccolo prolasso nei pazienti polimorfi, grazie a una buona regolazione delle feci.
Fondamentalmente, occorre distinguere tra i metodi chirurgici transanali e transaddominali (oggi di solito laparoscopici) (tab. 1).
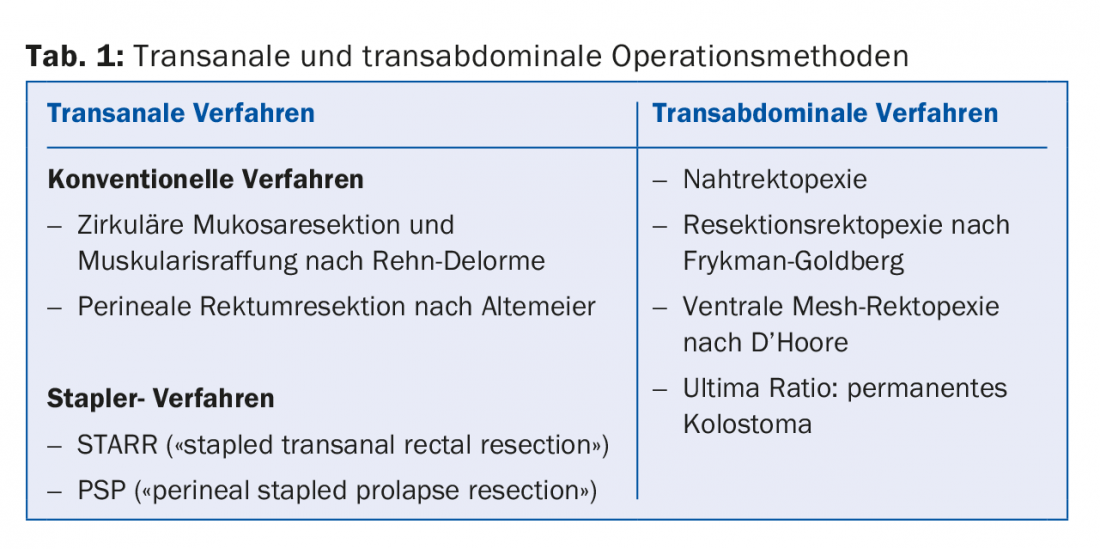
Gli interventi transanali possono essere eseguiti in anestesia regionale e sono quindi adatti anche ai pazienti polimorfi. Nell’operazione Rehn-Delorme, la mucosa in eccesso viene asportata e lo strato muscolare sottostante viene stretto con suture a fisarmonica. Per i prolassi più grandi, l’operazione di Altemeier è l’opzione migliore. Viene eseguita una resezione della parete completa con anastomosi coloanale end-to-end. Gli interventi con pinzatrice (STARR, PSP) sono caratterizzati da un tempo di intervento più breve e da una minore perdita di sangue, ma sono associati a costi significativamente più elevati a causa dei dispositivi di pinzatura speciali. In letteratura sono riportati tassi di recidiva del 4-60% per tutte le procedure transanali.
Le moderne procedure di anestesia hanno ridotto notevolmente il rischio chirurgico per gli interventi laparoscopici, ma anche per i pazienti polimorfi. Il vantaggio principale della chirurgia transaddominale è la possibilità di trattare la patologia del pavimento pelvico che è presente allo stesso tempo. Tra le varie procedure chirurgiche transaddominali, la rettosacropessi laparoscopica con rete ventrale secondo D’Hoore sembra prevalere. Il retto viene mobilizzato o stirato anteriormente, risparmiando i nervi autonomi dorso-laterali, e poi viene fissata una rete sintetica o biologica tra il retto distale e il promontorio. L’operazione può essere eseguita in modo convenzionale-laparoscopico o robot-assistito. In caso di stipsi concomitante o di patologia del colon sigmoideo (diverticolosi sigmoidea pronunciata, diverticolite ricorrente), si dovrebbe prendere in considerazione anche una resezione sigmoidea (resezione-rectopessi con/senza rete); si deve tenere presente che l’anastomosi aumenta il profilo di rischio per l’intervento di conseguenza dalla complicanza anastomotica (insufficienza, sanguinamento, stenosi). La chirurgia transaddominale ripristina l’anatomia della giunzione ano-rettale, ovvero i compartimenti pelvici posteriore e medio. Un enterocele e un rettocele possono essere corretti contemporaneamente. A differenza delle operazioni transrettali, l’ampolla rettale mantiene la sua funzione di serbatoio. Nella maggior parte dei casi, tutto questo porta a un miglioramento significativo dei disturbi dell’incontinenza e della defecazione e quindi a un miglioramento della qualità della vita. Tuttavia, in caso di debolezza sfinterica preoperatoria, la riparazione del prolasso può portare a una fastidiosa incontinenza fecale. Quindi, in linea di principio, la possibilità di una colostomia permanente dovrebbe essere considerata come ultima risorsa per i pazienti più anziani. Diversi studi dimostrano che la rettopessi ventrale laparoscopica può essere eseguita in modo sicuro e delicato anche nei pazienti più anziani. Le complicanze gravi (emorragia post-operatoria, lesioni intestinali o vaginali) sono estremamente rare; le complicanze legate alla rete (erosione, migrazione, stenosi) possono essere previste nell’1-3% dei casi. In un ampio studio finlandese del 2018 con oltre 500 pazienti, il tasso di recidiva era del 7,1% [1].
Ampi studi comparativi (studio PROSPER 2013 [2], analisi Cochrane 2015 [3]), invece, non mostrano differenze significative nel tasso di recidiva e per quanto riguarda il prolasso mucoso residuo, l’incontinenza e la costipazione tra le procedure. Nello studio PROSPER, il tasso di recidiva era compreso tra il 13 e il 26%, a seconda della procedura.
Tuttavia, un recente studio di registro danese con oltre 1600 pazienti ha mostrato un tasso di rioperazione significativamente più alto (soprattutto a causa di recidive) del 26% dopo la chirurgia transanale rispetto al 10% dopo la chirurgia transaddominale [4].
Sulla base dei dati attuali, non è possibile rispondere in modo definitivo a quale procedura sia meglio utilizzare per quale paziente. La rettopessi laparoscopica con rete ventrale secondo D’Hoore è, a nostro avviso, il metodo chirurgico di scelta per i pazienti ‘in forma’, in quanto le condizioni anatomiche vengono ricostruite e le strutture nervose autonome vengono risparmiate. Le operazioni transanali sono riservate ai pazienti anziani, polimorfi o con piccoli prolassi.
Nel caso attuale della signora H., è stato diagnosticato un prolasso rettale esterno, che ha chiaramente limitato la sua qualità di vita. Poiché non aveva diagnosi secondarie rilevanti nonostante l’età avanzata, abbiamo eseguito una procedura laparoscopica con rettopessi a rete secondo D’Hoore. La lassazione per la colonscopia era difficile per il paziente, ma possibile in condizioni di degenza. La successiva colonscopia ha mostrato solo alcuni polipi, che potevano essere rimossi, e solo una moderata diverticolosi sigmoidea, che finora non aveva causato alcun sintomo. Pertanto, non abbiamo eseguito una resezione sigmoidea. La paziente ha mostrato un’incontinenza di grado I (il vento non può essere trattenuto) dopo il recupero.
Messaggi da portare a casa
- Il prolasso rettale non è una malattia a sé stante, ma un sintomo di un’insufficienza del pavimento pelvico che spesso si sviluppa in modo multifattoriale.
- Il prolasso rettale si riconosce dal ripiegamento circolare e deve essere distinto dal prolasso anale, che viene diagnosticato dal ripiegamento radiale.
- La rettopessi laparoscopica con rete ventrale secondo D’Hoore è la migliore opzione terapeutica in assenza di controindicazioni e la procedura preferita da noi dell’Ospedale Cantonale di Frauenfeld.
- Le operazioni transanali sono riservate ai pazienti anziani, polimorfi o con piccoli prolassi.
Letteratura:
- Mäkelä-Kaikkonen J, et al: La rettopessi ventrale migliora la funzione del pavimento pelvico a lungo termine? Dis Colon Rectum 2018; 61: 230-238.
- Senapati A, et al: PROSPER: un confronto randomizzato dei trattamenti chirurgici per il prolasso rettale. Colorectal Dis 2013; 15: 858-870.
- Tou S, et al: Chirurgia per il prolasso rettale completo (a tutto spessore) negli adulti. Cochrane Database of Systematic Reviews 2015; 11. art. No.: CD001758.
- Bjerke T, et al: Un decennio di chirurgia del prolasso rettale: uno studio nazionale. International Journal of Colorectal Disease 2018; 33: 299-304.
Ulteriori letture:
- Bordeinaou L, et al: Prolasso rettale: una panoramica delle caratteristiche cliniche, della diagnosi e delle strategie di gestione specifiche per il paziente. J Gastrointest Surg 2014; 18(5): 1059-1069.
- D’Hoore A, et al: Esito a lungo termine della rettopessi ventrale laparoscopica per il prolasso rettale totale. Br J Surg 2004; 91: 1500-1505.
- Gingert Ch, et al: Rektumprolaps, Koloproktologie, Georg Thieme Verlag 2016.
- Kairaluoma MV, Kellokumpu IH: Aspetti epidemiologici del prolasso rettale completo. Scand J Surg 2005; 94: 207-210.
- Matzel KE, et al: Prolasso rettale – approccio addominale o locale. Chirurgo 2008; 79: 444-451.
PRATICA GP 2018; 13(6): 19-22











