Al congresso DGIM sono state discusse le varie opzioni terapeutiche per la sindrome dell’intestino irritabile. A quanto pare, i medici di base tedeschi privilegiano soprattutto i probiotici, gli spasmolitici e i fitoterapici nel trattamento. Quali altre misure sono disponibili?
Secondo le attuali conoscenze, nell’IBS, un’alterazione dell’asse intestino-cervello porta ad un aumento della percezione del dolore viscerale e della motilità intestinale. Un cambiamento nel microbioma sembra avere un ruolo causale. L’IBS è tipicamente associata a gonfiore, diarrea o costipazione e dolore addominale. L’umore depressivo spesso accompagna i sintomi.
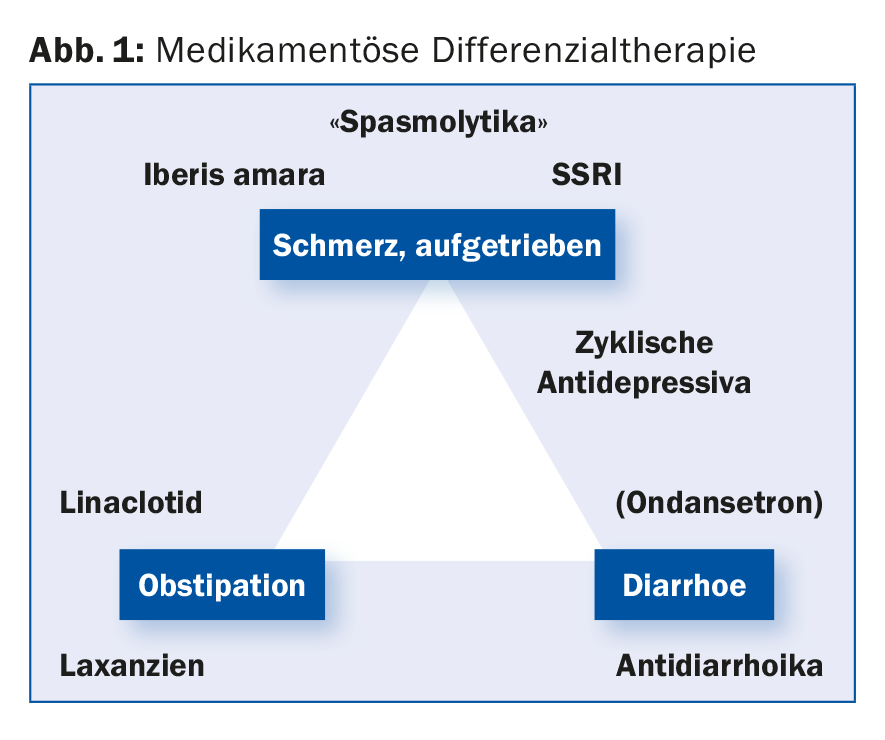
Secondo un sondaggio presentato come poster al congresso, i medici di base tedeschi preferiscono il trattamento con probiotici, spasmolitici e fitoterapici. I fornitori di cure primarie hanno quindi considerato le tre classi di farmaci più efficaci, per le quali esistono le prove più deboli negli studi, secondo il Prof. Stefan Müller-Lissner, MD, Park-Klinik Weissensee, Berlino. Le incertezze nella diagnosi dell’IBS (32 malattie diverse) e nella sua terapia differenziale farmacologica (Fig. 1) non facilitano la gestione dei pazienti affetti. La sindrome dell’intestino irritabile non ha una fisiopatologia uniforme, che è già suggerita dalla classificazione nei sottotipi sindrome dell’intestino irritabile del tipo dominante la diarrea e dominante la costipazione o con comportamento alternato delle feci.
Tuttavia, la sindrome dell’intestino irritabile è associata a disturbi periferici e sistemici definiti, ha affermato il Prof. Dr. Michael Schemann, dell’Università Tecnica di Monaco, in occasione del meeting annuale della Società Tedesca di Medicina Interna (DGIM). Conosciamo i percorsi di segnalazione disturbati nel cervello, ma questo non significa che la malattia si manifesti solo nel sistema nervoso centrale. Esempi di correlati organici (misurabili) nella SII sono i disturbi della motilità intestinale o la sindrome da acidosi biliare. Con l’aiuto dei biomarcatori, è ora possibile identificare i sottotipi di RDS e trattarli in modo più specifico. Attualmente, i biomarcatori di una patologia trattabile sono il transito colonico a 48 ore (disturbo della motilità) e le proteasi nel surnatante mucoso (disturbi sensomotori periferici). L’analisi dei campioni di feci o la misurazione dei mediatori immunitari possono essere considerati ulteriori candidati biomarcatori. Tuttavia, questi marcatori non vengono utilizzati di routine.
Terapia: farmaci, dieta e probiotici
Una condizione per la comparsa dei sintomi dell’intestino irritabile è la valutazione affettiva dei sintomi da parte del paziente. “Ha bisogno di un segnale periferico come innesco iniziale”, ha detto il Prof. Müller-Lissner. I fattori scatenanti possono essere la motilità (anormale), alcuni componenti alimentari, i batteri o la formazione di gas. Questi fattori scatenanti possono essere utilizzati anche per classificare i diversi approcci terapeutici: Dieta, probiotici e terapie farmacologiche. Nel complesso, non esiste una terapia rivoluzionaria; nella modulazione del dolore, gli antidepressivi triciclici o gli SSRI danno sollievo, con lo svantaggio che devono essere assunti a lungo termine (invece di essere “on-demand” come altri farmaci), dice l’esperto.
Dieta: Fibre alimentari e FODMAP
La raccomandazione di privilegiare una dieta ricca di fibre, ad esempio con crusca di grano e bucce di psillio, finora è stata in grado di mostrare solo un beneficio borderline negli studi, afferma il Prof. Müller-Lissner. Negli ultimi anni, è emersa come più efficace la cosiddetta dieta FODMAP, ossia una dieta che evita alcuni tipi di frutta e verdura. L’acronimo sta per “Fruttani, Oligosaccaridi, Disaccaridi, Monosaccaridi (e) Polioli”. Tali carboidrati e alcoli dello zucchero si trovano in molti alimenti e sono quasi completamente scomposti e assorbiti nell’intestino tenue delle persone sane. Nei pazienti con intestino irritabile, questi possono non essere completamente scomposti e finire nel colon. Aumentano l’afflusso di acqua nell’intestino e, una volta raggiunto il colon, vengono fermentati dai batteri intestinali. Questo porta alla formazione di gas. Il risultato può essere una sgradevole flatulenza, diarrea o dolori addominali poco chiari. Le fonti di FODMAP includono broccoli, cavolfiori, piselli, patate, porri e cipolle, oltre a mele, albicocche, ciliegie, pere, prugne e frutta secca.
Motilità anormale: spasmolitici, olio di menta piperita e lassativi.
L’anomalia della motilità del tratto gastrointestinale può manifestarsi come dolore addominale. Come spasmolitico antico ma meno conosciuto, l’olio di menta piperita può essere utilizzato con buona efficacia nei pazienti con intestino irritabile. Ciò è dovuto all’elevata biodisponibilità dell’olio di menta piperita. L’anticolinergico ioscina (Buscopan®) è altrettanto efficace nel trattamento del dolore addominale crampiforme nella sindrome dell’intestino irritabile. Per la mebeverina, invece, le meta-analisi non hanno dimostrato un effetto significativo.
I lassativi possono essere utilizzati per trattare la stitichezza e il gonfiore. L’agonista del recettore della guanilato ciclasi C, linaclotide, che viene utilizzato per trattare la sindrome dell’intestino irritabile con costipazione, ha dimostrato di avere anche un effetto analgesico nei topi ipersensibili.
Microbiomodulazione: probiotici e antibiotici
La scomposizione della fibra alimentare da parte del microbiota determina la formazione di gas; al contrario, nei pazienti con meteorismo sono state riscontrate anomalie nella colonizzazione batterica dell’intestino. Tuttavia, è stato dimostrato che i probiotici hanno un effetto limitato sul gonfiore e sul dolore addominale. L’antibiotico non assorbibile rifaximina è risultato superiore al placebo nel migliorare il meteorismo.
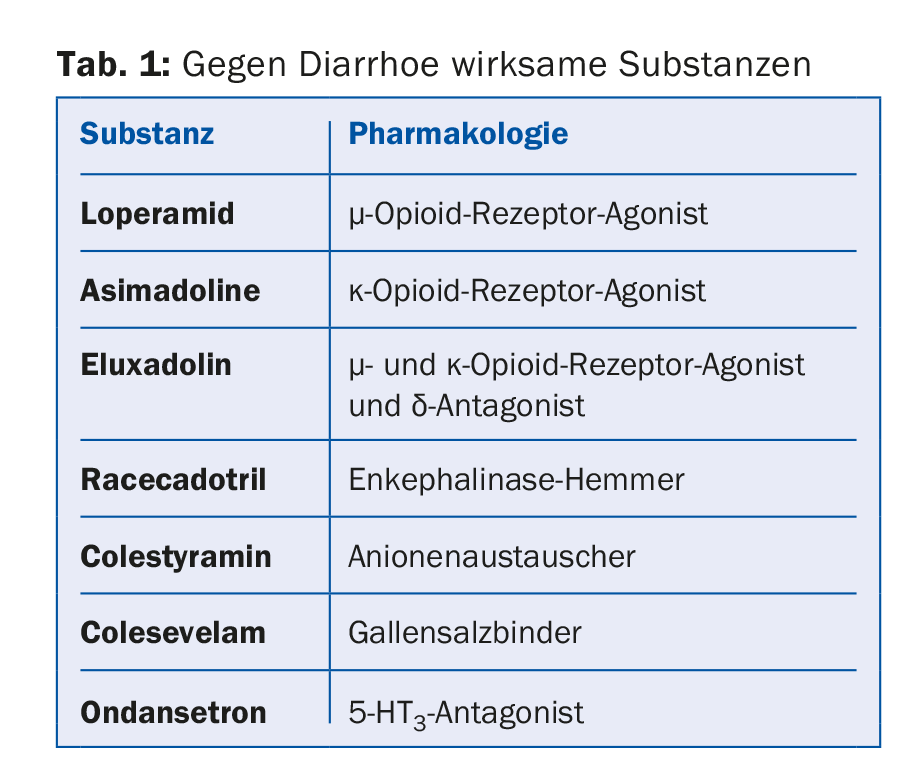
Diarrea: Loperamide e nuove sostanze (Tab. 1)
Oltre ai noti agenti antidiarroici, i leganti degli acidi biliari possono essere utilizzati nel trattamento della sindrome dell’intestino irritabile. Gli acidi biliari stimolano la motilità e la secrezione nel colon, determinando un tempo di transito più breve e favorendo la diarrea. La terapia con un legante degli acidi biliari come la colestiramina o il colesevelam può ritardare lo svuotamento del colon nei pazienti con IBS di tipo diarroico.
Sintomi generali dell’intestino irritabile: Iberis amara
Per il cocktail di erbe Iberogast®, composto da fiori di trifoglio amaro (Iberis amara) e da altre otto combinazioni di camomilla, cumino, melissa, menta piperita, celidonia, liquirizia, angelica e cardo mariano, esiste uno studio originale che mostra un miglioramento del dolore parametrico e della sintomatologia globale. Il meccanismo d’azione è, tra l’altro, un’influenza sulla soglia periferica degli stimoli mucosi. Il preparato è approvato per l’indicazione “sindrome dell’intestino irritabile”.
Fonte: Congresso della DGIM, 14-17 aprile 2018, Mannheim
Ulteriori letture:
- Enck P, et al.: Sindrome dell’intestino irritabile – dissezione di una malattia. Una polemica in 13 passi. Z Gastroenterol 2017 Jul; 55(7): 679-684.
- Ford AC, et al: Monografia dell’American College of Gastroenterology sulla gestione della sindrome dell’intestino irritabile e della stipsi cronica idiopatica. Am J Gastroenterol 2014 Aug; 109(Suppl 1): S2-26.
- Wong BS, et al: L’aumento della biosintesi degli acidi biliari è associato alla sindrome dell’intestino irritabile con diarrea. Clin
- Gastroenterol Hepatol 2012; 10: 1009-1015.
- Madisch A, et al: Trattamento della sindrome dell’intestino irritabile con preparati a base di erbe: risultati di uno studio multicentrico in doppio cieco, randomizzato, controllato con placebo. Aliment Pharmacol Ther 2004 Feb 1; 19(3): 271-279.
PRATICA GP 2018; 13(5): 43-44











