Caso clin ico: Un bambino di otto giorni si presenta con nuove vesciche presenti da tre giorni. Il bambino è in buone condizioni generali e febbricitante. Non ci sono risultati anomali nello stato interno al momento del ricovero. Non c’è una storia familiare nota di malattie della pelle.
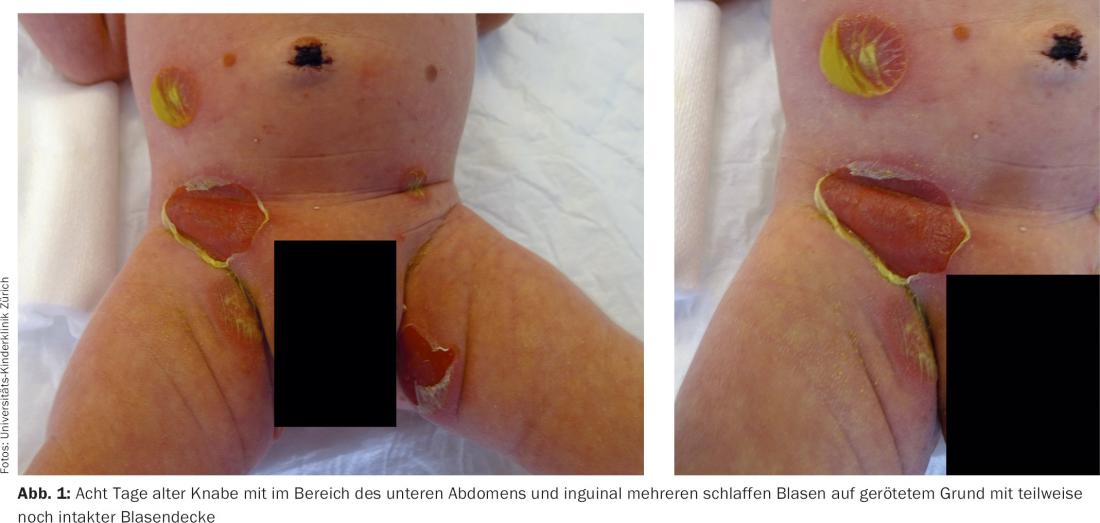
Quadro clinico: Inguinali, glutei, sul basso addome e sul polso destro, si trovano circa 1-2 cm di vesciche grandi e flaccide, nonché erosioni superficiali (Fig. 1). Le vesciche sono sierose, le membrane mucose sono poco appariscenti.
Quiz
Sulla base di questi risultati, qual è la diagnosi più probabile?
A Impetigine bollosa
B Sindrome cutanea scottata da stafilococco
C Epidermolisi bollosa ereditaria
D Pemfigo vulgaris neonatale
E Ittiosi epidermolitica
Diagnosi e discussione: Sulla base dei risultati attuali, abbiamo fatto la diagnosi di impetigine bollosa. Sono stati prelevati dei tamponi per la diagnosi microbiologica (naso, ombelico, inguine) ed è stata iniziata una terapia antibiotica endovenosa con clindamicina. Il trattamento locale è stato effettuato con octenidina (Octenisept® gel) alternata a mupirocina (Bactroban® unguento). Con il rilevamento dello Staphylococcus aureus nei tamponi nasali, ombelicali e inguinali, è stata confermata la diagnosi di impetigine bollosa.
Gli stafilococchi del gruppo fagico II (tipi 71 e 55) sono agenti causali dell’impetigine bollosa e della sindrome della pelle scottata da stafilococco (SSSS). Le tossine esfoliative dello S. aureus (ET-A e ET-B) svolgono un ruolo centrale nello sviluppo delle vesciche. Portano alla degradazione della desmogleina 1 nell’epidermide e quindi alla formazione di una fessura a livello dello strato granuloso. A causa della selettività per la desmogleina 1, non vi è alcun coinvolgimento della mucosa orale, analogamente al pemfigo foliaceo.
Di solito, la diagnosi di impetigine bollosa può essere fatta clinicamente. I test di striscio per la diagnosi microbiologica dei patogeni sono utili. Il quadro clinico è caratterizzato da vesciche fragili, da giallo-seriche a piene di pus, che si rompono rapidamente, lasciando un margine di vescica giallastra arrotolata ed erosioni superficiali che poi si incrostano. I siti di predilezione per l’impetigine bollosa nel neonato sono la regione del pannolino, l’ascella e il collo (Fig. 1). La terapia antibiotica sistemica è indicata per le forme disseminate; i singoli focolai possono essere trattati anche per via topica.
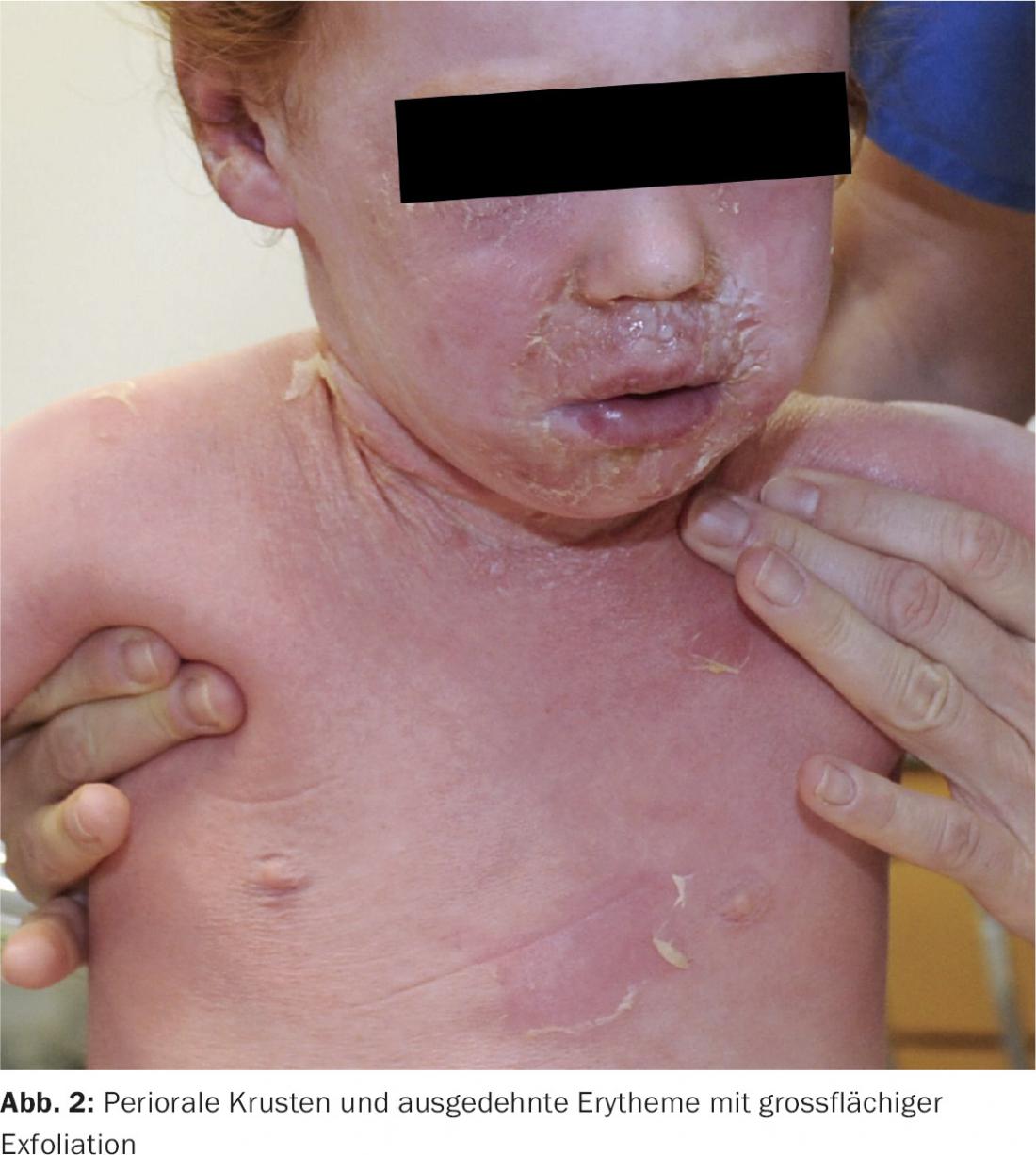
Mentre l’impetigine bollosa è un’infezione cutanea locale senza segni clinici generali, la SSSS comporta la diffusione ematogena di tossine esfoliative da un focolaio di infezione per lo più extracutaneo, spesso localizzato nella regione nasofaringea o occulto [1]. In genere, i bambini colpiti presentano croste periorali, solcate radialmente, nonché un eritema esteso e doloroso con esfoliazione secondaria su larga scala nei casi più gravi (Fig. 2).
Vesciche estese nel periodo neonatale e infantile sono sempre un sintomo di allarme e richiedono un rapido invio a un istituto esperto nella terapia intensiva dei bambini piccoli. Oltre all’impetigine bollosa/SSSS, devono essere prese in considerazione altre infezioni (herpes simplex, varicella, ecc.), dermatosi bollose autoimmuni, genodermatosi (epidermolisi bollosa, ittiosi epidermolitica), mastocitosi, reazioni gravi ai farmaci e altro. Oltre agli esami microbiologici, possono essere utili i test di laboratorio (ad esempio, il rilevamento degli autoanticorpi) e una biopsia cutanea.
Letteratura:
- Handler MZ, Schwartz RA: Sindrome della pelle scottata da stafilococco: diagnosi e gestione nei bambini e negli adulti. J Eur Acad Dermatol Venereol 2014; 28(11): 1418-1423.
Ulteriori letture:
- George A, et al: Pustole estese in un neonato. Diagnosi: impetigine neonatorum. Dermatologia pediatrica 2014; 31(5): 609-610.
- Antaya RJ, Robinson DM: Vesciche e pustole nel neonato. Pediatr Ann 2010; 39(10): 635-645.
- Hussain S, Venepally M, Treat JR: Vescicole e pustole nel neonato. Semin Perinatol 2013; 37(1): 8-15.
PRATICA DERMATOLOGICA 2015; 25(5): 25-26