A prevalência da fibrilação atrial está a aumentar. A partir dos 65 anos, recomenda-se o rastreio de todos os pacientes, uma vez que os sintomas não são muitas vezes muito específicos. A fibrilação atrial é uma síndrome, os factores de risco devem ser controlados e a prevenção de eventos cerebrovasculares é extremamente importante.
A fibrilação atrial (FA) é provavelmente a arritmia cardíaca mais comum na prática geral. Está a aumentar rapidamente devido à estrutura etária da população e ao desenvolvimento de factores de risco, especialmente a obesidade. O risco de vida em pessoas com mais de 40 anos de idade é de cerca de 25%. A fibrilação atrial ocorre mais frequentemente nos homens e com a idade a aumentar [1]. Em contraste com a fibrilação atrial, na agitação atrial os átrios são uniformemente excitados (com uma frequência de agitação de 250 a 350 contracções por minuto), mas a capacidade de bombeamento dos átrios também é reduzida.
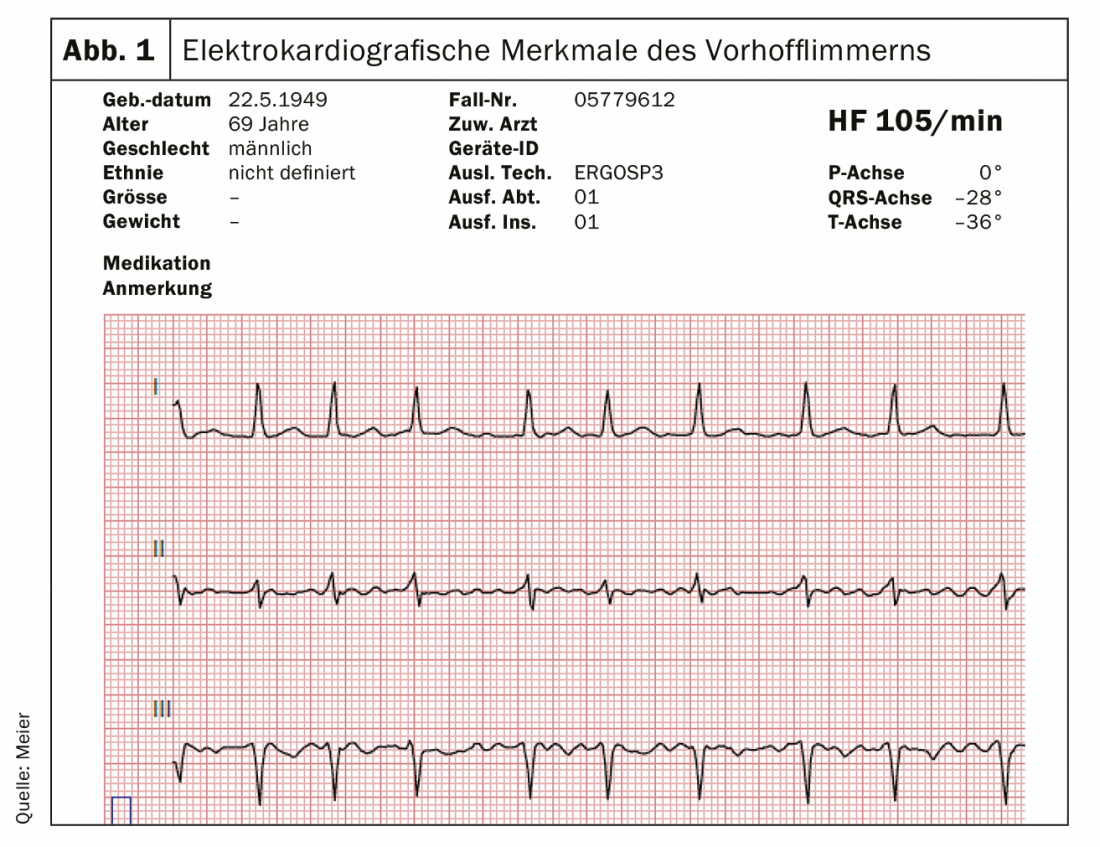
Os intervalos RR na fibrilação atrial não seguem um padrão repetitivo. São “irregularmente irregulares”, pelo que existe uma arritmia completa (Fig. 1) . Embora haja actividade eléctrica em alguns cabos que podem indicar algo como ondas P, não há ondas P definidas. Mesmo que se possa definir um comprimento de ciclo atrial (o intervalo entre duas activações atriais ou o intervalo P-P), este é irregular e frequentemente inferior a 200 milissegundos (o que corresponde a uma frequência atrial de mais de 300 batimentos por minuto).
Quais são os efeitos?
A fibrilação atrial é relevante de várias maneiras. Pode ter consequências adversas relacionadas com uma redução do débito cardíaco e a formação de trombos no átrio e no tubo atrial. Além disso, os doentes afectados podem estar em risco aumentado de mortalidade e, segundo estudos recentes, de demência [2].
Por ser uma doença crónica, os pacientes habituam-se aos sintomas e adaptam o seu estilo de vida. No entanto, a fibrilação atrial limita frequentemente a qualidade de vida, especialmente dos pacientes activos mais jovens. Não é raro que a fibrilação atrial seja principalmente assintomática. Os pacientes têm frequentemente uma tolerância mais fraca ao exercício e a dispneia ou dores no peito. Nem todos sofrem dos sintomas típicos, tais como palpitações (visão geral).

Tipos e causas de fibrilação atrial
A fibrilação atrial é uma síndrome relativamente heterogénea, muitas vezes secundária a outros problemas cardíacos ou extracardíacos. No entanto, devemos tratá-lo, se necessário, idealmente em conjunto com possíveis factores subjacentes e incluindo melhorias no estilo de vida – é aí que o prestador de cuidados primários é a autoridade ideal.
Hipertensão arterial, obesidade, hipertiroidismo, álcool, após cirurgia cardíaca, pericardite, enfarte do miocárdio (IM), embolia pulmonar, doença pulmonar e outros factores podem desencadear ou promover a FA.
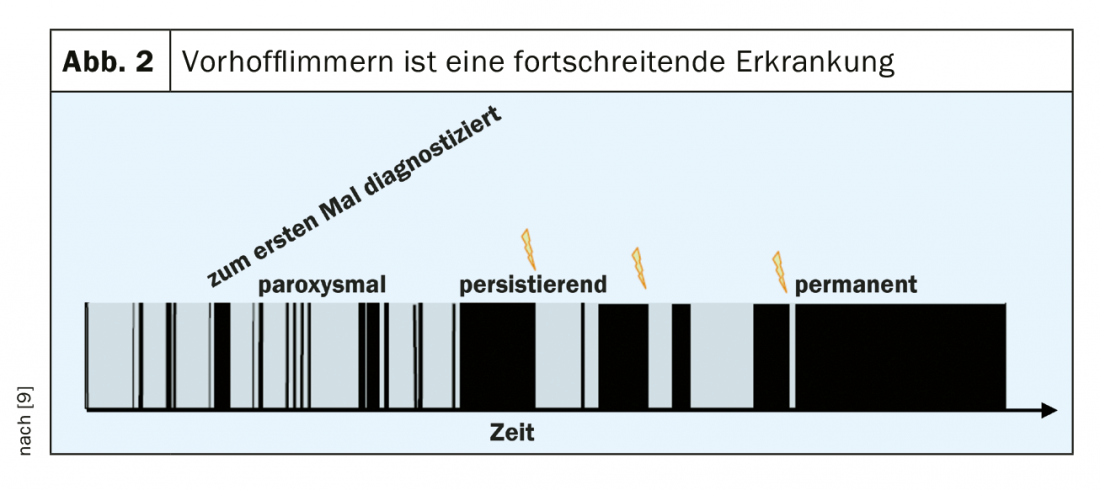
Para uma gestão óptima, é importante lembrar que a fibrilação atrial é uma doença progressiva. A fibrilação atrial leva a uma remodelação desfavorável do átrio, e os episódios arrítmicos aumentam em frequência e duração (Fig. 2) . Existem as seguintes fases:
- Fibrilação atrial diagnosticada pela primeira vez
- Fibrilação atrial paroxística, converte-se no prazo máximo de sete dias, frequentemente no prazo de 48 horas.
- Fibrilação atrial persistente (>7 dias).
- Fibrilação atrial permanente, ou seja, fibrilação atrial aceite pelo paciente (e pelo médico), normalmente >1 ano
Enquanto a fibrilação atrial tipicamente transita de um estado paroxístico para um estado persistente, os pacientes também podem ter ambos os tipos ao longo das suas vidas.
Que conselhos de tratamento é agora importante para o médico de clínica geral?
A detecção precoce é crucial!
O principal factor decisivo é o reconhecimento desta arritmia. Os sintomas, como mencionado, muitas vezes não são específicos. O rastreio regular é óptimo, quer através de pulso ou com um ECG verificado a partir dos 65 anos de idade e especialmente em doentes em risco (insuficiência cardíaca, hipertensão, obesidade) [3].
Prevenção – há muito subestimada
Embora tenham sido identificados factores de risco para o desenvolvimento da FA, ainda não foram claramente identificadas estratégias de prevenção que reduzam significativamente o risco. Contudo, é evidente que a actividade física moderada e regular e a redução do peso podem reduzir significativamente a carga de AF [4,5]. Uma dieta mediterrânica enriquecida com azeite ou mistura de frutos secos também reduz o risco de FA (HR 0,62; 95% CI 0,45-0,85) [6].
Decisão terapêutica
Há duas decisões principais que precisam de ser tratadas imediatamente nos doentes com FA recentemente encontrada:
- Anticoagulação (para reduzir a embolização sistémica)?
- Ritmo ou controlo de frequência?
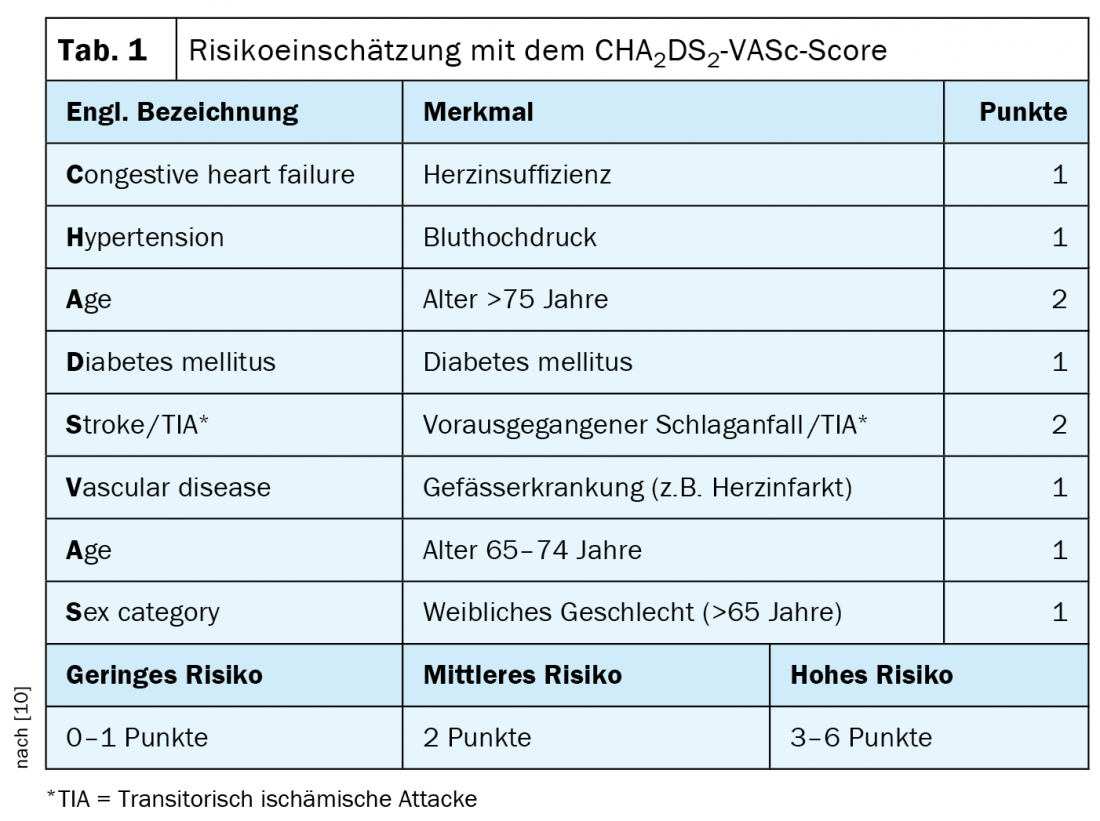
O risco de tromboembolização é avaliado utilizando a pontuação CHA2DS2-VASc (tab. 1) . Os doentes com uma pontuação ≥2 devem ser anticoagulados se o risco de embolia exceder o risco de hemorragia. Além disso, os doentes em que a cardioversão (eléctrica ou farmacológica) ao ritmo sinusal está a ser considerada devem ser anticoagulados (independentemente da pontuação CHA2DS2-VASc ou do método de cardioversão, seja eléctrico ou farmacológico). A aspirina como alternativa à anticoagulação já não é recomendada.
O controlo da taxa deve ser sempre primário de qualquer forma – com drogas que abrandam a condução atrioventricular (AV), tais como bloqueadores beta, bloqueadores dos canais de cálcio ou digoxina. O objectivo deve ser reduzir a taxa ventricular para <110/min (a longo prazo para <80).
O controlo do ritmo deve ser sempre considerado, se possível, excepto no caso de:
- doentes idosos assintomáticos,
- doentes assintomáticos com fibrilação atrial persistente a longo prazo (>3-5 anos),
- átrio esquerdo severamente aumentado (>5,5 cm), uma vez que a taxa de sucesso é limitada.
Deve ser considerado especialmente se o doente for muito sintomático, em doentes mais jovens ou se a função do LV diminuir na FA. Como mencionado acima, a FA é uma doença progressiva; especialmente na FA persistente, há uma remodelação estrutural e eléctrica irreversível que se torna cada vez mais resistente à terapia. A decisão de fazer uma verificação do ritmo deve, portanto, ser tomada com antecedência.
Tipos de controlo de ritmo
Felizmente, existem agora várias opções de tratamento para alcançar o ritmo sinusal:
- Electroconversão
- Cardioversão medicinal
- Ablação baseada em cateteres (termo- ou crioablação)
- Ablação cirúrgica (MAZE)
A electroconversão é um método bom e rapidamente acessível, mas muitas vezes só tem sucesso a curto prazo.
A terapia com medicamentos é, em princípio, uma boa opção. No entanto, embora a maioria dos medicamentos antiarrítmicos tenham um efeito antiarrítmico no que diz respeito à fibrilação atrial, são pró-arrítmicos no que diz respeito às arritmias ventriculares ainda mais perigosas e também têm alguns outros efeitos secundários. Assim, estes pacientes devem ser bem monitorizados, entre outras coisas no que diz respeito ao tempo de QT. Com flecainida e propafenona, as doenças estruturais do coração devem ser primeiro descartadas.
A terapia de ablação vem com algum risco periprocedural, mas isto é a curto prazo e minimiza a necessidade de medicamentos antiarrítmicos a longo prazo. Dados recentes mostram mesmo uma redução de 38% na mortalidade e hospitalizações após a ablação em doentes com insuficiência cardíaca (CASTLE-AF), com um “número necessário para tratar” de oito [7]. No entanto, nunca foi provado que o risco de embolização também diminua. A anticoagulação continua, portanto, a ser necessária.
As recidivas precoces (<3 meses após a ablação) ocorrem em cerca de 40% dos casos com ablação térmica e em cerca de 17% dos casos com o criobalão. As recidivas precoces devem ser tratadas imediatamente com terapia antiarrítmica (droga ou electroconversão).
As recidivas tardias (>3 meses) ocorrem em cerca de 50% após uma primeira ablação. Com vários procedimentos, a taxa de sucesso a longo prazo é de quase 80%. Com o avanço da metodologia e o uso de drogas antiarrítmicas transitórias após a ablação, estas taxas de recorrência estão a diminuir. Em geral, o peso global das arritmias atriais diminui cerca de 86% após as ablações.
As hipóteses de sucesso dependem da doença cardiovascular subjacente, como a hipertensão, doença cardíaca (doença valvular), idade avançada, fibrilação atrial persistente versus paroxística, dilatação atrial e apneia obstrutiva do sono não tratada. É portanto melhor começar a terapia cedo do que tarde. O doente deve também ser tratado para os co-factores da tensão arterial, apneia do sono e peso.
O que fazer em caso de hemorragia?
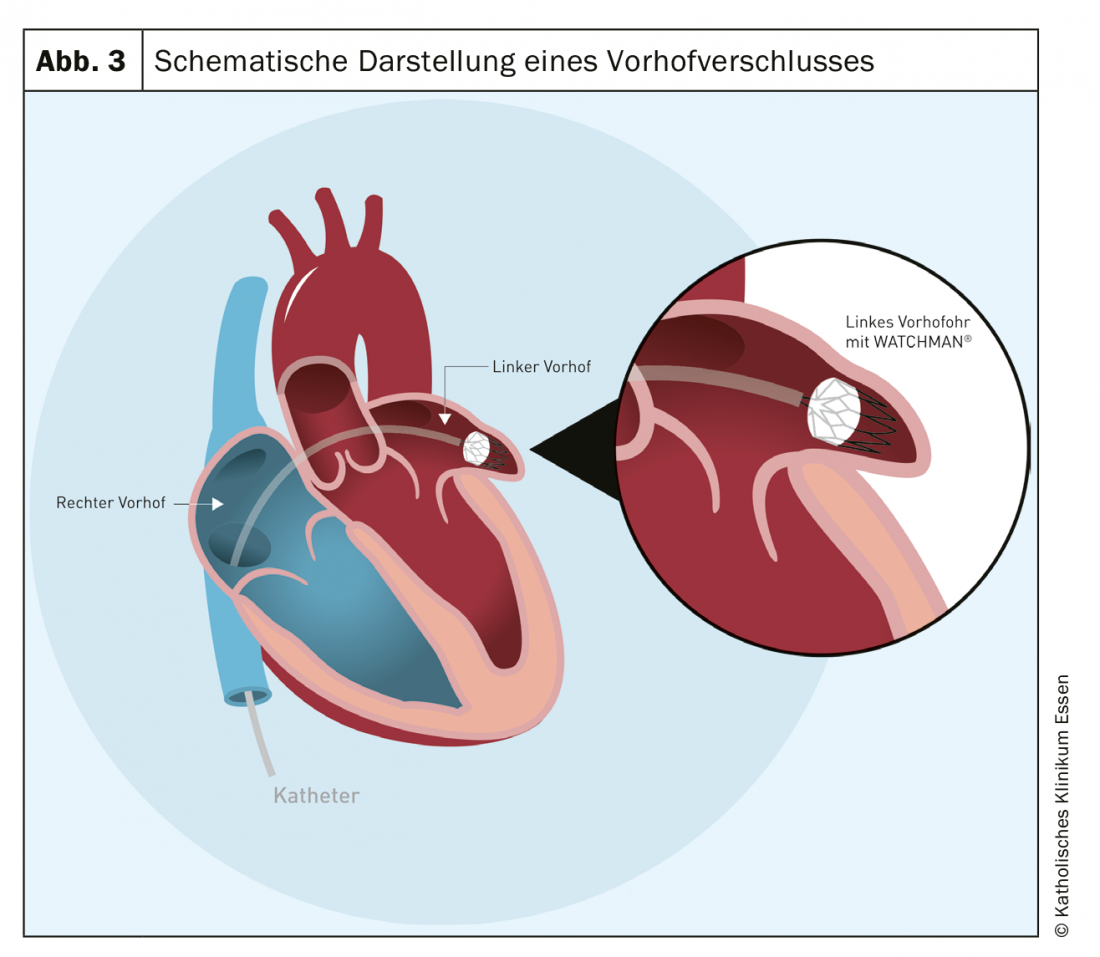
Em geral, os doentes em que o risco de sangramento excede o risco de tromboembolismo não devem ser anticoagulados. No entanto, o risco de hemorragias relevantes com anticoagulação a longo prazo é considerável, mesmo com os anticoagulantes mais recentes (NOACS). Durante muito tempo, este foi um problema quase insolúvel. O encerramento percutâneo do ouvido atrial desenvolveu-se como uma alternativa válida.
Os trombos em fibrilação atrial ocorrem predominantemente na orelha atrial esquerda. O encerramento desta estrutura com um ocludente especial elimina esta fonte de embolia. O ensaio PROTECT-AF randomizado mostrou que tal oclusão é pelo menos equivalente à anticoagulação oral, com um risco significativamente reduzido de sangramento (Fig. 3) [8]. O encerramento do apêndice atrial pode ser útil nas seguintes situações:
- Alto risco de hemorragia
- História da hemorragia
- Má adesão dos pacientes
- Risco de queda
- Preferência/recusa de anticoagulação por parte do paciente
Conclusão
A fibrilação atrial é uma síndrome muito relevante que é subdiagnosticada devido aos sintomas frequentemente ausentes ou assintomáticos. Tem grande relevância, como estudos recentes mostram, com risco tromboembólico aumentado, bem como uma correlação com demência e mortalidade. A anticoagulação é principalmente importante, e se houver risco de hemorragia, pode ser necessário o encerramento percutâneo do apêndice atrial. Se o controlo do ritmo for considerado, não deve ser adiado demasiado tempo devido à remodelação negativa do átrio em AF.
Mensagens Take-Home
- A fibrilação atrial está a aumentar significativamente em frequência.
- É importante examinar os doentes em risco e os doentes com mais de 65 anos, uma vez que os sintomas não são muitas vezes muito específicos.
- A fibrilação atrial é uma síndrome, os factores de risco devem ser controlados, tais como hipertensão, obesidade e inactividade física. Uma dieta mediterrânica é ideal.
- Uma “verificação de frequência” deve ser sempre feita, uma “verificação de ritmo” adicional, dependendo dos sintomas e do estado do paciente.
- A prevenção de eventos cerebrovasculares é uma prioridade absoluta: Anticoagulação ou, em alternativa, encerramento percutâneo do apêndice atrial.
Literatura:
- Go AS, et al: Prevalência de fibrilação atrial diagnosticada em adultos: implicações nacionais para a gestão do ritmo e prevenção de AVC: o Estudo AnTicoagulation and Risk Factors in Atrial Fibrillation (ATRIA). JAMA 2001; 285(18): 2370-2375.
- Gaita F, et al: Prevalência de isquemia cerebral silenciosa em fibrilação atrial paroxística e persistente e correlação com a função cognitiva. J Am Coll Cardiol 2013; 62(21): 1990-1997.
- Freedman B, et al: Screening for Atrial Fibrillation: A Report of the AF-SCREEN International Collaboration. Circulação 2017; 135(19): 1851-1867.
- Pathak RK, et al: Estudo de redução agressiva do factor de risco para a fibrilação atrial e implicações para o resultado da ablação: o estudo de coorte ARREST-AF. J Am Coll Cardiol 2014; 64(21): 2222-2231.
- Abed HS, et al: Effect of weight reduction and cardiometabolic risk factor management on symptom burden and severity in patients with atrial fibrillation: a randomized clinical trial. JAMA 2013; 310(19): 2050-2060.
- Estruch R, et al: Prevenção primária de doenças cardiovasculares com uma dieta mediterrânica. N Engl J Med 2013; 368: 1279-1290.
- Marrouche NF, et al: Catheter Ablation for Atrial Fibrillation with Heart Failure (Ablação por Fibrilação Atrial com Insuficiência Cardíaca). N Engl J Med 2018; 378: 417-427.
- Reddy VY, et al: 5-Year Outcomes After Left Atrial Appendage Closure: From the PREVAIL and PROTECT AF Trials. J Am Coll Cardiol 2017; 70(24): 2964-2975.
- Kirchhof P, et al: Early and comprehensive management of atrial fibrillation: executive summary of the proceedings from the 2nd AFNET-EHRA consensus conference ‘research perspectives in af’. Eur Heart J 2009; 30(24): 2969-2977c.
- www.vorhofflimmern.de/content/wie-kann-man-das-schlaganfallrisiko-mit-dem-cha2ds2-vasc-score-abschaetzen, último acesso 23.05.19.
- Colilla S, et al: Estimativas da incidência e prevalência actuais e futuras da fibrilação atrial na população adulta dos EUA. Am J Cardiol 2013; 112(8): 1142-1147.
PRÁTICA DO GP 2019; 14(6): 5-8