As doenças alérgicas estão entre as doenças mais comuns a nível mundial, mesmo que a sua relevância seja avaliada de forma diferente e muitas queixas sejam subsumidas sob o termo “alergia”. Fundamental para o diagnóstico de alergia é a identificação da fonte alergénica relevante e dos alergénicos. Um diagnóstico correcto é a pedra angular para um tratamento bem sucedido. Neste artigo, os autores analisam exemplos seleccionados de inalantes e alergias alimentares mediadas por IgE (NMA).
Os dados epidemiológicos recolhidos na Suíça desde 1926 mostram um aumento significativo da alergia ao pólen de <1% nessa altura para >12% nos anos 90 e desde então um nivelamento em cerca de 20%. Em estudos recentes da Áustria e da Alemanha, mais de metade da população em geral mostra sensibilização a pelo menos um alergénio inalante [1]. Os custos socioeconómicos directos e indirectos resultantes das alergias são consideráveis. Uma estimativa em 2000 estimava os custos na Suíça em cerca de 1 bilião de francos suíços [2]. Aparentemente não está disponível nova informação. Dependendo do tipo e da gravidade de uma alergia, as pessoas afectadas são fortemente limitadas na sua qualidade de vida. Graças aos produtos OTC (“over the counter”), a maioria dos pacientes tratam-se inicialmente a si próprios ou confiam em tratamentos não convencionais. Infelizmente, muito poucas pessoas estão conscientes de que, além da prevenção, a terapia individualizada também é útil e são possíveis tratamentos específicos para alergénios.
Aspectos das alergias aero- ou inalatórias
As alergias como a alergia ao pólen provocam alterações inflamatórias nos pontos de contacto das membranas mucosas, tais como o tracto respiratório superior e inferior. Tipicamente, a rinoconjuntivite está na vanguarda da maioria dos doentes, geralmente com envolvimento bilateral dos olhos e ataques de espirros. Mas a comichão faríngea, que se estende até ao ouvido médio e é sentida como muito desagradável, também faz parte do espectro dos sintomas [3]. Mais de metade das pessoas que sofrem de alergia ao pólen desenvolvem hiper-reactividade brônquica com sintomas asmáticos após exposição prolongada a alergénios ou mesmo após anos, que se manifesta durante o esforço físico, tensão ou após infecções respiratórias. Com a exposição sazonal a alergénios (pólen, bolores sazonais), o início dos sintomas é praticamente sempre agudo – de uma hora para a outra. Por outro lado, fontes de alergia durante todo o ano, tais como ácaros do pó da casa, alguns animais ou infestações fúngicas de interior, manifestam-se geralmente de forma subliminar com um início gradual.
A grande maioria dos sintomas sazonais é causada pelo pólen de plantas polinizadas pelo vento. Na Suíça, o pólen da erva, bétula e cinza são geralmente significativos, assim como a artemísia (por exemplo, Valais) ou outros pólens, dependendo da região. Os principais alergénios polínicos de aveleira, amieiro, faia e carvalho mostram uma grande homologia ao pólen de bétula e são reactivos cruzados entre si [4]. Os sintomas perenes são frequentemente desencadeados pelo pó da casa e outros ácaros ou animais de estimação [5]. Sem dúvida, as alergias profissionais também devem ser consideradas no diagnóstico diferencial.
Aspectos das alergias alimentares
As alergias alimentares relevantes (NMA) são registadas com mais frequência nos primeiros meses e anos de vida e diminuem com a idade. Pensa-se que a NMA afecta cerca de 6% das crianças e 3-4% dos adultos [6], com diferentes alimentos (NMs) identificados como desencadeadores. Enquanto que no leite de vaca infantil, o ovo de galinha, amendoim, peixe, soja e trigo são considerados os estímulos mais comuns da NMA, nos adultos as reacções cruzadas devidas a homologias de sequência proteica estrutural entre o inalante e o alergénio alimentar desempenham um papel. Em particular, os frutos secos, todas as frutas, vários vegetais e crustáceos são causas comuns de NMA. As pessoas afectadas não têm necessariamente de sofrer de polinose ou outras alergias por inalação, mas “apenas” mostram sensibilização para o alergénio de chumbo relevante.
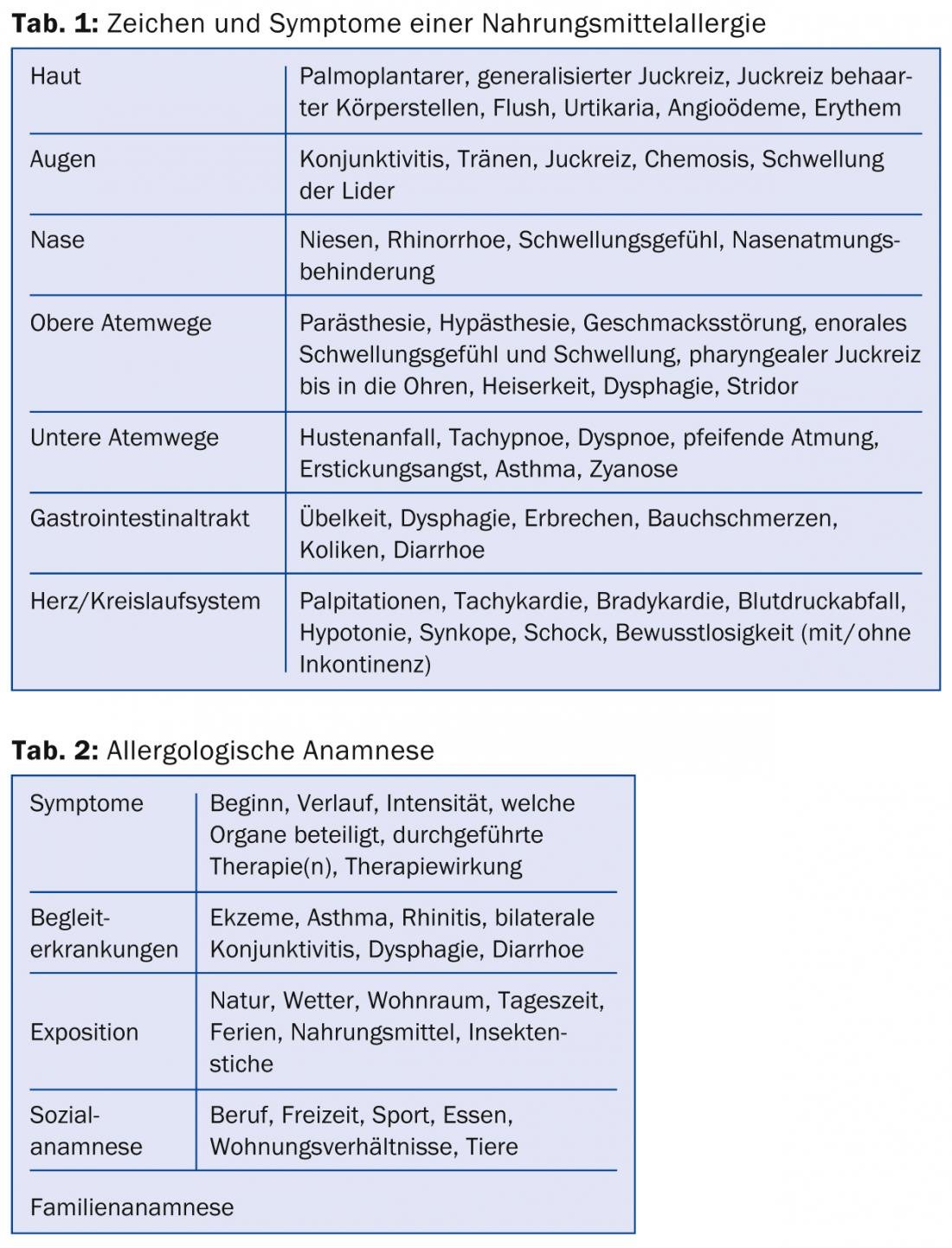
Os sintomas de NMA podem manifestar-se de forma variável (Tab. 1) . Vão desde reacções de contacto locais leves a anafilaxia severa. A NMA mediada por IgE manifesta-se geralmente rapidamente e já durante a alimentação sob a forma de prurido enoral, inchaço, “formação de afetas”, bolhas ou mordeduras nos lábios, mucosa da bochecha, língua ou garganta. Este fenómeno, que pode ser identificado em cerca de metade das pessoas alérgicas ao pólen, é chamado síndrome de alergia oral [7]. Os gatilhos mais comuns desta NMA são maçãs e avelãs (reacção cruzada com pólen de bétula). Como os alergénios causais não são estáveis ao calor nem à digestão, os sintomas limitam-se geralmente à zona da boca e da garganta. Isto significa que estes alimentos podem praticamente sempre ser apreciados aquecidos ou cozinhados sem qualquer problema.
Contudo, os NMAs também podem desencadear reacções sistémicas na pele, membranas mucosas, no tracto gastrointestinal ou respiratório, bem como no sistema circulatório (Tab. 1). Amendoins, frutos secos, sementes e grãos contêm proteínas de armazenamento ou de transferência lipídica,
que são estáveis ao calor e à digestão, o que pode levar a reacções sistémicas, mesmo severas em geral. Assim, o Ara h2 é considerado um alergénio marcador para a alergia aos amendoins, o que pode levar a reacções sistémicas. As proteínas de transferência lipídica são os principais alergénicos e encontram-se em vários frutos tais como maçã, pêssego, alperce, cereja e ameixa; normalmente, os que sofrem não são alérgicos ao pólen de bétula.
História médica
A Ana-mnesis desempenha um papel fundamental no esclarecimento das alergias. Os testes cutâneos e as determinações serológicas são outras pedras angulares no diagnóstico, mas os resultados só podem ser interpretados correctamente com base na história médica. Embora a referência local desempenhe frequentemente um papel no caso de alergias por inalação, o intervalo temporal após a ingestão e a ocorrência de sintomas é indicativo no caso dos ANMs. Pode ser útil manter um diário de sintomas. Os alérgicos ao pólen podem, por exemplo, descarregar uma aplicação gratuita (“e-symptoms App”) para o seu smartphone. Os pontos importantes de uma anamnese alergológica estão resumidos no quadro 2.
Testes cutâneos
Os testes cutâneos com várias soluções alergénicas normalizadas (Fig. 1) podem ser utilizados para clarificar a maioria das alergias por inalação, bem como a NMA.
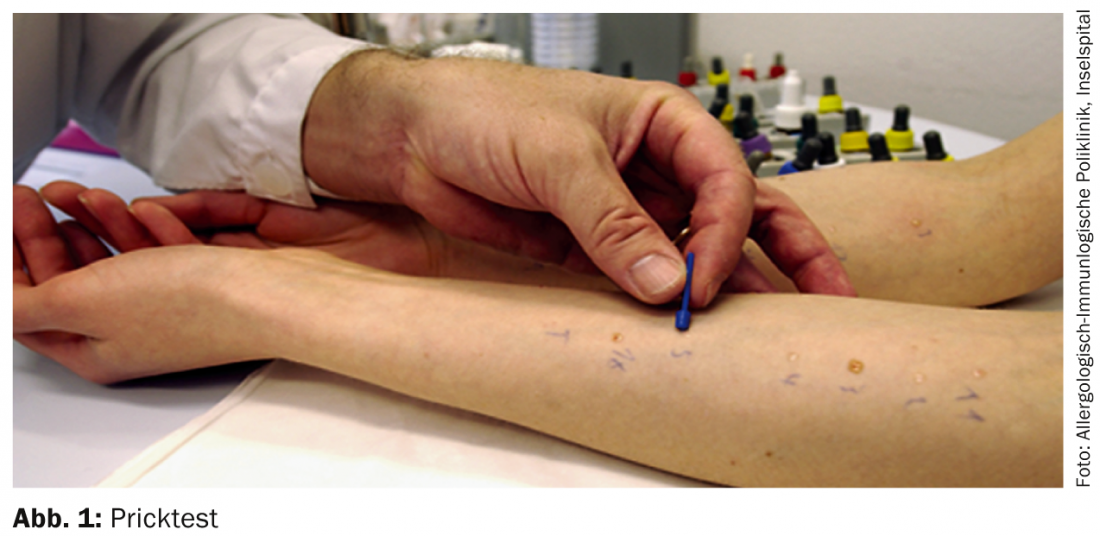
A detecção de sensibilização a um alimento é geralmente mais precisa quando são utilizados e testados alimentos nativos frescos, a preço de custo. É importante que a reacção da wheal e eritema com a suspeita de NM seja comparada e avaliada com o controlo positivo (por exemplo, histamina) 15-20 minutos após a aplicação [8].
Os testes da picada são geralmente suficientemente sensíveis. No entanto, a especificidade é limitada, uma vez que nem todas as reacções positivas aos testes cutâneos são clinicamente relevantes. Por conseguinte, referir-se sempre aos sintomas clínicos ao fazer uma avaliação. É importante que os anti-histamínicos orais sejam descontinuados cinco, de preferência sete dias antes de um teste, caso contrário a interpretação é dificultada. Outros medicamentos tais como bloqueadores dos receptores H2, antidepressivos tricíclicos ou antieméticos também podem interferir com os resultados dos testes.
Detecção serológica de IgE específico
Os anticorpos IgE específicos (sIgE) contra muitas fontes alergénicas, bem como contra alergénios maiores e alguns alergénios menores importantes podem ser determinados por vários métodos analíticos, tais como ELISA. Ao contrário do teste cutâneo, apenas os sIgE livres que circulam no sangue são detectados serologicamente. Os testes serológicos são geralmente menos sensíveis do que o teste cutâneo [9]. Nos últimos anos, a determinação da sIgE contra componentes alergénicos únicos produzidos de forma recombinante (diagnóstico de alergias baseado em componentes) tornou-se cada vez mais importante. Foi demonstrado que o diagnóstico molecular pode ser utilizado para fazer afirmações mais precisas sobre a relevância de um alergénio, tanto no caso de alergias por inalação como de NMA, ou para avaliar melhor o risco de reacções gerais [10].
Diagnóstico de alergias com base em componentes utilizando o exemplo de alergia ao pólen
Para alergias ao pólen, o sIgE pode ser determinado para alergénios maiores e menores. Embora os alergénios principais sejam característicos de uma fonte alergénica, alguns alergénios menores ou secundários têm propriedades reactivas cruzadas e são também frequentemente menos importantes do ponto de vista clínico [11]. Ao estabelecer a indicação de uma imunoterapia específica, deve ser dada atenção a este facto, uma vez que os extractos terapêuticos são normalizados para os principais alergénios. De particular preocupação para a Suíça são os principais alergénicos do pólen de bétula (Bet v 1), pólen de gramíneas (Phl p 1, Phl p 5) e pólen de cinzas (Ole e 1 [Olivenpollen-homologes Allergen]).
Diagnóstico de alergias baseado em componentes usando o exemplo de uma NMA
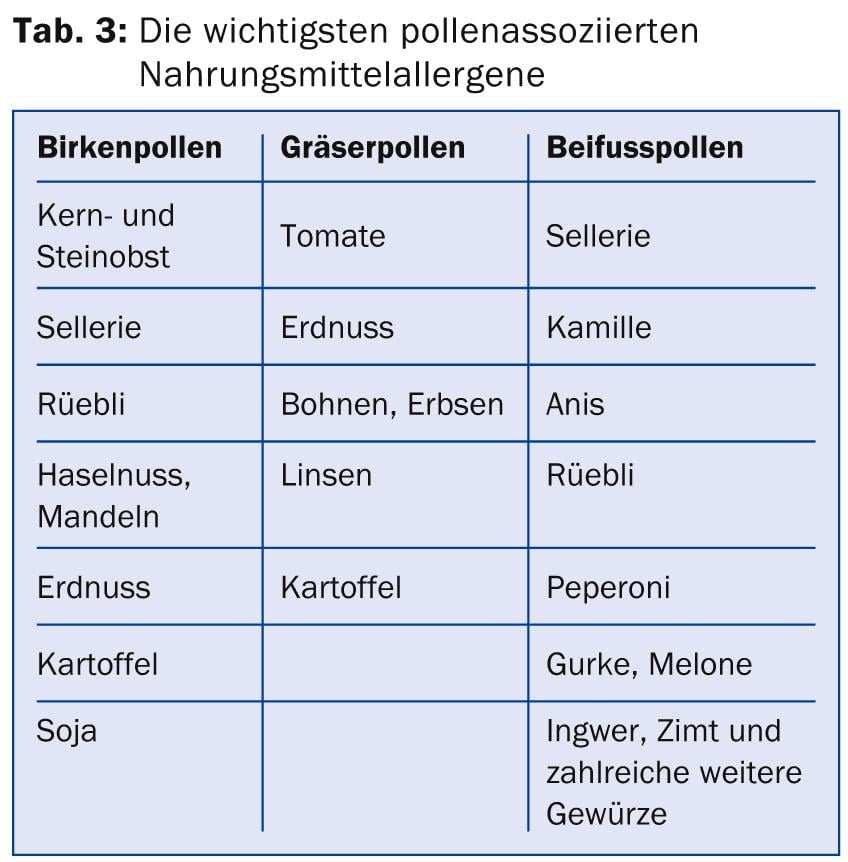
Os NMAs também podem ser melhor avaliados graças ao diagnóstico molecular. Numerosos alimentos vegetais são reactivos ao alergénio principal do pólen de bétula e podem evocar uma síndrome de alergia oral comendo um alimento fresco ou cru (Tab. 3).
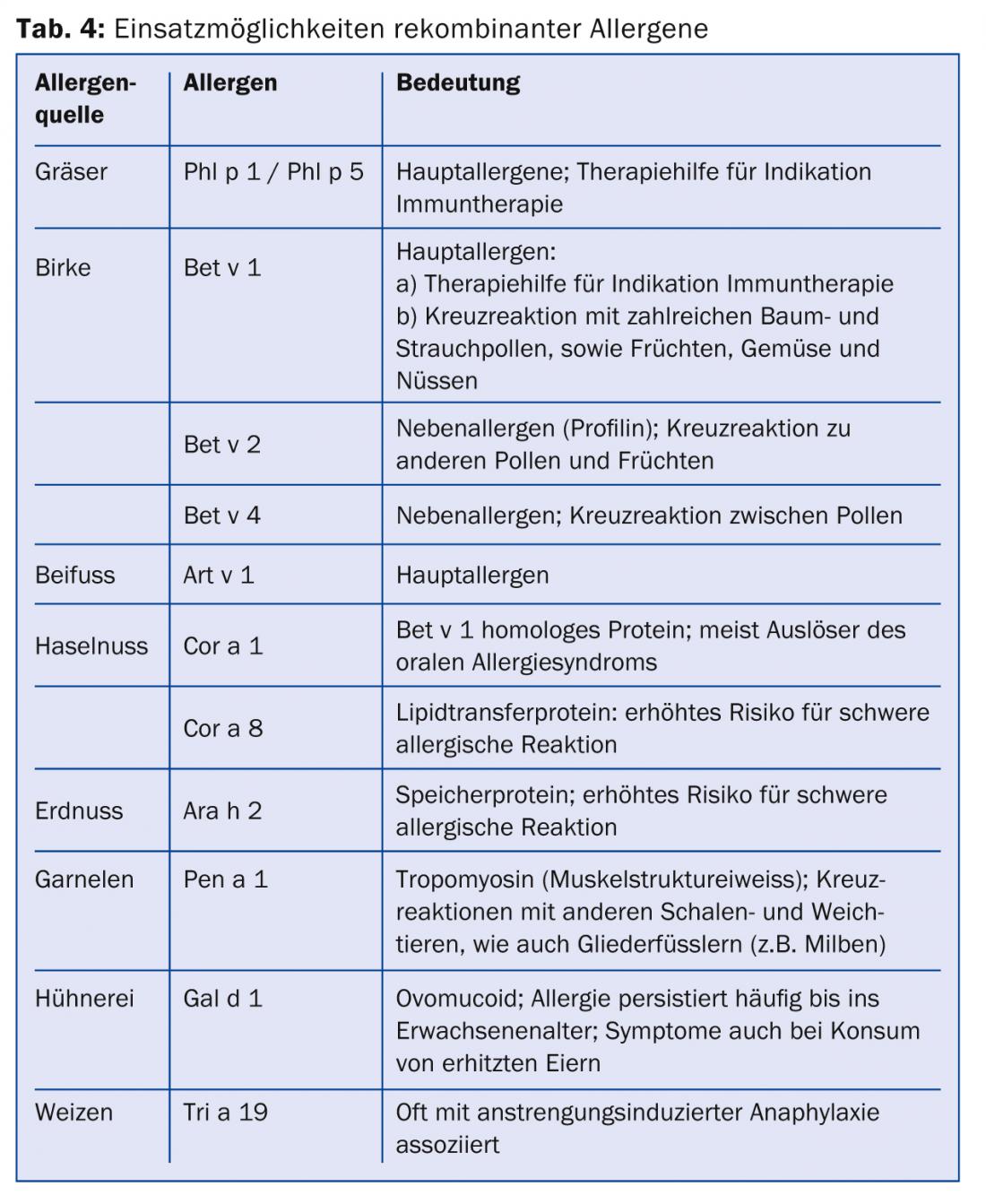
A sensibilização a uma proteína de armazenamento (por exemplo, Ara h 2 do amendoim) ou proteína de transferência lipídica (por exemplo, Pru p 3 do pêssego) tende a indicar um risco mais elevado de potenciais reacções gerais, embora isto deva ser avaliado no contexto da clínica [12]. Podem encontrar-se vários alergénios diferentes no mesmo alimento, por exemplo, maçã ou amendoim, o que pode dar origem a diferentes sintomas alérgicos. Os amendoins, por exemplo, contêm proteínas de armazenamento (Ara h1-3) e Ara h8, que é homóloga à Bet v1 e desencadeia clinicamente uma síndrome de alergia oral. O quadro 4 lista outros exemplos de alergénios importantes.
CONCLUSÃO PARA A PRÁTICA
- O diagnóstico de alergias baseia-se no historial médico e nos esclarecimentos adicionais resultantes, tais como testes cutâneos e análises ao sangue.
- O teste da picada é um teste simples e barato com boa sensibilidade. A determinação de anticorpos IgE específicos contra alergénios deve ser feita principalmente para além de testes cutâneos ou se não for possível fazer testes cutâneos.
- Tanto os testes cutâneos como a serologia devem ser sempre interpretados em ligação com a história médica e clínica; a sensibilização nem sempre deve ser equiparada a uma alergia (clinicamente relevante).
- A determinação de anticorpos IgE específicos contra alergénios recombinantes permite melhores afirmações sobre o curso e a gravidade de uma alergia e, portanto, também a determinação de tratamentos como a imunoterapia específica.
Lukas Jörg, MD
Literatura:
- Schmitz R, et al.: Patterns of sensitization to inhalant and food allergens – findings from the German Health Interview and Examination Survey for Children and Adolescents. Int Arch Allergy Immunol 2013; 162(3): 263-270.
- Müller U, et al: Boas Práticas de Alergia. Swiss Medical Journal 2000; 81: 41.
- Wallace DV, et al: O diagnóstico e gestão da rinite: um parâmetro de prática actualizado. J Allergy Clin Immunol 2008; 122(2 Suppl): S1.
- Egger C, et al.: O perfil alergénico do pólen de faia e carvalho. Clin Exp Allergy 2008; 38: 1688-1696.
- Dürr C, Helbling A: Alergias a animais e fungos. Therapeutic Review 2012; 69 (4): 253-259.
- Sicherer SH, Sampson HA: Alergia alimentar. J Allergy ClinImmunol 2006; 117: S470.
- Kleine-Tebbe J, Herold DA: Cross-reactive allergen clusters in pollen-associated food allergy. Dermatologista 2003; 54(2): 130.
- Ruëff F, et al.: Testes cutâneos para diagnóstico de reacções alérgicas do tipo imediato. Orientação da Sociedade Alemã de Alergologia e Imunologia Clínica. Pneumologie 2011 Aug; 65(8): 484-495.
- Hamilton RG, Franklin Adkinson N: Ensaios in vitro para o diagnóstico de doenças mediadas por IgE. J Allergy ClinImmunol 2004; 114: 213.
- Giorgio C, et al: A WAO – ARIA – GA²LEN documento de consenso sobre diagnósticos de alergias de base molecular. Jornal da Organização Mundial das Alergias 2013; 6: 17 (3 de Outubro de 2013).
- Sastre J, et al: Como o diagnóstico molecular pode alterar a prescrição de imunoterapia específica de alergénios numa área polínica complexa. Alergia 2012 Maio; 67(5): 709-711.
- Sastre J: Diagnóstico molecular em alergia. Clin Exp Allergy 2010 Oct; 40(10): 1442-1460.
PRÁTICA DO GP 2014; 9(2): 12-15