As actuais directrizes europeias para o tratamento da insuficiência cardíaca recomendam a utilização de pontuações de risco. Entre estas, a pontuação MECKI (Metabolic Exercise Test Data Combined with Cardiac and Kidney Indexes) provou ser uma das mais exactas. No entanto, as classificações de risco são insuficientemente utilizadas na prática clínica, em parte devido à falta de provas significativas para a sua validação externa em diferentes populações.
A insuficiência cardíaca (IC) é um importante problema de saúde pública com uma prevalência atual de mais de 23 milhões de pessoas em todo o mundo [2]. Apesar dos grandes progressos na terapia com medicamentos e dispositivos, o prognóstico ainda é mau. Na coorte do Condado de Olmsted para todos os tipos de pacientes com IC, as taxas de mortalidade em 1 ano e 5 anos entre 2000 e 2010 foram de 20% e 53%, respetivamente [3]. Num estudo que combinou coortes do Framingham Heart Study e do Cardiovascular Health Study, foi encontrada uma taxa de mortalidade de 67% nos cinco anos seguintes ao diagnóstico [4].
Como resultado, o número de doentes com IC que atingem a fase terminal e que necessitam de suporte circulatório mecânico avançado e/ou transplante cardíaco (TxC) está a aumentar, o que é incompatível com o número limitado de órgãos disponíveis e com uma taxa de mortalidade a um ano de 20% em lista de espera [5]. As autoridades de saúde desenvolveram estratégias de definição de prioridades com o objetivo de reduzir a discrepância crescente entre o número de órgãos disponíveis e os potenciais receptores. Decidir quais os candidatos adequados para HTx será ainda mais frequente e difícil para o médico envolvido na IC. Isto é especialmente verdade no caso de doentes não-inotrópicos em ambulatório, uma vez que evitar atrasos na admissão de doentes de alto risco deve ser cuidadosamente ponderado em relação ao adiamento de doentes menos doentes. Por conseguinte, é importante determinar corretamente o prognóstico dos doentes com IC.
Nas últimas três décadas, foram desenvolvidas várias pontuações que combinam diversas variáveis para ajudar o médico a avaliar o prognóstico do doente. Em 2013, o score MECKI foi proposto por um grupo de trabalho italiano para avaliar o risco de mortalidade cardiovascular (CV) e de HTx urgente. Baseia-se em seis variáveis: Hemoglobina (Hb), sódio (Na+), função renal utilizando a equação da Modificação da Dieta na Doença Renal (MDRD), fração de ejeção do ventrículo esquerdo (FEVE) por ecocardiografia, percentagem do consumo de oxigénio de pico previsto (ppVO2) e declive da ventilação por minuto e produção de dióxido de carbono (VE/VCO2). As variáveis acima referidas são marcadores de prognóstico reconhecidos na IC, reflectindo a complexidade e o envolvimento de múltiplos órgãos desta síndrome: Foram determinadas após análises multivariadas em grandes populações [6,7].
Em comparações recentes, a pontuação MECKI mostrou um bom poder discriminatório, superior ao de outras pontuações habitualmente utilizadas, como o Heart Failure Survival Score (HFSS), o Seattle Heart Failure Model (SHFM) e o Meta-analysis Global Group in Chronic Heart Failure (MAGGIC) [8,9]. Um outro estudo [10] mostrou que a pontuação MECKI também pode ser utilizada com a vantagem de ser muito bem calibrada em intervalos de 1 ano, o que permite evitar as armadilhas da subestimação ou sobrestimação do risco. No entanto, poucas destas classificações de risco são utilizadas na prática clínica, em parte devido à falta de provas sólidas para apoiar a sua validação externa em diferentes populações [11]. Por conseguinte, o presente estudo foi concebido como um teste de validação externa da pontuação MECKI num contexto multicêntrico internacional [1].
População estudada
Um total de 1042 doentes de oito centros internacionais (sete europeus e um asiático) foram incluídos no estudo. Os critérios de inclusão foram (i) sintomas anteriores ou actuais de insuficiência cardíaca, (ii) História de disfunção sistólica reduzida do ventrículo esquerdo (LVEF ≤45%), (iii) estado clínico estável, sem alteração da medicação nos últimos três meses, (iv) não ter planeado qualquer tratamento ou intervenção cardiovascular importante; e (v) Realização de um teste de exercício cardiopulmonar (TECP) máximo, independentemente da relação de troca respiratória, obtido com um protocolo de carga em rampa (etapas não superiores a um minuto) na passadeira ou no cicloergómetro, com medições contínuas dos gases respiratórios e da ventilação. Os critérios de exclusão foram: história de embolia pulmonar, doença cardíaca valvular significativa, doença pulmonar obstrutiva grave, angina de peito induzida pelo exercício e alterações significativas no ECG ou a presença de uma comorbilidade clínica que prejudique a capacidade de exercício.
Do total de 1042 pacientes, 155 pacientes com FEVE >45% foram excluídos. Dos restantes 887 doentes elegíveis, 43 doentes foram excluídos devido à falta de variáveis da pontuação MECKI, pelo que, no final, 844 doentes foram incluídos no estudo.
Em média, a amostra do presente estudo era constituída por uma população mais jovem, com uma distribuição por géneros comparável, FEVE e VO2pico mais baixas (mas VO2pico mais elevada) e uma inclinação VE/VCO2 mais elevada. O tratamento medicamentoso também foi diferente: mais doentes receberam antagonistas dos receptores mineralocorticóides e menos receberam digoxina.
Acompanhamento dos doentes e resultados
Os doentes foram seguidos de 1998 a 2019. O acompanhamento dos doentes foi efectuado de acordo com os programas de IC aplicados nos centros individuais. Os endpoints foram mortalidade cardiovascular, HTx urgente ou implantação de um dispositivo de assistência ventricular (VAD). Os doentes foram considerados censurados na altura do evento de ponto final de acordo com os métodos do estudo original [4,5].
Dados de testes de esforço metabólico combinados com subgrupos de pontuação do índice cardíaco e renal
Os doentes foram divididos em três subgrupos com base nas pontuações MECKI calculadas: Pontuação MECKI <10%, 10-20% e ≥20%. A deterioração progressiva dos parâmetros clínicos, como o aumento da classe funcional da New York Heart Association (NYHA), da fibrilhação auricular e da inclinação VE/VCO2, e a diminuição da FEVE, da VO2 pico e da TFGe, foi associada ao aumento dos valores da pontuação MECKI.
Análise da taxa de sobrevivência
Registaram-se 263 eventos no total: 234 devidos a causas cardiovasculares (89%: 101 mortes, 58 HTx urgentes e 75 implantações de VAD) e 29 devidos a causas não cardiovasculares (11%), sendo estes últimos censurados no momento do evento.
Os endpoints do estudo foram registados em 63 (7,5%), 95 (11,3%) e 122 (14,6%) doentes a um, dois e três anos, respetivamente: Morte CV ocorreu em 12 (1,4%), 19 (2,3%) e 30 (3,6%); HTx em 24 (2,8%), 37 (4,4%) e 43 (5,1%); e implantação de DAV em 27 (3,2%), 39 (4,6%) e 49 (5,8%) a um, dois e três anos, respetivamente. A mediana do tempo de sobrevivência livre de eventos de toda a amostra foi de 4168 dias (11,4 anos).
A comparação da análise de sobrevivência entre os três subgrupos de pontuação MECKI mostrou um pior prognóstico em doentes com uma pontuação MECKI mais elevada: a sobrevivência mediana livre de eventos foi de 4396 dias (12 anos) para uma pontuação MECKI <10%, 3457 dias (9,5 anos) para uma pontuação MECKI 10-20% e 1022 dias (2,8 anos) para uma pontuação MECKI ≥20% (p<0,0001).
Análise das características de funcionamento do recetor
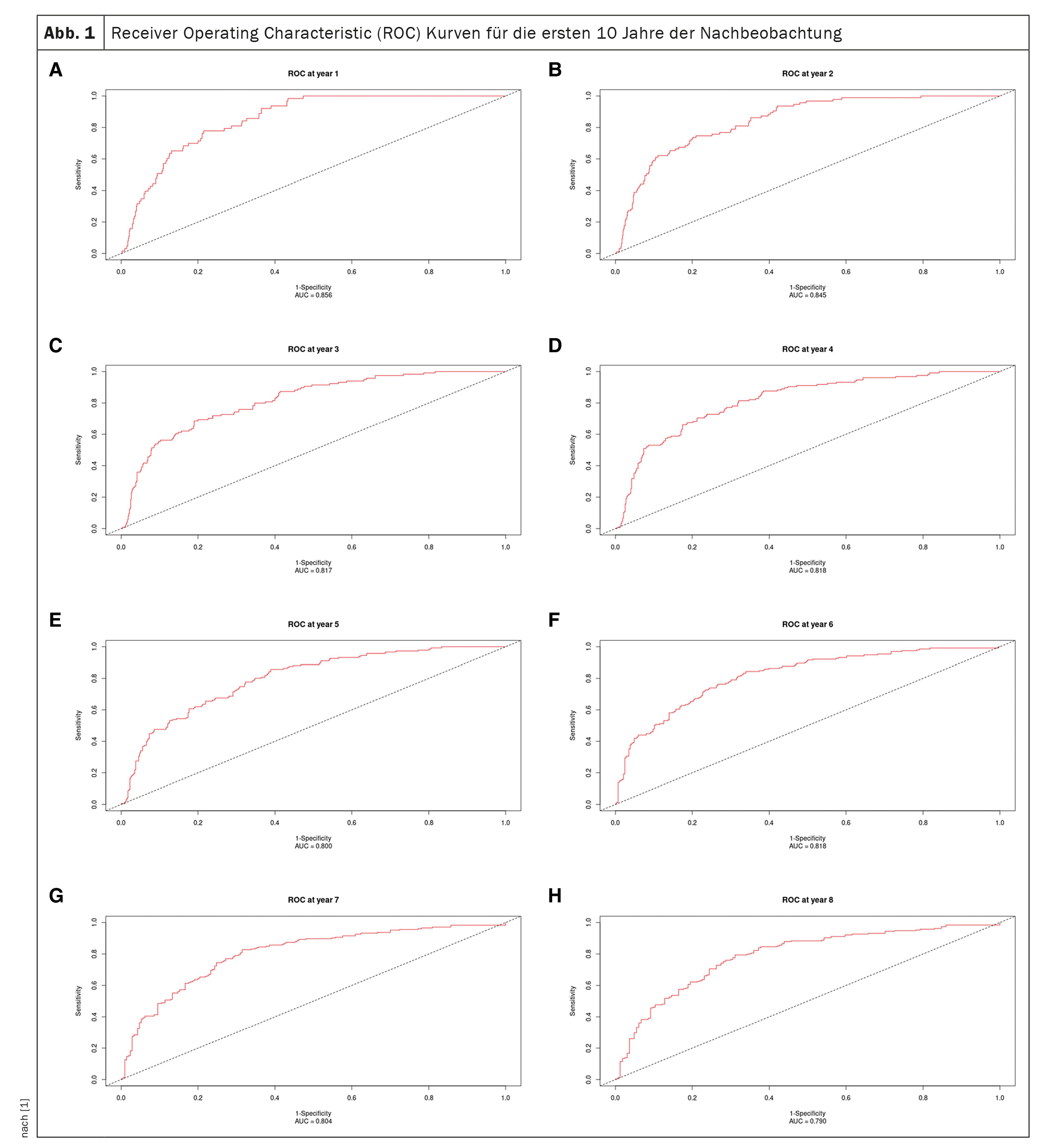
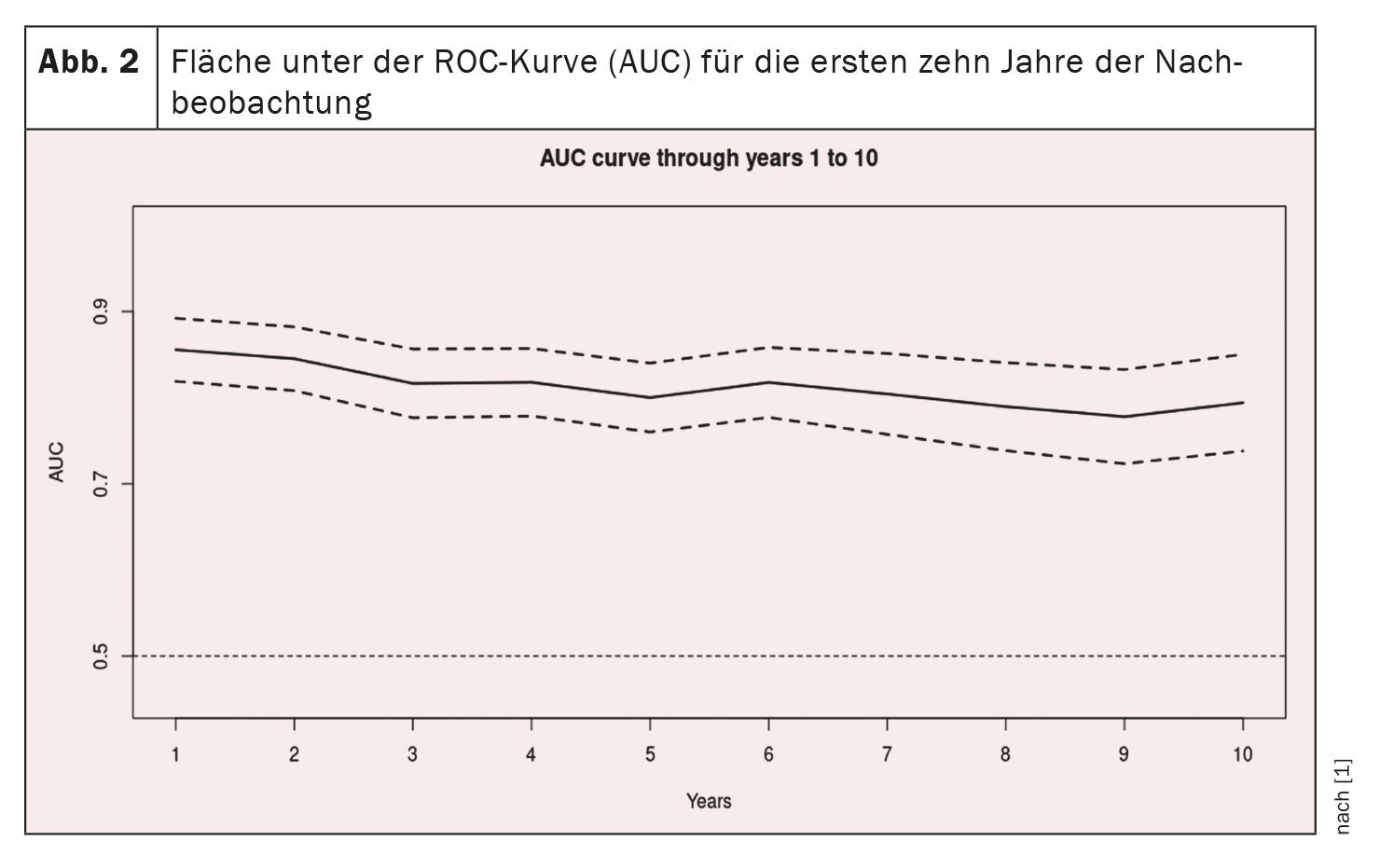
As curvas de características de funcionamento do recetor para os primeiros 10 anos de seguimento são apresentadas na Figura 1 [1] e a curva AUC naFigura 2 [1]: A AUC permanece >0,77 para o período de 10 anos, mas com intervalos de confiança progressivamente crescentes. Os valores da AUC são semelhantes, se não melhores, do que no estudo original (0,80 ± 0,02, 0,79 ± 0,01 e 0,76 ± 0,01 após um, dois e três anos, respetivamente) e no estudo de validação (0,81 ± 0,04, 0,76 ± 0,04 e 0,80 ± 0,03 após um, dois e três anos, respetivamente). [12].
A validação interna e temporal mostra bons resultados para a capacidade de previsão
A estratificação prognóstica em doentes com IC é essencial para orientar a terapêutica farmacológica e a implantação de dispositivos. É também uma ferramenta muito útil para orientar a seleção de um HTx. No passado, as únicas pontuações recomendadas neste contexto eram o SHFM e o HFSS [13]. A sobrestimação e subestimação do risco (especialmente nos grupos de risco mais elevado) recentemente demonstrada com as pontuações acima referidas pode ter um impacto significativo nas decisões de tratamento, tais como a seleção de HTx. Em pacientes com diagnóstico de ICFEr, o escore MECKI foi confirmado como informativo em termos de prognóstico e estratificação de risco, portanto, seu uso é apoiado conforme recomendado nas diretrizes de IC.
Mensagens Take-Home
- Os doentes com diagnóstico de insuficiência cardíaca com fração de ejeção reduzida foram submetidos a uma validação externa da pontuação de risco MECKI (Metabolic Exercise Test Data Combined with Cardiac and Kidney Indexes) .
- O poder prognóstico da pontuação MECKI foi confirmado numa grande população de doentes da Europa e da Ásia.
- Estes dados apoiam a introdução da pontuação MECKI conforme recomendado nas Diretrizes Europeias de Insuficiência Cardíaca 2021.
Literatura:
- Adamopoulos S, et al: Validação internacional dos dados do teste de exercício metabólico combinado com os índices cardíaco e renal (MECKI) na insuficiência cardíaca. Eur J Prev Cardiol 2023; doi: 10.1093/eurjpc/zwad191.
- Bragazzi NL, et al: Burden of heart failure and underlying causes in 195 countries and territories from 1990 to 2017 Eur J Prev Cardiol 2021; 28: 1682-1690.
- Gerber Y, et al: Uma avaliação contemporânea da epidemia de insuficiência cardíaca no Condado de Olmsted, Minnesota, 2000 a 2010. JAMA Intern Med 2015; 175: 996-1004.
- Tsao CW, et al: Tendências temporais na incidência e mortalidade associadas à insuficiência cardíaca com fração de ejeção preservada e reduzida. JACC Heart Fail 2018; 6: 678-685.
- Khush KK, et al: O Registo Internacional de Transplante de Órgãos Torácicos da Sociedade Internacional de Transplante de Coração e Pulmão: trigésimo sexto relatório de transplante cardíaco em adultos – 2019; tema central: correspondência entre o tamanho do dador e do recetor. J Heart Lung Transplant 2019; 38: 1056-1066.
- Salvioni E, et al: A iniciativa do score MECKI: desenvolvimento e estado da arte. Eur J Prev Cardiol 2020; 27: 5-11.
- Agostoni P, et al: Dados do teste de exercício metabólico combinados com índices cardíacos e renais, o score MECKI: uma abordagem multiparamétrica ao prognóstico da insuficiência cardíaca. Int J Cardiol 2013; 167: 2710-2718.
- Agostoni P, et al: Escores prognósticos multiparamétricos na insuficiência cardíaca crónica com fração de ejeção reduzida: uma comparação a longo prazo. Eur J Heart Fail 2018; 20: 700-710.
- Kouwert IJM, et al.: Comparação das pontuações de risco MAGGIC e MECKI para prever a mortalidade após a reabilitação cardíaca em doentes holandeses com insuficiência cardíaca. Eur J Prev Cardiol 2020; 27: 2126-2130.
- Freitas P, et al: Análise comparativa de quatro escores para estratificação de pacientes com insuficiência cardíaca e fração de ejeção reduzida. Am J Cardiol 2017; 120: 443-449.
- Altman DG, et al: Prognóstico e investigação prognóstica: validação de um modelo de prognóstico. BMJ 2009; 338:b605.
- Corra U, et al.: Os dados do teste de exercício metabólico combinados com a pontuação dos índices cardíaco e renal (MECKI) e o prognóstico na insuficiência cardíaca. Um estudo de validação. Int J Cardiol 2016; 203: 1067-1072.
- Mehra MR, et al: Os critérios de listagem da Sociedade Internacional de Transplante Coração-Pulmão de 2016 para transplante cardíaco: uma atualização de 10 anos. J Heart Lung Transplant 2016; 35: 1-23.
CARDIOVASC 2023; 22(3): 20-22