A 21 de Agosto de 2014, realizou-se no Inselspital de Berna um simpósio sobre o AVC, organizado pelo Departamento Universitário de Neurologia. As primeiras apresentações trataram da estrutura e da certificação de unidades de AVC. Após o intervalo, os peritos forneceram informações sobre vários aspectos da terapia do AVC. Informamos sobre seis das nove conferências.
(ee) A unidade de emergência neurológica do Hospital Central da Universidade de Helsínquia serve uma área de captação de 1,6 milhões de habitantes (toda a Finlândia: cerca de 5,5 milhões de pessoas). O Prof. Dr. Turgut Tatlisumak, médico chefe do Stroke Center em Helsínquia, mostrou como foi capaz de melhorar o tempo médio desde o início dos sintomas até à trombólise no seu hospital para doentes com AVC. O objectivo das medidas era conseguir uma recanalização no maior número possível de pacientes.
Fortes cadeias de salvamento são importantes
A trombólise deve ter lugar nas primeiras 4,5 horas após o início dos sintomas – quanto mais cedo melhor. Este tempo é dividido em tempo “de início a porta” (reconhecimento dos sintomas, chamada de emergência, chegada ao departamento de ambulatório, avaliação do paciente, condução até ao departamento de emergência) e tempo “de porta a porta” (admissão do paciente, história e exame, laboratório, imagiologia, avaliação da indicação para trombólise, obtenção do consentimento, início do tratamento). Todos os elos desta cadeia devem ser optimizados.
O Prof. Tatlisumak salientou que é muito importante manter o tempo de porta a porta curto, mesmo que um paciente chegue ao hospital rapidamente e teoricamente tenha mais tempo para esclarecimentos no hospital. No Hospital Central da Universidade de Helsínquia, cerca de 30% dos doentes com AVC recebem trombólise, e o tempo de porta a porta diminuiu de três horas em 1998 para uma média de 20 minutos hoje em dia. Um neurologista está sempre presente no hospital para receber o doente com AVC e subsequentemente tomar todas as decisões até à trombólise. Estes médicos frequentam cursos especiais de formação.
Também devem ser tomadas medidas para o tempo fora do hospital: informação constante da população sobre os sintomas e o procedimento correcto em caso de suspeita de acidente vascular cerebral, formação adicional de paramédicos, organização da cadeia de salvamento, etc. “Os doentes com AVC só devem ser internados em hospitais que tenham acesso a uma unidade de AVC 24 horas por dia”, exigiu o orador. Já é feito um trabalho valioso durante o transporte do paciente para o hospital (instalação do acesso, exames laboratoriais, monitorização de parâmetros vitais, descoberta de números de telefone de familiares, notificação do hospital, etc.).
Na Alemanha, existem actualmente ensaios em duas cidades com unidades móveis de AVC, ou seja, clínicas ambulatórias especiais equipadas com TC, laboratório e pessoal treinado. O objectivo é levar a unidade de AVC – e portanto a possibilidade de trombólise – ao doente, em vez de o doente à unidade de AVC. Se isto irá reduzir para metade o tempo de trombólise e melhorar o resultado do paciente, não está actualmente claro.
Opções de terapia endovascular para AVC
Jan Gralla, MD, Neuroradiologia, Inselspital Bern, discutiu as várias terapias endovasculares. Em todos eles, o objectivo é restaurar a perfusão cerebral, preservar as funções cerebrais da penumbra e assim alcançar um menor défice neurológico para o paciente. Dependendo do procedimento, estão abertas diferentes janelas de tempo: 4,5 horas para lise intra-arterial, seis horas para lise intra-arterial e oito horas para trombectomia mecânica. Um problema com lise i.v. é que os grandes trombos (>8 mm) em grandes vasos não são dissolvidos. Estes trombos são passíveis de trombectomia mecânica – que, no entanto, também não é fácil de realizar porque os vasos cerebrais são estreitos e funcionam de forma muito tortuosa.
Nos procedimentos de trombectomia, é feita uma distinção entre a trombectomia distal (o cesto é colocado atrás do trombo) e o procedimento mais moderno com stent retriever (o stent é colocado paralelamente ao trombo e depois colocado, subsequentemente removido com o trombo). Com o procedimento de recuperação do stent, as taxas de recanalização são elevadas (até 80%) com bons resultados para os pacientes. O procedimento também é rápido: em média, demora 25-45 minutos desde o ponto da virilha até à recanalização. Existem agora muitos stent retrievers diferentes no mercado. Contudo, a eficiência ainda não foi provada por ensaios controlados aleatórios.
A questão permanece em aberto quanto ao procedimento a ser utilizado para tratar pacientes que podem ser tratados dentro de 4,5 horas após o início dos sintomas. As três opções disponíveis foram apresentadas em três estudos no NEJM em Fevereiro de 2013, e não houve diferença em termos de eficiência. No entanto, estes estudos tinham vários pontos fracos, salientou o orador. Neste momento, está em curso o ensaio SWIFT-PRIME, no qual os doentes são tratados com lise i.v. ou com lise i.v. seguida de uma recanálise mecânica. No entanto, as condições iniciais são também decisivas para o resultado. O Prof. Gralla colocou-o da seguinte forma: “Só se pode salvar o que ainda lá está” e assim, mais uma vez, sublinhou a relevância de uma cadeia de salvamento optimizada.
Fibrilação atrial, anticoagulação e AVC
O Prof. Dr. Heinrich Mattle, Inselspital Bern, forneceu informações sobre a correlação entre a fibrilação atrial (FA) e o AVC. A maioria dos pacientes com FCR são vistos pela primeira vez pelo internista, por exemplo, devido a hipertensão ou insuficiência cardíaca. “Apenas” cerca de 10% têm um AVC ou um ataque isquémico transitório (AIT) como seu primeiro sintoma. Os doentes com AVC e VHF são em média mais velhos do que os doentes sem VHF e têm mais frequentemente enfartes territoriais. A anticoagulação reduz o risco de AVC em dois terços. Se existe uma indicação para anticoagulação é avaliada usando a pontuação CHA2DS2-VASc. Os novos anticoagulantes (dabigatran, rivaroxaban, apixaban) funcionam melhor do que a warfarina para a prevenção de derrames hemorrágicos. Dabigatran reduz melhor o risco de AVC do que Marcoumar® e causa menos efeitos secundários hemorrágicos.
O Prof. Mattle respondeu a algumas questões práticas sobre a anticoagulação para o AVC:
- Quando iniciar a anticoagulação após a TIA ou o AVC? Os pacientes recebem aspirina (não heparina) durante as primeiras duas semanas. Depois disso, é aplicada a regra “1-3-6-12”: No caso de um AIT, a anticoagulação começa imediatamente (dia 1), no caso de um pequeno enfarte após três dias, no caso de um enfarte moderado após seis dias e no caso de um enfarte grave após 12-21 dias.
- A anticoagulação e os medicamentos antiplaquetários devem ser combinados? A terapêutica tripla não é recomendada devido ao risco relativamente elevado de hemorragia. No entanto, a anticoagulação mais medicamentos antiplaquetários (clopidogrel funciona melhor nos estudos) é útil, mesmo para pacientes coronários com stents.
- A anticoagulação deve ser retomada após uma hemorragia cerebral? Em princípio, deve conhecer-se a causa da hemorragia a fim de tomar aqui uma decisão. Se houver hemorragia profunda no cérebro, a anticoagulação pode ser iniciada de novo após 10-14 dias. Para evitar a re-habilitação, manter INR <3, baixar a pressão arterial, e não combinar medicamentos antiplaquetários. Para hemorragias superficiais, o risco de hemorragia com anticoagulação pode ser demasiado grande, mas faltam as provas.
- Os pacientes com cavernomas devem ser anticoagulados? Se o doente não tiver sangrado, pode-se anticoagular, pois o risco de hemorragia é pequeno. No entanto, se o cavernoma tiver sangrado, existe um risco significativo de novas hemorragias; nestes pacientes, o cavernoma deve ser removido cirurgicamente antes da anticoagulação.
- Os pacientes neurocirúrgicos devem ser anticoagulados? Dez semanas após o hematoma subdural ou craniotomia, estes pacientes recebem um dos novos anticoagulantes. No período anterior, os pacientes são tratados com heparina.
- Os doentes com elevado risco de quedas podem ser anticoagulados? O risco de queda é frequentemente sobrestimado, e geralmente o benefício da anticoagulação é maior do que o risco de hemorragia após uma queda. Um estudo suíço descobriu que a hemorragia maior e com risco de vida não é mais comum em doentes em queda do que em outras pessoas. Um estudo recente mostra que em pacientes com uma pontuação de 0-3 na pontuação CHADS, o risco de anticoagulação é maior do que o benefício; contudo, a anticoagulação deve ser dada a partir de uma pontuação de quatro na pontuação CHADS.
- O que devem fazer os pacientes com contra-indicações à anticoagulação? Devem ser esclarecidos por um cardiologista, porque o fecho do ouvido atrial pode ser possível e útil.
O AVC criptogénico existe?
Se as investigações padrão para encontrar a causa de um AVC (ECG, ECG de 24 horas, eco, imagem, laboratório, etc.) forem negativas, um AVC criptogénico é postulado (em aproximadamente 20-40% dos doentes com AVC). O PD Dr. Simon Jung, Berna, recomendou que seria melhor usar o termo “derrame embólico de causa indeterminada”, porque com esclarecimentos alargados uma causa poderia ser detectada na maioria destes pacientes (Fig. 1).
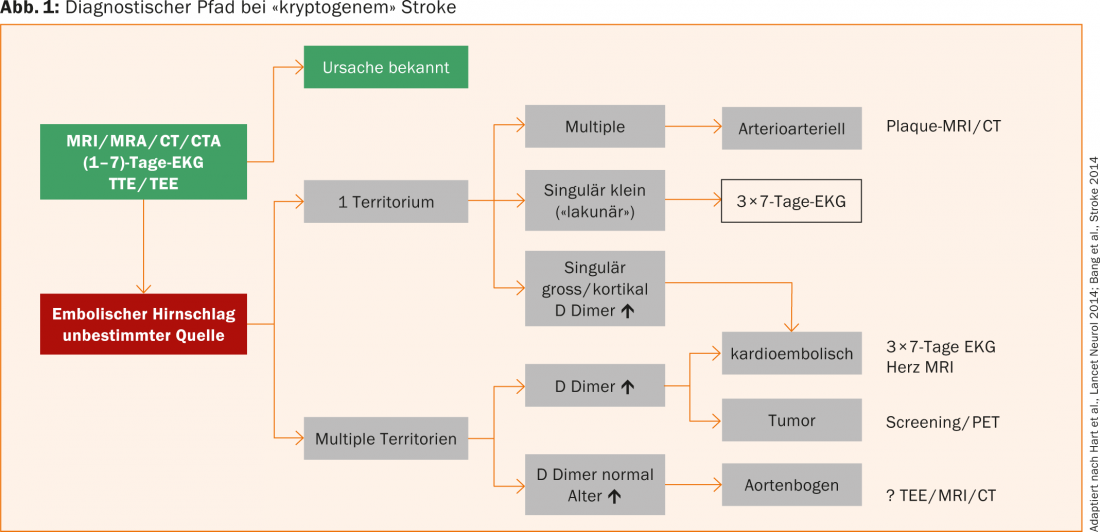
Em primeiro lugar, é feita uma distinção sobre se a(s) lesão(ões) isquémica(s) afecta(m) um ou mais territórios. As isquemias múltiplas num território são suspeitas de um evento arterioarterial, mesmo na presença de placas de estenose hemodinamicamente não significativas. Nestes pacientes, é útil uma pesquisa da placa instável com ressonância magnética/TC. No caso de enfartes singularmente grandes ou localizados corticamente ou no caso de distribuição por vários territórios e no caso de D-dimers marcadamente elevados, é provável uma génese cardioembólica e deve ser procurada de forma enfática. Estudos recentes mostram que a detecção de VHF intermitente aumenta com o tempo de registo. Portanto, recomenda-se a realização de um ECG de 7 dias e repeti-lo duas vezes se for negativo.
Se vários territórios forem afectados por lesões isquémicas e os diâmetros D forem elevados, deve ser considerada uma desordem de coagulação associada a tumores, para além de uma etiologia cardioembólica. Com lesões em múltiplos territórios e D-dimers normais, as placas podem estar presentes no arco aórtico, geralmente em pacientes que tendem a ser mais velhos. O diagnóstico é feito por ecocardiografia transesofágica, ressonância magnética ou TC.
O diagnóstico alargado pode reduzir significativamente a proporção de doentes com uma causa desconhecida de AVC, o que também resulta numa mudança relevante na terapia para a maioria destes doentes (por exemplo, anticoagulação ou terapia de tumores).
Gestão da tensão arterial em acidente vascular cerebral agudo
“Após um derrame isquémico, a tensão arterial é elevada na maioria dos pacientes”, disse o PD Dr. Urs Med Fischer, Inselspital Bern. “81% dos pacientes têm pressão sistólica >140 mmHg. O mecanismo por detrás do aumento da pressão arterial não é claro”. As causas suspeitas incluem perturbações da auto-regulação cerebral, factores neuroendócrinos, desregulação devido à morte do tecido cerebral, stress psicológico, etc. Em alguns casos, o aumento da pressão arterial é também a causa do AVC. A pressão sanguínea pós-acidente tem um componente prognóstico: quanto mais baixa ou mais alta a pressão, pior o destino do paciente (curva em “U”).
Se e em que medida se deve baixar a pressão arterial é controverso. De acordo com o estudo SCAST, não há diferença no resultado se a pressão arterial é reduzida ou não. No entanto, as hemorragias e isquemias foram avaliadas em conjunto neste estudo, o que é problemático. No estudo CATIS de 2013, apenas foram examinados pacientes com AVC isquémicos. Mais uma vez, não houve diferenças globais no resultado. No entanto, o tempo de seguimento foi de apenas 14 dias, pelo que não se pode fazer qualquer declaração sobre os efeitos a longo prazo da redução da pressão arterial na fase aguda. Na fase subaguda, contudo, a tensão arterial pode provavelmente ser baixada sem prejudicar o paciente.
O estudo COSSACS tentou responder se os anti-hipertensivos precisam de ser pausados em caso de AVC agudo. Também aqui, o destino dos pacientes não dependia de parar ou parar. da continuação do tratamento da hipertensão, mas o estudo tinha muito pouco poder para fazer uma afirmação definitiva. Pelo menos os resultados sugerem que a medicação para a tensão arterial pode ser continuada em caso de AVC agudo, o que faz sentido, uma vez que os pacientes também sofrem frequentemente de doenças cardíacas. Em princípio, as directrizes da AHA aplicam-se à redução da pressão arterial após um AVC isquémico: Redução da pressão arterial num máximo de 15% e apenas para valores sistólicos >220 mmHg ou valores diastólicos >120 mmHg.
No caso de hemorragias cerebrais, existe frequentemente o receio de que o hematoma possa aumentar com a tensão arterial elevada. No estudo INTERACT, a pressão arterial foi reduzida abaixo dos 140 mmHg para hemorragia intracraniana. Esta medida era segura, mas não havia muita diferença no destino em comparação com o grupo de pacientes sem redução da pressão arterial. O orador interpretou os resultados com cautela: “Baixar a tensão arterial não é provavelmente prejudicial e possivelmente leva a uma melhoria do destino clínico – contudo, isto só se aplica às hemorragias cerebrais com um pequeno volume de hematoma”.
Até agora, muitos ensaios aleatórios sobre tensão arterial e AVC têm grandes fraquezas metodológicas. Em estudos futuros que investigam o potencial de redução da tensão arterial em acidente vascular cerebral, outros factores como a penumbra, tensão arterial pré-mórbida, local de oclusão dos vasos, etc., devem ser tidos em conta, e apenas os pacientes com um quadro clínico consistente (isquemia ou hemorragia) devem ser incluídos.
Gestão da hemorragia intracerebral
“Infelizmente, quase não há provas de nada na gestão da hemorragia intracerebral”! Foi assim que o Prof. Jürgen Beck, MD, Inselspital Bern, apresentou a sua palestra. As hemorragias intracerebrais são mais comuns nas pessoas idosas. Recomenda-se que a pressão arterial dos pacientes seja reduzida para 160 mmHg (180 mmHg para a pressão intracraniana). No entanto, o estudo INTERACT mostrou que não houve diferença no resultado ou incidência de rebleeding entre pacientes com redução da pressão arterial agressiva (<140 mmHg) e pacientes sem redução da pressão arterial.
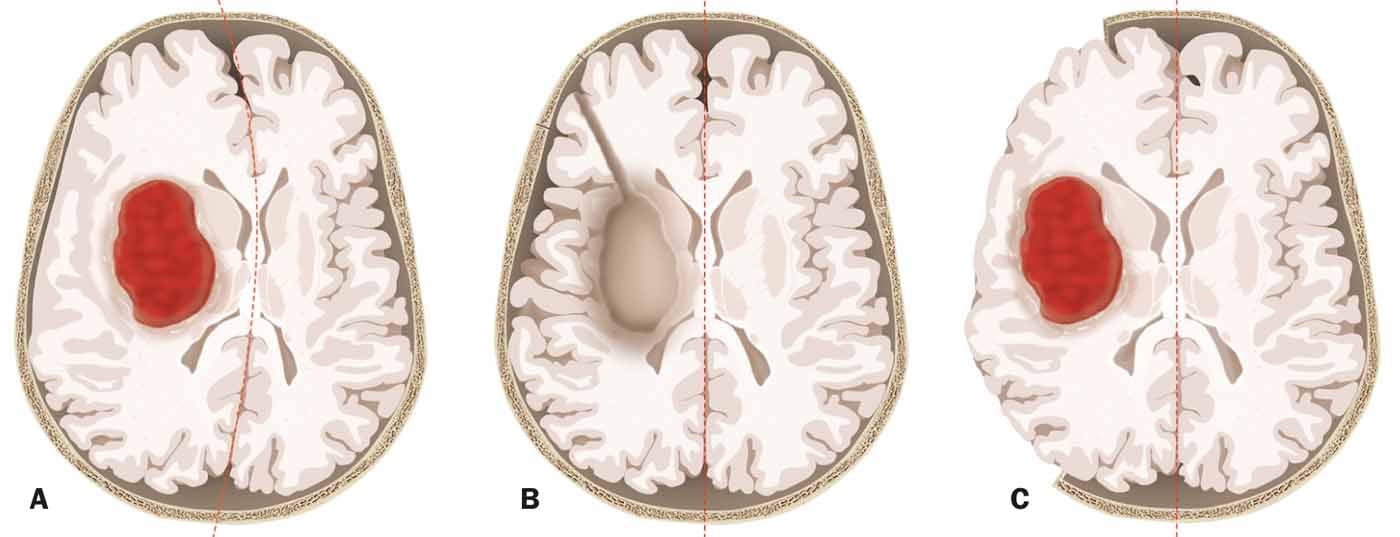
Também não há provas para a remoção cirúrgica da hemorragia. No estudo STICH, não houve nenhum efeito positivo da remoção de hematomas para todos os doentes. No subgrupo de pacientes profundamente comatosos, a cirurgia até aumentou o risco de um mau resultado! Há uma tendência para a cirurgia melhorar o resultado apenas em hemorragia superficial e lobar e em pacientes com uma pontuação de 9-13 no GCS (ou seja, pacientes que não estão completamente acordados mas não estão profundamente comatosos). A extensão da hemorragia também desempenha um papel: no caso de hemorragias profundas com um volume de >30 ml, os doentes têm quase nenhuma hipótese de sobrevivência.
O orador salientou que ao remover uma hemorragia, o próprio procedimento também coloca frequentemente o doente em risco. Ao contrário das operações tumorais, por exemplo, o parênquima cerebral funcional é também susceptível de ser danificado durante a remoção de hemorragias numa situação de emergência. Uma alternativa é a craniectomia descompressiva, que poupa o parênquima (Fig. 2) . Há provas de que as craniectomias para a hemorragia cerebral podem reduzir a mortalidade. Está previsto um novo estudo suíço (SWITCH) para investigar se uma craniectomia pode não só reduzir a mortalidade mas também melhorar os resultados. Espera-se que o recrutamento dos primeiros pacientes possa começar este ano.

Fonte: Stroke Symposium, 21 de Agosto de 2014, Berna