A crise climática é a maior ameaça à saúde humana. Esta afirmação, repetida por muitas organizações nacionais e internacionais, é de importância central quando se trata de clarificar o papel dos cuidados de saúde em tempos de crise climática global. O sector da saúde não é apenas chamado a alertar para as consequências da crise climática (por exemplo, proteção contra o calor) e a mitigá-las (por exemplo, tratamento de alergias), mas é também chamado a reduzir a sua contribuição para a crise climática.
Pode fazer o teste CME na nossa plataforma de aprendizagem depois de rever os materiais recomendados. Clique no botão seguinte:
A crise climática é a maior ameaça à saúde humana. Esta afirmação, repetida por muitas organizações nacionais e internacionais, é de importância central quando se trata de clarificar o papel do sistema de saúde em tempos de crise climática global. O sistema de saúde não só é chamado a alertar para as consequências da crise climática (por exemplo, proteção contra o calor) e a mitigá-las (por exemplo, tratamento de alergias), como também é chamado a reduzir a sua contribuição para a crise climática.
Na União Europeia, o sector dos cuidados de saúde é responsável por uma média de 4,7% das emissões de CO2[1]. No sector dos cuidados de saúde, os produtos médicos, os dispositivos médicos e os medicamentos, bem como as cadeias de abastecimento associadas e o consumo de energia, representam a maior parte, com 71% [1]. Neste contexto, em 2021, a Associação Médica Alemã apelou a que o sistema de saúde alemão se tornasse neutro para o clima até 2030.
Emissões de inalantes
Para pôr em prática esta exigência, é necessário, em primeiro lugar, analisar a pegada ecológica. No sector ambulatório, a prescrição de medicamentos (juntamente com as emissões da mobilidade, dos transportes e da energia) é um dos principais factores que contribuem para a pegada, como demonstrou um estudo sobre os consultórios dos médicos de clínica geral na Suíça ocidental [2]. No grupo dos medicamentos, os medicamentos inalados utilizados no tratamento de doenças respiratórias crónicas, como a asma brônquica e a DPOC, são os que apresentam a pegada de carbono mais elevada. Os inaladores de dose calibrada (IDC) desempenham aqui um papel decisivo [3].
A utilização de propulsores do tipo clorofluorocarbono (CFC), anteriormente utilizados exclusivamente na formulação de DA, foi proibida em 1991 pela Portaria de Proibição de CFC-Halon e os fabricantes de produtos farmacêuticos foram obrigados a substituí-los gradualmente por hidrofluoroalcanos (fluranos) como propulsores. Embora estes não danifiquem a camada de ozono atmosférico, são poderosos gases com efeito de estufa. Consequentemente, os DA têm um potencial de aquecimento global (GWP) muito mais elevado para a atmosfera do que os DPI. Em relação ao CO2 com um GWP de 1, o norflurano (HFA-134a) utilizado na maioria dos DPIs tem um GWP de 1530, enquanto o apaflurano (HFA-227ea) também utilizado tem um GWP de 3600 [4]. No total, isto significa que, no Reino Unido, a DA é responsável por 3,5% do PAG das emissões de gases com efeito de estufa de todo o sistema de saúde britânico [5]. Simultaneamente, estão disponíveis alternativas clinicamente equivalentes sob a forma de sistemas de inalação de pó (DPI), que deixam uma pegada muito menor devido à sua geração de aerossóis activos e independentes do propulsor (pegada de carbono 10 a 40 vezes menor em comparação com a DA sem propulsor) [3].
A produção, embalagem e distribuição de medicamentos também contribuem para a pegada globalde CO2. Em relação ao propulsor utilizado, estes factores desempenham apenas um papel secundário [3].
Por razões históricas e culturais, as quotas de mercado dos DPIs variam consideravelmente de país para país, de 13% na Suécia a 88% nos EUA [3,6]. De acordo com os dados do Instituto Central dos Médicos do Seguro de Saúde (ZI), os DPIs representam cerca de 50% de todos os medicamentos inalados prescritos na Alemanha [7]. Uma comparação com outros países, como a Suécia, onde os DPI são utilizados com muito mais frequência, torna claro que existe um potencial considerável para reduzir a utilização de propulsores prejudiciais ao clima.
Em 2019, a DA emitiu propulsores com um equivalente totalde CO2 de 430 000 toneladas na Alemanha. Um projeto de investigação calculou os possíveis efeitos de vários cenários para reduzir estas emissões. Uma mudança obrigatória de 80% de todas as DA para DPI até 2030 reduziria estas emissões em 68%. Se, por outro lado, 5% das DA fossem convertidas em DPI todos os anos, poderia ainda ser alcançada uma redução de 27% no mesmo período [8].
Neste contexto, foi elaborada, em 2022, a diretriz S1 “Prescrição de inalantes consciente do clima”. Apenas um ano depois, foi actualizada para uma diretriz S2k sob a liderança conjunta da Sociedade Alemã de Pneumologia e Medicina Respiratória (DGP) e a participação de outras sociedades especializadas (pediatria, medicina interna, farmácia). As diretrizes destinam-se a prestar assistência concreta na prescrição de medicamentos inalados, resumindo as provas existentes sobre a decisão entre DPI e DA e abordando explicitamente o aspeto dos danos climáticos causados pelos propulsores ao escolher entre DPI e DA.
Cuidados clínicos
Na Suíça, cerca de 850.000 pessoas são afectadas por asma brônquica ou DPOC, enquanto na Alemanha esse número é de cerca de 15 milhões. Em 2022, foram prescritas, a expensas do seguro de saúde obrigatório, 1.456 milhões de doses diárias definidas (DDD) de medicamentos para o tratamento da asma e da DPOC. A maior parte (657,3 milhões de DDD; 45,1%) foi prescrita por médicos de clínica geral em consultório privado, outros 300,8 milhões de DDD (20,7%) por internistas que trabalham como médicos de clínica geral e outros 397,0 milhões de DDD (27,3%) por pneumologistas [9].
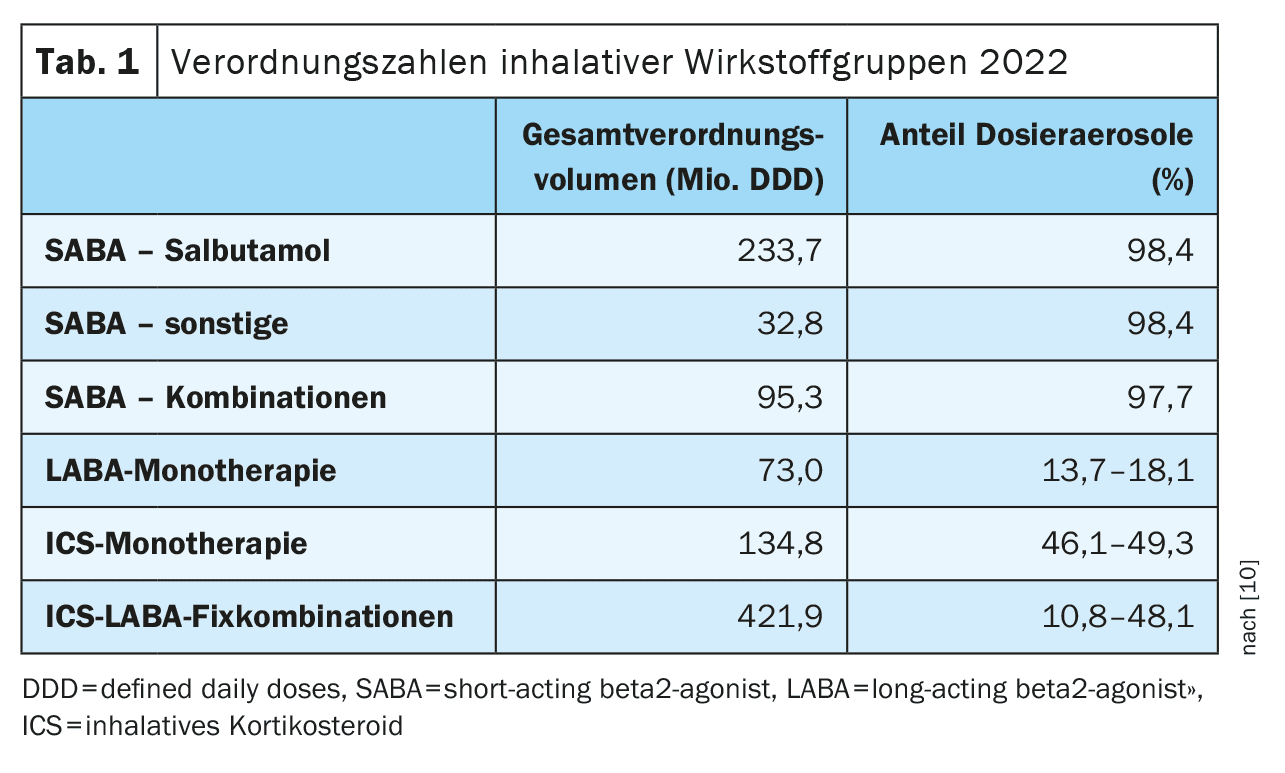
De acordo com os dados de prescrição, a proporção de DA nos ingredientes activos individuais difere significativamente [10]. Enquanto o salbutamol, como substância principal dos beta-2-simpaticomiméticos de curta ação (SABA), é prescrito quase exclusivamente como AD (98,4%), a proporção de AD nos beta-2-simpaticomiméticos de longa ação (LABA) é inferior a 20% (13,7-18,1%) e em monoterapia com corticosteróides inalados (ICS) entre 46% e 49% (Quadro 1). A razão para o predomínio da DA nos SABA utilizados exclusivamente como analgésicos é que, na asma aguda, se pressupõe uma limitação relevante do fluxo de ar inspiratório, em que a geração passiva de aerossóis por expansão do propulsor funciona de forma mais fiável do que a geração ativa de aerossóis dependente do fluxo por DPI. Não existem provas conclusivas da superioridade geral da DA em relação à DPI.
Para além da elevada proporção de AD para princípios activos individuais, os dados nacionais relativos à prescrição indicam também uma utilização indevida e excessiva considerável devido ao não cumprimento das recomendações das diretrizes. A elevada utilização de fármacos de ação curta, que são prescritos quase exclusivamente como DAs, é surpreendente numa comparação internacional. De acordo com uma declaração da National Asthma Care Guideline, “uma baixa necessidade de beta-2 simpaticomiméticos de curta ação (SABA) é um objetivo importante e um critério para o sucesso da terapêutica”; isto é operacionalizado de tal forma que a terapêutica anti-inflamatória é recomendada para “uma utilização de SABA superior a duas vezes por semana”. [11]Por outras palavras, a asma é considerada bem controlada se os adultos não necessitarem de utilizar SABA mais do que duas vezes por semana e as crianças e adolescentes não necessitarem de o utilizar de todo. A implementação consistente da recomendação das diretrizes em termos de escalonamento da terapêutica através da implementação de uma terapêutica anti-inflamatória a longo prazo pode levar a uma redução da necessidade elevada e inalterada de SABA e, consequentemente, da pegada [12]. Em alternativa ou adicionalmente, também é possível uma mudança para uma prescrição mais forte de salbutamol como DPI. De acordo com uma revisão, o efeito também é comparável quando utilizado em exacerbações agudas e poderia reduzir ainda mais a taxa de prescrição de AD. Em princípio, as diretrizes internacionais (“British guideline on the management of asthma”[BTS], Scottish Intercollegiate Guidelines Network e British Thoracic Society [SIGN]) já contêm recomendações sobre a prescrição consciente do clima e também incluíram este aspeto em auxiliares de decisão para os doentes [13]. As National Disease Management Guidelines (NVL Asthma/COPD) ainda não contêm quaisquer recomendações correspondentes. Até à data, também não foram efectuados estudos sistemáticos na Alemanha sobre os efeitos de um aconselhamento e formação consistentes sobre a prescrição de inalantes consciente do clima para doentes e prescritores. [14]Estudos sociológicos indicam que a aplicação de medidas em tais “nichos” implica mudanças mais complexas que vão muito além da própria medida. Em termos de aconselhamento médico, a prescrição de inalantes com consciência climática pode potencialmente ser um impulso para a tomada em consideração dos danos climáticos noutras decisões de diagnóstico ou terapêuticas.
Estimativa do nível de enchimento
Para além da pegada causada pelos propulsores contidos, existem outros argumentos a favor da utilização primária de DPI. Por exemplo, os doentes geralmente só podem estimar o nível de enchimento da DA, uma vez que a maioria das preparações não tem um contador integrado. [15,16]Esta circunstância favorece o aumento do consumo (devido à re-prescrição prematura) e aumenta o risco de tratamento inadequado (devido à utilização de uma AD em grande parte vazia com libertação reduzida de fármaco). Num estudo prospetivo com doentes pediátricos, verificaram-se erros graves neste domínio, uma vez que os AD que já tinham sido esvaziados foram considerados utilizáveis. [16]No entanto, no final, estes quase só libertaram propulsor. Um teste de flutuação em banho-maria é um método muito pouco fiável para determinar o nível de enchimento; a pesagem do cartucho é muito mais fiável, mas igualmente impraticável na utilização quotidiana devido à falta de valores de referência publicados [17].
Os DPI, por outro lado, contêm normalmente um contador no caso dos sistemas de reservatório ou blister ou, no caso dos sistemas baseados em cápsulas, permitem uma estimativa simples da quantidade restante. Isto torna a aplicação mais eficiente em termos de recursos e, ao mesmo tempo, aumenta a segurança da terapia medicamentosa.
Processo de decisão individualizado
Os aspectos acima mencionados de menor impacto climático e consumo de recursos mais sustentável através de um melhor controlo das condições de enchimento falam a favor da utilização preferencial de um DPI. As seguintes recomendações foram derivadas deste facto na diretriz S2k:
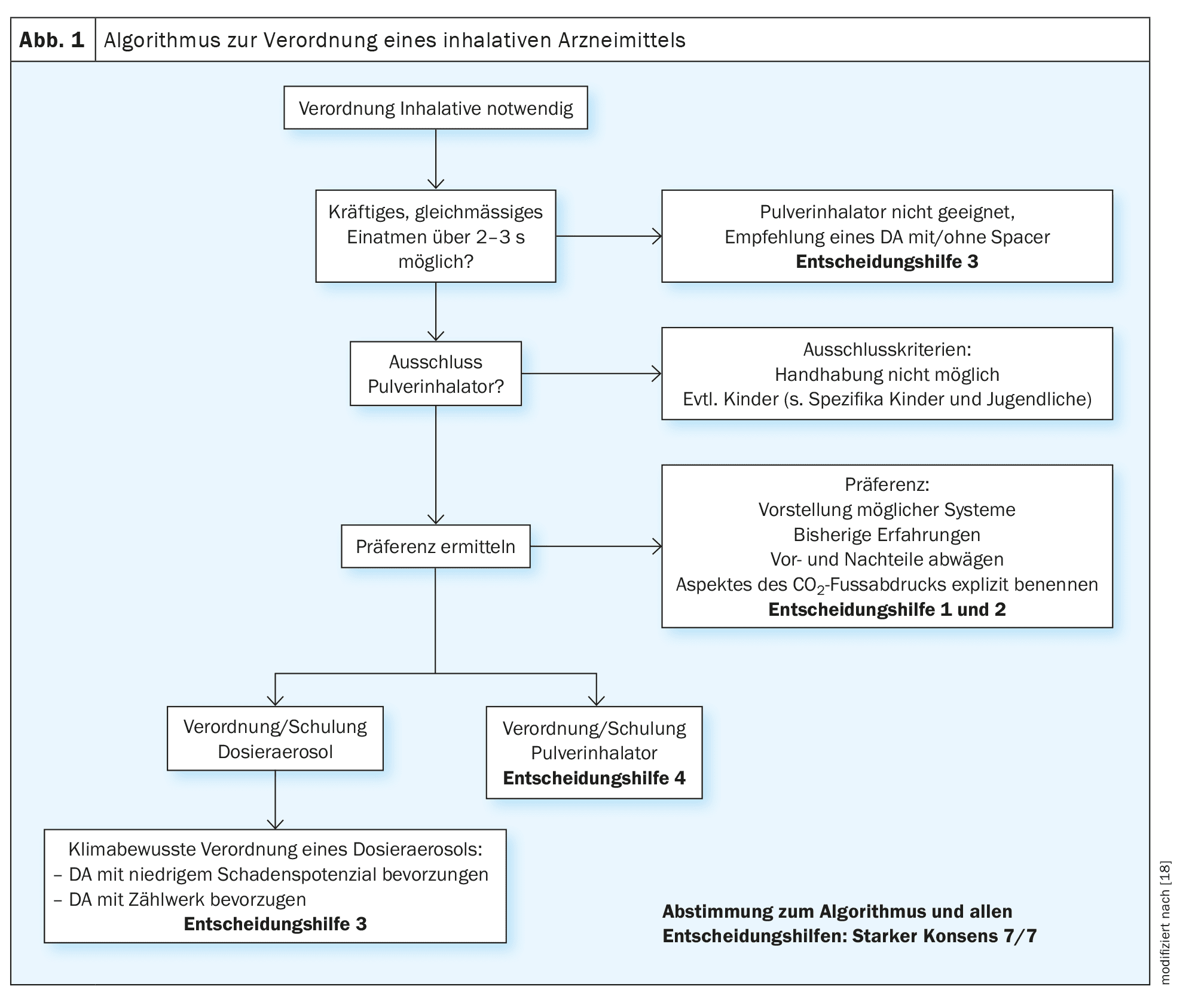
A decisão a favor ou contra uma AD não é tomada apenas quando é emitida uma nova prescrição, mas também regularmente quando o medicamento já prescrito é novamente prescrito. A diretriz contém um algoritmo (Fig. 1) que visa clarificar o processo de tomada de decisão e, assim, apoiar o processo de prescrição.
De acordo com a NVL Asthma, a seleção individual dos dispositivos de inalação deve basear-se nas capacidades motoras e cognitivas do doente [11]. Para além das competências e dos pré-requisitos individuais (inalação suficientemente profunda, limitação do fluxo de ar inspiratório), as preferências individuais e a familiaridade com o respetivo dispositivo são também decisivas, sobretudo em doentes geriátricos. A instrução inicial qualificada (explicação, demonstração, prática sob supervisão) e a monitorização são essenciais para verificar a adequação específica do doente de um dispositivo selecionado em conjunto.
As principais vantagens da DA são a menor exigência da respiração inspiratória (geralmente adequada para doentes com limitação do fluxo inspiratório) e a possibilidade de a combinar com um auxiliar de inalação (pré-câmara, espaçador). Este último pode facilitar a coordenação entre o disparo do spray burst e a inspiração lenta simultânea. A utilização de um dispositivo auxiliar de inalação é, portanto, particularmente recomendada para bebés e crianças pequenas e para doentes com problemas de coordenação que não podem ser corrigidos por treino. A partir da idade escolar, a DPI também pode ser considerada para doentes com problemas de coordenação, desde que o fluxo de ar inspiratório seja suficiente. Os problemas de coordenação desempenham aqui apenas um papel muito secundário, uma vez que a produção ativa de aerossóis requer apenas uma forte sucção na boquilha. Em algumas diretrizes, são feitas especificações de idade relativamente à utilização de determinados dispositivos. [11]Por exemplo, a NVL Asthma recomenda a utilização de um DA com um espaçador em crianças com menos de cinco anos. No entanto, como as capacidades motoras e cognitivas podem variar muito nas crianças, é sempre aconselhável concentrar-se nas capacidades reais. Tanto para crianças como para adultos, a pessoa afetada deve ser capaz de lidar comprovadamente com o dispositivo prescrito.
Consultoria consciente do clima
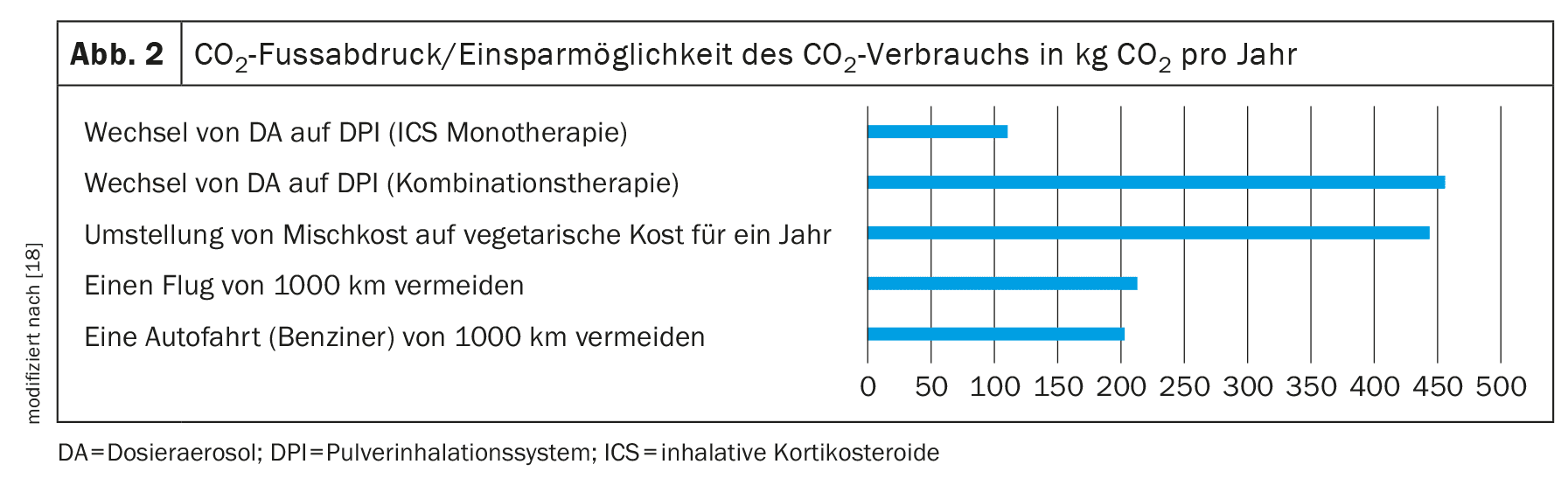
Além disso, a diretriz sugere que se mencione explicitamente o aspeto da pegada de carbono neste processo de tomada de decisão. Para apoiar esta consulta, foram criadas ajudas à tomada de decisões para ilustrar o potencial efeito de poupança da mudança de DA para DPI por ano (Fig. 2).
As potenciais poupanças mencionadas na ajuda à decisão representam as reduções máximas possíveis na pegada de carbono que podem ser alcançadas através da mudança para uma terapia com DPI. Dependendo da terapia utilizada e da dosagem necessária, a redução da pegada de CO2 também pode ser menor. Por exemplo, a substituição de uma monoterapia por um esteroide inalado leva a uma poupança de cerca de 110 kg de equivalente CO 2 [19].
Eliminação de resíduos
Mesmo após a libertação completa do número declarado de doses individuais, os cartuchos de MDI nunca estão completamente vazios, contendo ainda pequenas quantidades residuais do propulsor ou dos ingredientes activos. Por conseguinte, os inaladores de dose calibrada vazios também pertencem formalmente à categoria de resíduos problemáticos que requerem uma eliminação regulamentada. No entanto, a eliminação de resíduos farmacêuticos é regulamentada de forma diferente consoante o Estado e não existe um conceito normalizado. Como os resíduos são predominantemente incinerados, os medicamentos – com algumas excepções (por exemplo, os cistostáticos) – podem ser eliminados juntamente com os resíduos domésticos. Não existe uma obrigação de retoma para os medicamentos usados, já implementada anteriormente, nem vias de eliminação separadas para os cartuchos de gás pressurizado. O processo de eliminação e as recomendações relacionadas não são normalmente um tópico central de uma diretriz. No entanto, este tópico foi incluído na diretriz e abordado com um apelo a um conceito de eliminação para cartuchos de gás pressurizado.
Aplicação das diretrizes
Vários aspectos são importantes para a implementação das diretrizes. Um requisito básico é a existência de material informativo apelativo, como um resumo das diretrizes, informações para os doentes e serviços de apoio que permitam que o conteúdo das diretrizes seja implementado na prática. Um colega médico de família desenvolveu um quadro geral que contém todos os ingredientes activos relevantes e a sua disponibilidade como inalador de dose calibrada ou inalador de pó. Também fornece informações sobre os preços actuais e se existe um contador disponível.
Idealmente, a implementação a nível prático poderia consistir em verificar se é possível mudar para um DPI aquando da prescrição de cada receita repetida. O facto de ser possível uma mudança a nível da prática clínica foi demonstrado num grupo de prática pulmonar. No espaço de um ano, a proporção de DPIs nas embalagens prescritas aumentou de 49,2% para 77,8% [19].
No âmbito dos acordos de desconto, os medicamentos são frequentemente trocados nas farmácias. De acordo com a Diretiva Alemã de Medicamentos, as formas de dosagem inaladas não estão incluídas na lista de medicamentos intercambiáveis, o que significa que a troca de um DPI por um DA ou vice-versa não é permitida nas farmácias [20]. Em caso de dúvida, o NVL Asthma recomenda que o farmacêutico levante preocupações farmacêuticas nestes casos. Em alternativa, a troca também pode ser evitada assinalando a caixa “Aut-idem”. Num teste prático planeado, será avaliada a aceitação e os possíveis obstáculos à implementação das diretrizes nos consultórios dos médicos de clínica geral.
Mensagens para levar para casa
- Ao contrário dos inaladores de pó, os inaladores de dose calibrada contribuem significativamente para as alterações climáticas devido aos propulsores que contêm.
- Para a maioria dos doentes, é possível mudar de inaladores de dose calibrada para inaladores de pó.
- Tanto no momento da prescrição de inalantes como no âmbito do aconselhamento sobre asma/DPOC do DMP, os doentes podem ser informados e a sua vontade de mudar pode ser ativamente determinada pela equipa clínica.
Literatura:
- Karliner J, Slotterback S, Boyd R, et al: Health cares climate footprint 2019. https://noharm-uscanada.org/ClimateFootprintReport. Último acesso: 5 de janeiro de 2024.
- Nicolet J, Mueller Y, Paruta P, et al: What is the carbon footprint of primary care practices? Uma análise retrospetiva do ciclo de vida na Suíça. Environ Health 2022; 21(1): 1-10.
- Janson C, Henderson R, Löfdahl M, et al: Carbon footprint impact of the choice of inhalers for asthma and COPD (Impacto da pegada de carbono na escolha de inaladores para asma e DPOC). Thorax 2020; 75(1): 82-84.
- Forster P, et al: The Earth’s energy budget, climate feedbacks, andclimate sensitivity. Climate change 2021: the physical science basis contribution of working group I to the sixth assessment report of the intergovernmental panel on climate change 2021; S923-1054.
- Comissão de Auditoria Ambiental – Câmara dos Comuns 2018 Progressos do Reino Unido na redução das emissões de gases fluorados. https://publications.parliament.uk/pa/cm201719/cmselect/cmenvaud/469/46905.htm#_idTextAnchor015. Último acesso: 21.01.2024.
- Pritchard JN: p>o clima está a mudar para os inaladores de dose calibrada e é necessário agir. Drug Des Devel Ther 2020; 14: 3043-3055.
- Instituto Central de Seguros de Saúde Estatutários Cuidados médicos na Alemanha 2020. Dados de prescrição de inalantes; www.zi.de.
- Pernigotti D, et al: Reduzir a pegada de carbono dos inaladores: análise das implicações climáticas e clínicas de diferentes cenários em cinco países europeus. BMJ Open Respir Res 2021; 8(1): e1071.
- Wissenschaftliches Institut der AOK: Der GKV-Arzneimittelmarkt: Klassifikation, Methodik und Ergebnisse 2023. www.wido.de/fileadmin/Dateien/Dokumente/Forschung_Projekte/Arzneimittel/wido_arz_gkv_arzneimittelmarkt_klassifikation_methodik_ ergebnisse_2023.pdf. Último acesso: 5 de janeiro de 2024.
- Ludwig WD, Mühlbauer B, Seifert R: Drug Prescription Report 2022. https://link.springer.com/10.1007/978-3-662-66303-5. Último acesso: 5 de março de 2023.
- Associação Médica Alemã, Associação Nacional de Médicos de Seguros de Saúde Estatutários, Associação das Sociedades Médicas Científicas: Diretriz Nacional de Cuidados Asma 2020. ww.leitlinien.de/themen/asthma. Último acesso: 12 de janeiro de 2023 (versão longa, 4.ª edição).
- Selroos O: Inaladores de pó seco na asma aguda. Ther Deliv 2014; 5(1): 69-81.
- National Institute for Health and Care Excellence: Asthma inhalers and climate change 2022. www.nice.org.uk/guidance/ng80/resources/inhalers-for-asthma-patientdecision-aid-pdf-6727144573. Último acesso: 5 de janeiro de 2024.
- Geels FW, Schot J: Tipologia das vias de transição sociotécnica. Res Policy 2007; 36(3): 399-417.
- Hasegawa K, Brenner BE, Clark S, Camargo CA: Visitas ao departamento de emergência para asma aguda por adultos que ficaram sem seus medicamentos inalados. Allergy Asthma Proc 2014; 35(3): 42-50.
- Fullwood I, et al: Sabe quando é que o inalador está vazio? Arch Dis Child 2022; 107: 902-905.
- Rubin BK, Durotoye L: Como é que os doentes determinam que o seu inalador de dose calibrada está vazio? Chest 2004; 126(4): 1134-1137.
- Schmiemann G, Dörks M, Grah C: S2k guideline on climate-conscious prescription of inhalants. www.awmf.org/service/awmf-aktuell/klimabewusste-verordnung-von-inhalativa. Último acesso: 12.01.2024.
- Bickhardt J, Czupalla C, Bader U: Redução dos gases com efeito de estufa prejudiciais ao clima através da seleção de inaladores no tratamento de doentes com asma e DPOC. Pneumologia 2022; 76(5): 321-329.
- Comité Misto Federal Anexo VII da Secção M da Diretiva relativa aos medicamentos – Regulamentação sobre a permutabilidade dos medicamentos (aut idem). www.g-ba.de/downloads/83-691-813/AM-RL-VII_Aut-idem_2023-08-15.pdf. Último acesso: 12.01.2024.
| Financiamento: Financiamento de acesso aberto ativado e organizado pelo Projekt DEAL. Acesso aberto. Este artigo é publicado ao abrigo da licença Creative Commons Attribution 4.0 International, que permite a utilização, cópia, adaptação, distribuição e reprodução em qualquer meio ou formato, desde que seja dado o devido crédito ao(s) autor(es) original(ais) e à fonte, seja incluída uma hiperligação para a licença Creative Commons e seja indicado se foram efectuadas alterações. As imagens e outros materiais de terceiros contidos neste artigo estão igualmente sujeitos à licença Creative Commons acima referida, salvo indicação em contrário na legenda da imagem. Se o material em questão não estiver sujeito à licença Creative Commons acima mencionada e se a ação em questão não for permitida por lei, deve ser obtido o consentimento do respetivo detentor dos direitos para a utilização posterior do material acima mencionado. Para mais informações sobre a licença, consulte as informações sobre a licença em http://creativecommons.org/licenses/by/4.0/deed.de. As perguntas CME são um suplemento do editor. |
InFo PNEUMOLOGIE & ALLERGOLOGIE 2024; 6(4): 8–12