O diagnóstico diferencial desempenha um papel importante no esclarecimento da dor no epigástrio. A interpretação correcta do sintoma principal, do padrão de dor e da localização pode ser decisiva para uma terapia bem sucedida. Há uma variedade de causas possíveis que vão desde doenças hepáticas, da vesícula biliar ou do pâncreas a úlceras ventriculares ou duodeni. No entanto, muitas vezes, não é possível detectar quaisquer descobertas patológicas orgânicas em queixas abdominais crónicas, uma vez que são perturbações gastrointestinais funcionais.
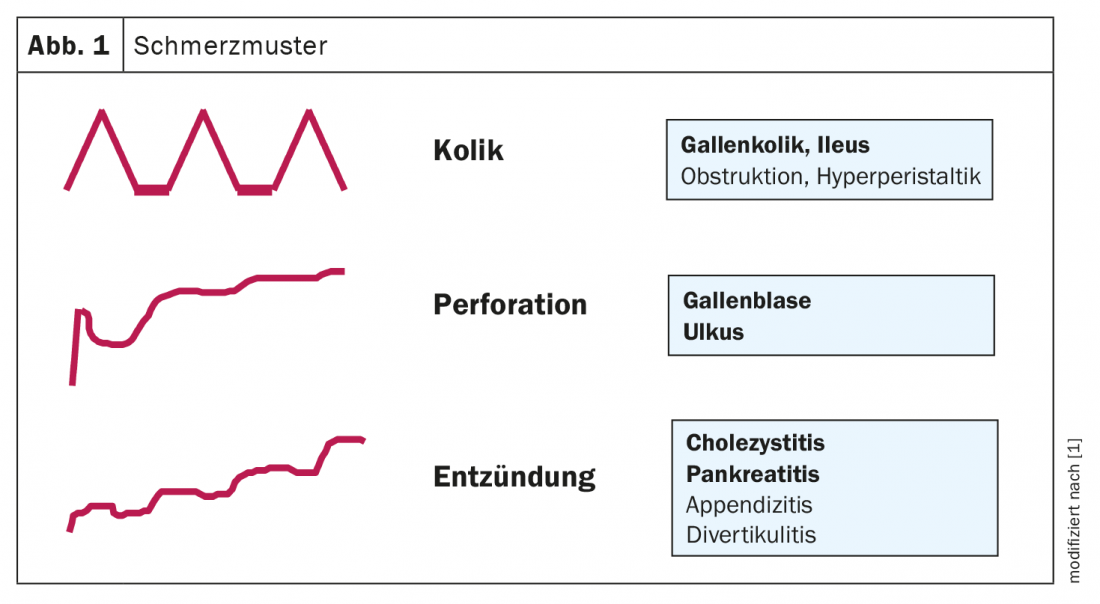
Mais de 50% da dor abdominal crónica recorrente não é causada por patologia de órgãos, explica o PD Dr. Heiko Frühauf, Zentrum für Gastroenterologie und Hepatalogie AG, Zurique [1]. Para além do curso temporal do padrão de dor e da localização, é decisivo para a classificação diagnóstica diferencial com a qual o sintoma principal a dor abdominal superior está associado, disse o orador. As dores epigástricas crónicas recorrentes podem ser acompanhadas por sintomas de refluxo ou diarreia. Enquanto a primeira indica doença de refluxo ou um distúrbio gastrointestinal funcional, a diarreia é mais susceptível de indicar síndrome do cólon irritável ou doença inflamatória intestinal. Perguntar sobre o padrão de dor é também uma parte importante da anamnese (Resumo 1, Fig. 1). A dor abdominal aguda é tipicamente uma dor aguda, que é frequentemente acompanhada por vómitos, por vezes há também retenção fecal. No caso de queixas abdominais do lado direito, as doenças do fígado ou da bílis ou do pâncreas devem ser consideradas em primeiro lugar e acima de tudo. Um sintoma principal importante é o aparecimento de tensão defensiva (peritonite), por vezes são acrescentados sintomas de choque e septicemia, é algo que se vê normalmente numa sala de emergências agudas.

Queimadura cardíaca – gastroscopia em caso de suspeita de sintomas de refluxo
Nos doentes que se queixam de azia e de uma sensação de pressão atrás do esterno, a dor é tipicamente localizada no epigástrio. Os sintomas de refluxo podem levar à esofagite e geralmente ocorrem intermitentemente após refeições volumosas e também à noite. É importante diferenciar de sintomas de úlcera, doenças funcionais, espasmos esofágicos, mas também de sintomas cardíacos tais como doença coronária. A gastroscopia com amostragem histológica está na vanguarda do diagnóstico, e o diagnóstico funcional usando a fotomontagem para detectar refluxo ácido patológico no esófago é considerado o padrão de ouro.
A terapia consiste na administração de bloqueadores de bombas de protões (PPI); se se suspeitar de esvaziamento gástrico retardado , a procinética também é utilizada, se necessário.
Sentimento de plenitude – distinguindo a dispepsia funcional da síndrome do cólon irritável
De acordo com a classificação ROM IV, a dispepsia funcional caracteriza-se por desconforto abdominal, saciedade precoce ou uma sensação de plenitude e dor epigástrica, por exemplo, sob a forma de uma sensação de dor ardente no abdómen superior ou por detrás do esterno. Um critério importante é que os sintomas não possam ser explicados por uma causa orgânica e tenham persistido durante pelo menos 6 meses [2,3]. Na dispepsia funcional, é feita uma distinção entre os dois subtipos “síndroma de distress pós-prandial” (dispepsia do tipo motilidade) e “síndroma de dor epigástrica” (síndroma com dor epigástrica, anteriormente também: dispepsia do tipo refluxo, visão geral 2) .

Os sintomas dispépticos também podem ser causados pela intolerância à lactose ou por uma infecção bacteriana. Isto está tipicamente a mudar, dor dependente de alimentos. Um teste de hálito à lactose H2 pode dar indicações informativas de diagnóstico. “E uma parte importante do diagnóstico é uma gastroscopia com a análise do sumo duodenal, e especificamente com a questão de um crescimento excessivo de bactérias”, acrescenta o Dr. Frühauf. O tratamento depende da causa desencadeante; no caso de um aumento significativo da contagem bacteriana no intestino delgado, poderá ser necessária uma terapia antibiótica ou uma dieta apropriada sem lactose. Embora a administração de lactase (Lacdigest®) [4] não seja uma terapia padrão para a intolerância à lactose, é uma opção especialmente se a dieta não puder ser seguida.
Queixas pós-prandial – úlcera ventricular ou duodeniana possível
Se os sintomas da dor se manifestarem de forma pós-prandial dependente dos alimentos, isto indica que pode ser mais uma úlcera ventricular; se a dor ocorrer num estado vazio, por exemplo à noite, e melhorar após a ingestão de alimentos, isto é mais uma indicação da presença de uma úlcera duodenal. Típico é uma dor bastante forte no início, que aumenta no decorrer do curso. O consumo de álcool é um gatilho clássico; nas úlceras duodenais, Helicobacter pylori é também uma possível causa bacteriana. Os diagnósticos diferenciais incluem problemas coronários ou cardíacos, mas também dores radiculares ou músculo-esqueléticas. “O diagnóstico é feito por gastroscopia com a tomada de histologias, e o tratamento aqui também consiste na administração de bloqueadores de bomba de protões (PPI) e, se necessário, na erradicação de Helicobacter pylori, se detectado”, resume o Dr. Frühauf. As úlceras e as doenças de refluxo são responsáveis por cerca de um terço de todas as causas de queixas dispépticas, e em cerca de 60% dos casos são queixas gastrointestinais funcionais. Deve ser mencionado na entrevista ao doente que muitas vezes não são detectáveis quaisquer achados patológicos de órgãos.
Náuseas e vómitos – cólicas biliares?
Nas cólicas biliares, os sintomas são tipicamente localizados na área direita do abdómen superior, possivelmente com radiação para a área do ombro ou para as costas. “Se se pode levantar uma tal localização de dor durante o exame e a anamnese, é preciso pensar em cálculos biliares”, explica o orador. Há também formas raras, por exemplo, quando um cálculo biliar está preso no infundíbulo da vesícula biliar e aperta o canal biliar. Os sintomas da dor são tipicamente cólicas. A dor começa após o parto, dura cerca de 1-4 horas, depois subsidia, e regressa mais tarde.
A base do diagnóstico da doença de cálculo biliar é a sonografia abdominal e, se necessário, a endosonografia e a colangiopancreatografia de ressonância magnética (MRCP). Em relação à terapia, o Dr. Frühauf recomenda inicialmente substâncias antiespasmódicas (por exemplo Buscopan®) ou anti-inflamatórios não esteróides (AINEs), tais como Novalgin® [4] para o alívio da dor. Para aliviar permanentemente os pacientes dos seus sintomas, os cálculos biliares no ducto biliar devem ser removidos endoscopicamente. No caso de cólicas devido a pedras na vesícula biliar, toda a vesícula biliar, incluindo as pedras no interior, é removida (colecistectomia). Esta é uma das operações mais frequentemente realizadas em cirurgia visceral.


Febre – colecistite ou pancreatite?
Se a dor abdominal superior for acompanhada de febre como sintoma principal, a colangite ou mesmo a colecistite deve ser considerada. “A dor tipicamente aumenta lenta mas firmemente como uma dor inflamatória, ainda começa aguda, mas não tão aguda ou severa como com uma perfuração”, explica o Dr. Frühauf (Fig. 1). O exame por ultra-sons desempenha um papel importante nos métodos de diagnóstico; outros métodos de imagem também podem ser utilizados, se necessário (Caixa). Além disso, um sinal positivo de Murphy é considerado indicativo. É importante diferenciar entre outras doenças inflamatórias como a pleurisia ou pneumonia. “Se tiver diagnosticado sonograficamente esta típica parede de três camadas, o espessamento da parede e a dor de pressão, deve também iniciar imediatamente a terapia: Início da colecistectomia na fase aguda”, explica o gastroenterologista. Está cientificamente provado que não se deve esperar até que a inflamação melhore. “Isto significa que é necessária uma gestão interdisciplinar numa fase precoce para os médicos de clínica geral e internistas”, sublinha o Dr. Frühauf. Um importante diagnóstico diferencial é a pancreatite aguda (visão geral 3).
Fonte: FomF Medicina Geral e Interna
Literatura:
- Frühauf H: Abdómen superior: pressão e dor. PD Dr. Heiko Frühauf, FomF Medicina Geral e Interna, Zurique, 05.12.2020.
- Stanghellini V, et al: Perturbações Gastroduodenais. Gastroenterologia 2016; 150: 1380-1392.
- Talley NJ, et al: Dispepsia funcional. Opinião Curral Gastroenterol 2016; 32: 467-473.
- Swiss Drug Compendium, https://compendium.ch/ (último acesso 01.03.2021)
PRÁTICA DO GP











