No decurso do congresso ASCO deste ano em Chicago, no início de Junho, foram apresentados novos resultados do ensaio da fase Ib sobre a combinação da inibição PD1 e CTLA4. São extremamente promissores. No cenário adjuvante, só o ipilimumab atingiu o ponto final primário do sobrevivência sem recorrência.
Novos dados do Study-004, um ensaio fase I que investiga a segurança, actividade antitumoral e farmacocinética da combinação da inibição PD1 (nivolumab) e CTLA4 (ipilimumab), oferecem esperança aos pacientes com melanoma avançado. Foram apresentados no congresso ASCO deste ano por Mario Sznol, MD, Yale: “Estão actualmente em curso dois outros estudos que estão a testar esta combinação em fases posteriores. Os nossos resultados justificam definitivamente tais esforços de investigação”.
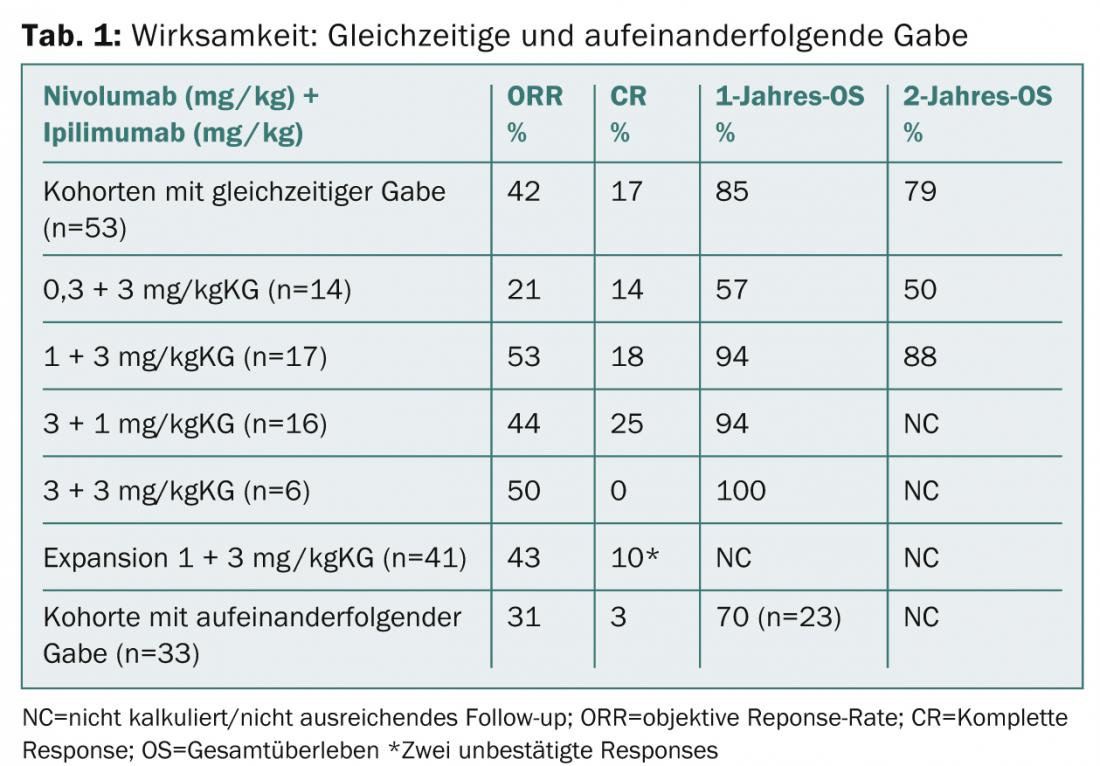
As substâncias activas foram dadas simultânea ou consecutivamente (n=127). Os pacientes foram autorizados a tomar até três terapias sistémicas antes da participação.
O grupo concorrente (nivolumab 1 mg/kgKG mais ipilimumab 3 mg/kgKG [n=17]) alcançou uma taxa de sobrevivência global de 1 ano de 94, e uma taxa de sobrevivência global de 2 anos de 88%. Na coorte alargada, 41 pacientes receberam o regime acima descrito de três em três semanas durante quatro doses e depois nivolumab sozinhos na dose de 3 mg/kgKG de quinze em quinze dias até à progressão. A investigação continua também com estas doses nos ensaios em curso das fases II e III (CheckMate-069 e -067).
A resposta foi observada independentemente do estado de mutação do BRAF ou da libertação do PD-L1.
Não foram encontradas novas questões de segurança no seguimento prolongado. Os eventos adversos de grau 3-4 associados à terapia ocorreram em 62% dos pacientes dos coortes de co-administração. Os principais resultados da actualização do estudo são apresentados no Quadro 1.
Ipilimumab no ambiente adjuvante
Um ensaio aleatório duplo-cego de fase III mostrou também que o ipilimumabe numa dose de 10 mg/kgKG melhora significativamente a sobrevivência sem recorrência (RFS, tempo para recorrência ou morte) em comparação com o placebo, mesmo numa fase anterior do melanoma. Os participantes eram pacientes com melanoma (fase III) e alto risco de recidiva após ressecção cirúrgica completa (cenário adjuvante). Este é agora o ensaio da terceira fase III que tem sido positivo para o ipilimumabe na terapia do melanoma.
“Embora na fase III a probabilidade de recidiva seja muito elevada. existem muito poucas opções de tratamento que ajudem a reduzir o risco de metástase após a cirurgia”, disse o Prof. Alexander Eggermont, MD, Villejuif, que apresentou os resultados na ASCO.
O estudo observou uma redução de 25% no risco de recorrência ou mortalidade (HR=0,75; 95% CI=0,64-0,90; p=0,0013). Após três anos, 46,5% dos doentes ipilimumab e 34,8% do grupo placebo estavam livres de recaídas. A RFS mediana foi de 26,1 resp. 17,1 meses.
Os efeitos secundários eram largamente comparáveis aos do ipilimumabe no tratamento do melanoma avançado. Eram na sua maioria imunológicos e bem tratáveis no âmbito dos protocolos de gestão deste agente. Foi observada uma maior incidência de endocrinopatias. 48,8% interromperam a terapia com ipilimumab devido a efeitos secundários (vs. 1,7% no placebo). Cinco mortes estavam relacionadas com o verum.
Segundo o Prof. Eggermont, os resultados são relevantes, por um lado porque o ipilimumab é o primeiro inibidor do ponto de controlo imunitário a mostrar uma melhoria em tal cenário de tratamento e, por outro lado, porque o benefício poderia ser observado em todos os subgrupos, incluindo aqueles com maior risco de recaída. Por conseguinte, pode assumir-se que o ipilimumabe poderá ser amplamente utilizado no futuro através de diferentes linhas terapêuticas e fases da doença. Estão actualmente em curso outros estudos que investigam a substância activa no contexto do adjuvante. Entretanto, o ipilimumabe é aprovado com uma dose de 3 mg/kgKG para o tratamento de melanoma avançado (não reectável ou metastásico) em adultos que tenham recebido terapia prévia.
Fonte: 50
th
Reunião Anual da Sociedade Americana de Oncologia Clínica (ASCO), 30 de Maio a 3 de Junho de 2014, Chicago
InFo ONCOLOGy & HEMATOLOGy 2014; 2(5): 20-21
ESPECIAL DO CONGRESSO 2014; 30-32











