Os resultados do estudo prospectivo observacional mostram que em doentes com mais de 65 anos de idade com fibrilação atrial, o tratamento com rivaroxaban foi associado a um risco significativamente aumentado de eventos isquémicos ou hemorrágicos graves em comparação com o apixaban.
A fibrilação atrial (FA) é a arritmia cardíaca mais comum e aumenta cinco vezes o risco de AVC [1,2]. A anticoagulação é um importante pilar de tratamento para a prevenção de acidentes vasculares cerebrais [3]. Numa análise retrospectiva de doentes idosos frágeis com FVC, verificou-se que o risco de AVC, embolia e hemorragias graves era significativamente menor com tratamento com anticoagulantes orais directos (DOAK) do que com antagonistas de vitamina K [4,5]. DOAKs como o rivaroxaban e o apixaban – ambos inibidores directos do factor Xa – estão entre a classe de substância preferida para este grupo de doentes. Ray et al. investigado num estudo publicado na JAMA em 2021 se existe uma diferença no risco de eventos isquémicos ou hemorrágicos graves em doentes com mais de 65 anos de idade com FCR, dependendo de qual destes dois anticoagulantes foi utilizado [5].
Comparação a favor do apixaban – mesmo em doses reduzidas
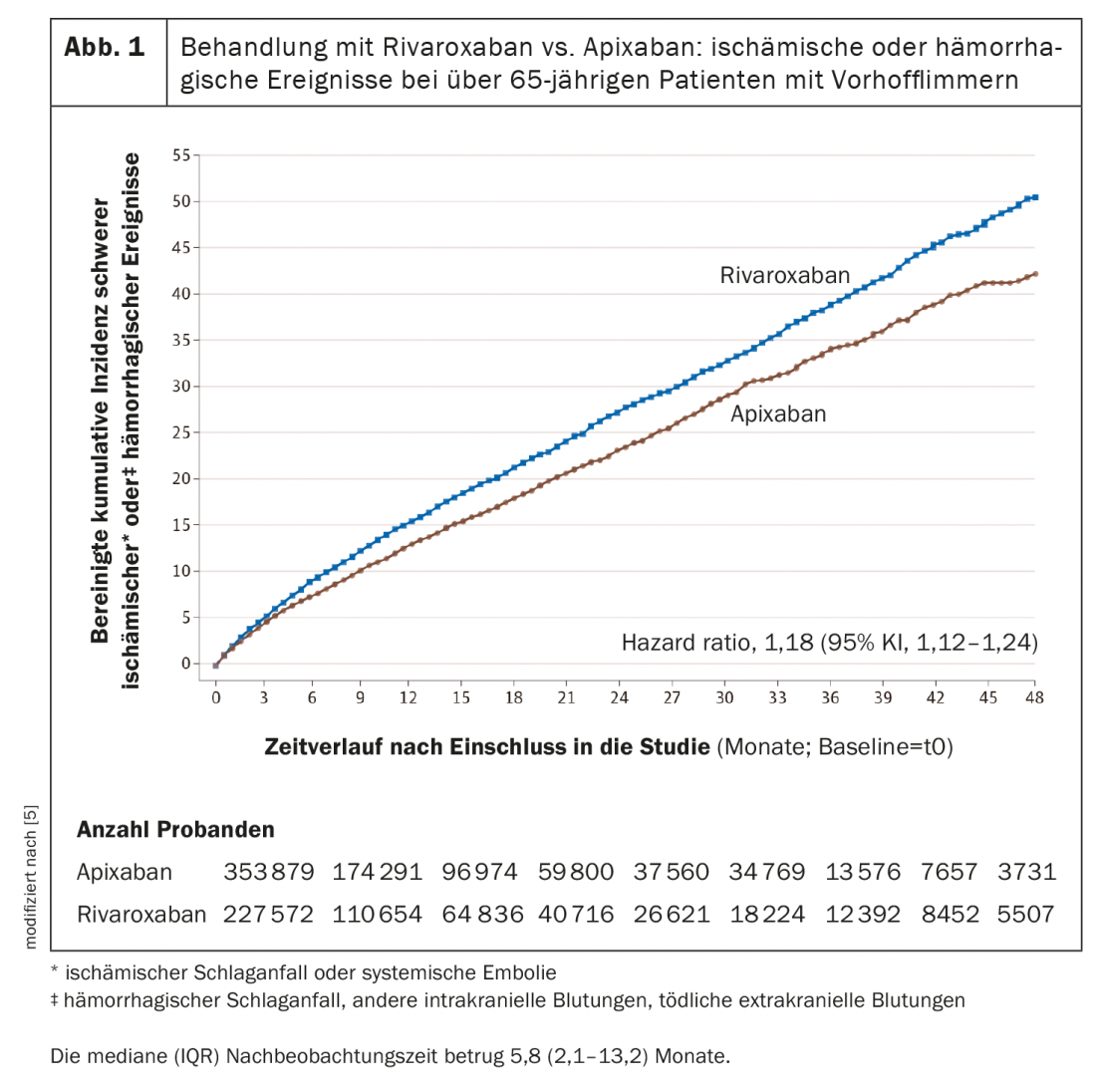
O estudo incluiu 581 451 pacientes com fibrilação atrial tratados com rivaroxaban ou apixaban [5]. O tempo médio de seguimento foi de 5,8 (2,1-13,2) meses. A idade média dos participantes no estudo foi de 77,0 anos e 50,2% eram do sexo feminino. 76,9% dos sujeitos receberam anticoagulação em dose padrão e 23,1% em dose reduzida. Em toda a população do estudo, ocorreram 6946 eventos isquémicos ou hemorrágicos maiores durante o acompanhamento. O risco com rivaroxaban revelou-se maior em comparação com o apixaban, com taxas ajustadas de 16,1 vs. 13,4 por 1000 pessoas-anos (HR, 1,18; 95% CI 1,12-1,24) (Fig. 1) [5]. Tanto o risco de eventos isquémicos graves (HR 1,12; 95% CI 1,04-1,20) como de eventos hemorrágicos (HR 1,26; 95% CI 1,16-1,36) foram aumentados com tratamento com rivaroxaban [5].
O tratamento DOAK foi iniciado com doses reduzidas em 23% dos participantes no estudo em cada grupo – um total de 134.393 pacientes [5]. Também nesta população de doentes houve uma diferença a favor do apixaban e o risco de eventos isquémicos e hemorrágicos foi aumentado com o rivaroxaban. Os doentes que receberam DOAK em doses reduzidas tinham uma idade média mais elevada em comparação com os que receberam doses padrão (82,8 vs 75,2 anos). Além disso, a prevalência de outros factores de risco de hemorragia ou AVC foi maior (pontuação média CHA2DS2-VASc, 5,0 vs. 4,1).
Expansão relevante para a prática da base de provas
Embora a eficácia do rivaroxaban e do apixaban no VCF tenha sido comparada em estudos de coorte retrospectivos anteriores [6–8], os dados actuais forneceram novos conhecimentos que são muito valiosos para a prática clínica. Com mais de meio milhão de novos utilizadores de rivaroxaban ou apixaban, esta foi uma coorte maior do que em estudos anteriores. Além disso, apenas pacientes com mais de 65 anos foram incluídos [9,10]. O tamanho maior da amostra permitiu uma quantificação mais precisa da ocorrência de eventos raros mas clinicamente importantes, tais como hemorragias extracranianas fatais. Em contraste com outros estudos, foram também incluídos doentes que receberam anticoagulação oral em dose reduzida, uma subpopulação de doentes com FCR que é particularmente vulnerável devido às características comuns dos doentes [5–7].
Literatura:
- Singer E, et al: Medicine and Reason 2015; 3-82.
- Zimetbaum P: Ann Intern Med 2017; 166(5): ITC33-ITC48. doi:10.7326/AITC201703070
- Janeiro CT, et al: Circulation 2019; 140(2):e125-e151.
- Lip GYH, et al: J Intern Med 2020; https://doi.org/10.1111/JOIM.13140
- Ray WA, et al: JAMA. 2021 Dez 21; 326(23): 2395-2240.
- Graham DJ, et al: Am J Med 2019; 132(5): 596-604.e11.
- Fralick M, et al: Ann Intern Med 2020; 172(7): 463-473.
- Lip GYH, et al: Stroke 2018; 49(12): 2933-2944.
- Go AS, et al: JAMA 2001; 285 (18): 2370-2375.
- Lowenstern A, et al: Ann Intern Med. 2018;169(11): 774-787.
PRÁTICA DO GP 2022; 17(5): 32