Introdução: A hiperkinesia devido à disfunção dos gânglios basais pode ser causada por uma série de doenças predominantemente vasculares e (para)infecciosas, bem como endócrinas. Abaixo relatamos o caso raro de um paciente com diabetes mellitus tipo 2 em que a imagiologia foi seminal no estabelecimento do diagnóstico de síndrome de hemichorea-hemiballismus grave no contexto de hiperglicemia não-cetótica.
Relatório de caso
O paciente de 45 anos foi diagnosticado com síndrome de Guillain-Barré após várias semanas de tetraparese progressiva e foi tratado com IVIG com muito bom sucesso. No entanto, no decurso da internação, a hipercinesia coreatiforme do lado esquerdo do corpo, incluindo o lado direito do corpo, tornou-se aparente. do rosto, que aumentou significativamente e de forma persistente no tratamento de reabilitação subsequente. A limitada capacidade de cooperação do doente foi associada a muitos anos de fraco controlo da diabetes, o que foi documentado num HbA1c de 18,5% na primeira admissão. Uma RM do crânio realizada após a re-transferência mostrou alterações conspícuas dos gânglios basais contralaterais ao lado das hipercinesias (Fig. 1). Esta descoberta confirmou o diagnóstico clínico suspeito de hemicorreia-hemibalismo na hiperglicemia não-cetótica. Terapeuticamente, foi iniciado um tratamento diabetológico consistente. A curto prazo, as hipercinesias dificilmente poderiam ser influenciadas por medicação (neurolépticos, benzodiazepinas, tiapride e ácido valpróico).

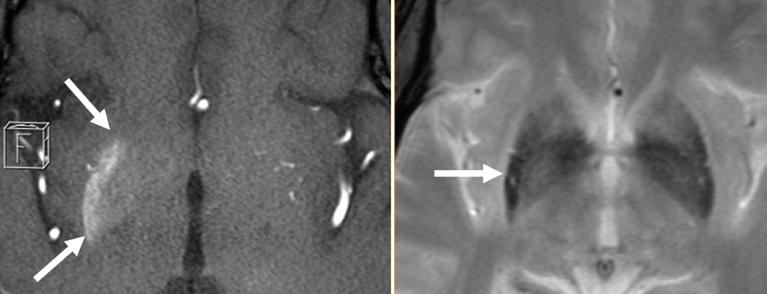
Fig. 1: T1-w (camadas axiais de TOF-MRA; metade esquerda da imagem) mostra uma hiperintensidade localizada no putamen direito e, em menor grau, no globus pallidum direito (extensão marcada com setas). Na sequência T2* (metade direita da imagem), a parte posterior do putamen direito (ver seta) é sinal diminuído na comparação lateral.
Discussão
A hiperglicemia não-cetótica, que se desenvolve lentamente ao longo de dias a semanas, pode estar associada a várias anomalias neurológicas. A maioria das perturbações de consciência quantitativas e qualitativas, crises epilépticas e défices neurológicos focais estão envolvidos. Raramente, a síndrome de hemicorea hemiballismus pode ser causada, o que está associado a hipercinesias hemiplégicas e características radiológicas. A associação desta desordem do movimento e da hiperglicemia não-cetótica foi descrita pela primeira vez por Bedwell em 1960. Esta desordem do movimento pode ser a manifestação inicial da diabetes mellitus.
As mulheres são afectadas com mais frequência do que os homens. A idade média dos pacientes é de cerca de 70 anos. Os casos da doença com menos de 40 anos de idade são extremamente raros. Clinicamente, é a ocorrência aguda a subaguda de perturbações do movimento coreatiforme a balístico de um (ou em 10% dos casos) lado do corpo em diabetes tipo 2 mal controlada, sendo que no momento do início da perturbação do movimento os valores de glicose no sangue e HbA1c são significativamente elevados, estes últimos até 19%. O envolvimento facial ocorre em pouco menos de um terço dos doentes.
As imagens mostram hiperdensibilidades não-recebidas no CCT e hiperintensibilidades nas sequências de cMRI ponderadas em T1 nos gânglios basais contralaterais aos sintomas clínicos. Os resultados nas imagens ponderadas em T2 são mais variáveis. As hipointensibilidades nos gânglios basais são típicas, que também se podem desenvolver com um atraso. Também podem ocorrer Iso- ou hiperintensidades. Enquanto o putamen é sempre afectado pelas alterações acima mencionadas, a cápsula interior é quase regularmente deixada de fora. As sequências DWI podem indicar restrição de difusão e pode haver depressão de sinal nas gravações T2*.
A causa do encurtamento T1 é discutida de forma controversa na literatura. Além das calcificações em neurónios, as microhemorragia e a isquemia crónica com morte neuronal selectiva e gliose reactiva são consideradas possíveis correlatos. As hemorragias petequiais são culpadas pela subsidência de T2*.
Terapêuticamente, as perturbações do movimento podem desaparecer completamente em poucas horas, baixando o elevado nível de açúcar no sangue; contudo, podem também persistir durante vários meses. No prazo de seis meses, quase todos os pacientes recuperaram completamente.
As hipersensibilidades T1 nos gânglios basais geralmente regridem dentro de poucos meses. Em alguns pacientes, os sintomas clínicos persistem apesar da regressão das lesões por ressonância magnética. Para além da indispensável redução do açúcar no sangue, as substâncias acima mencionadas podem ser utilizadas terapeuticamente.
É importante reconhecer a hiperglicemia não-cetótica como uma causa reversível da síndrome do hemicorreia-hemibalismo. Na presença da tríade “hemichorea hemiballismus, hiperglicemia e uma hiperintensidade T1 nos gânglios do tronco cerebral contralateral”, a síndrome de hiperglicemia induzida pela hemicorreia hemiballismus deve ser considerada como a causa.
Literatura:
- Bedwell SF: Algumas observações sobre hemiballismo. Neurologia 1960; 10: 619-622.
- Lin JJ, et al: Apresentação da hiperintensidade striatal na RM com T1 em pacientes com hemiballismo-hemichorea causada por hiperglicemia não-cetótica: Relatório de sete novos casos e uma revisão da literatura. J Neurol 2001; 248: 750-755.
- Seung-Hun O, Kyung-Yul L, Joo-Hyuk I, Myung-Sik L: Coréia associada a hiperglicemia não-cetótica e lesão de hiperintensidade dos gânglios basais no estudo de RM do cérebro ponderado em T1: uma meta-análise de 53 casos, incluindo quatro casos presentes. Journal of the Neurological Sciences 2002; 200: 57-62.
- Shalini B, Salmah W, Tharakan J: Hiperglicemia diabética não-esquética e síndrome de hemicorreia-hemibalismo: Um relatório de quatro casos. Neurologia Ásia 2010; 15(1): 89-91.