Com base na queda do número de casos, as autoridades sanitárias flexibilizaram as medidas de “bloqueio”. Isto levanta questões sobre até que ponto as medidas de protecção são necessárias e como a situação se irá desenvolver nos próximos meses. Peritos das áreas da infectologia, virologia e epidemiologia avaliam a situação actual e dão conselhos.
A protecção no sector da saúde e entre a população é central. “É a única coisa que podemos utilizar actualmente contra a SRA-CoV-2 com eficácia documentada”, explica o Prof. Andreas Widmer, MD, vice-director do Centro da SRA. Chefe do Departamento de Doenças Infecciosas e Higiene Hospitalar do Hospital Universitário da Basileia e Presidente do Centro Nacional de Prevenção de Infecções [1]. Isto inclui máscaras, desinfecção das mãos e luvas. Infelizmente, cerca de 50% das infecções ocorrem antes do aparecimento da doença, o que significa que estas medidas devem ser utilizadas de forma consistente quando as pessoas se sentem saudáveis, a fim de se obter o máximo efeito.
As máscaras protectoras são mais importantes do que nunca
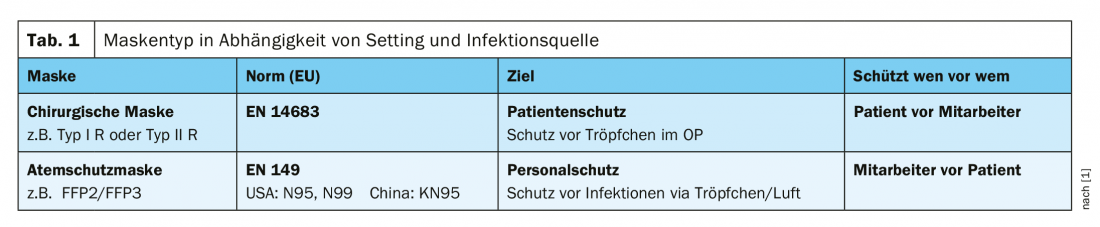
Existem muitos tipos diferentes de máscaras, as de qualidade certificada na Europa são máscaras cirúrgicas e máscaras FFP2/3 (Tab. 1) . A FOPH recomenda a utilização da máscara cirúrgica (tipo I R, tipo II R) para trabalhadores da saúde e outros trabalhadores. no sector dos serviços se uma distância mínima de dois metros não puder ser mantida e para pessoas com sintomas de uma infecção respiratória aguda que necessitem de sair de casa (por exemplo, para uma consulta médica) [2]. A utilização de um Máscara FFP2/FFP3 é, segundo a FOPH, particularmente útil para profissionais (de saúde) directamente expostos em actividades com elevado risco de formação de aerossóis e em caso de contacto do paciente com uma suspeita justificada ou confirmada COVID-19. Recomenda-se o uso da máscara FFP2 durante até 30 minutos para além da medida geradora de aerossóis e enquanto a pessoa doente estiver na sala. As máscaras FFP2 podem ser usadas por um empregado durante um turno inteiro [2]. Um exemplo da utilização de uma máscara Tipo I R ou Tipo II R é a situação em que um cirurgião deseja proteger um paciente durante um procedimento cirúrgico. “Tipo I filtra Staphylococcus aureus a 95%, tipo II a 98%”. “R” significa “resistente a fluidos”, o que significa que se um salpico acontecer na sala de operações, esta máscara protege contra ela. As máscaras com as quais os profissionais de saúde se podem proteger são os modelos FFP2 e FFP3. Existem normas internacionais tanto para as máscaras cirúrgicas como para as máscaras respiratórias. As máscaras FFP2 e FFP3 caracterizam-se pelo facto de selarem bem na face – o critério da norma europeia (EN149-2001) é que ≤8% do ar é permitido escapar na lateral [1]. As máscaras cirúrgicas são, portanto, principalmente para a protecção do doente. O Tipo I R ou Tipo II R também fornecem alguma protecção contra a transmissão de gotículas. Num estudo dos Serviços Nacionais de Saúde, foi demonstrado que as máscaras cirúrgicas resultavam numa redução de 6 vezes na exposição, sendo as máscaras FFP2/3 significativamente superiores com uma redução de 100 vezes [3]. Um estudo americano publicado em 2019 mostrou que uma máscara de higiene, ou seja, uma máscara cirúrgica tipo II de acordo com a Lei da Pandemia da FOPH, proporciona uma melhor protecção do que a suposta [4]. A protecção oferecida pelas máscaras de tecido foi investigada pela OMS, numa análise secundária. A conclusão é que a qualidade varia muito, mas entre os diferentes modelos há os que oferecem uma protecção bastante boa. Os parâmetros de teste incluíram a capacidade de filtragem, permeabilidade em termos de tamanho de partículas, material e efeitos de limpeza/lavagem das máscaras. “É uma medida de emergência, mas é melhor do que nada”, explica o Prof. Widmer. O Centro de Controlo de Doenças (CDC) até emitiu instruções de costura para máscaras de tecido, tendo em conta a escassa disponibilidade de máscaras cirúrgicas [1].
As medidas de higiene são o todo e o fim
Ao desinfectar as mãos, é importante utilizar a técnica dos 3 passos da OMS (10 segundos por passo): Aplicar duas gotas de desinfectante (cerca de 3 ml) nas palmas das mãos e nas costas das mãos, 2. fricção rotativa das pontas dos dedos na palma da mão alternativa, 3. esfregar os dois polegares rotativamente com a outra mão. Esta técnica tem sido avaliada em estudos e provou ser bem sucedida [5,6]. Deve também prestar atenção a certos critérios para luvas (“Accepted Quality Level” <4). Contudo, o orador é céptico quanto ao efeito protector das luvas, pois foi demonstrado que pode levar à negligência na desinfecção das mãos. A sua recomendação é de usar luvas apenas em caso de contacto com doentes confirmados pela COVID-19 (subsequente desinfecção das mãos) ou em caso de possível contacto com fluidos corporais.
Literatura:
- Vagabundo A: COVID19: Protecção nos cuidados de saúde e população. Prof. Dr. med. Andreas Widmer, Deput. Chefe do Departamento de Doenças Infecciosas e Higiene Hospitalar do Hospital Universitário da Basileia e Presidente do Centro Nacional de Prevenção de Infecções. Apresentação de slides, digitalMedArt, 8 de Maio de 2020.
- Novo coronavírus: conceitos e medidas de protecção, máscaras de protecção, www.bag.admin.ch/bag/de/home/krankheiten/ausbrueche-epidemien-pandemien
- Laboratório de Saúde e Segurança: Avaliação da protecção conferida pelas máscaras cirúrgicas contra os bioaerossóis da gripe. Protecção grosseira das máscaras cirúrgicas em comparação com as máscaras respiratórias filtrantes, Relatório de Investigação 619, 2008, www.hse.gov.uk/research/rrpdf/rr619.pdf
- Radonovich LJ, et al: Outcomes Respiratory Illnesses among Health Care Personnel in the N95 Respiratory Group vs the Medical Mask Group. JAMA 2019, 322(9): 824-833.
- Tschudin-Sutter S, Widmer AF: Clin Microbiol Infect 2017; 23(6): 409.e1-409.e4
- Tschudin-Sutter S, Widmer AF: Clin Infect Dis 2019; 69(4): 614-660.
Medidas de higiene: Especialistas fornecem informações sobre questões importantes
Em que situações da vida quotidiana é útil usar uma máscara em público? Se estiver em contacto com alguém por mais de 15 minutos e não puder cumprir a regra dos 2m. Isto pode ser inevitável numa longa viagem de comboio, por exemplo. No Hospital Universitário de Basileia, as máscaras são geralmente obrigatórias e foi demonstrado que isto pode impedir a transmissão entre o pessoal, explica o Prof. Widmer. Deve definitivamente usar uma máscara nos transportes públicos.
Quanto tempo pode uma máscara ser usada? A indústria diz que a máscara deve ser mudada de duas em duas horas, que é o tempo médio de duração de uma operação. Contudo, foi demonstrado que se pode definitivamente usá-las durante mais tempo, especialmente dada a escassa disponibilidade de máscaras. Em toda a Suíça, foi estabelecido que se pode usar a mesma máscara até um máximo de 8 horas, a menos que haja qualquer dano mecânico ou penetração de humidade. Nestes casos, deve-se usar o bom senso. Enquanto que a mudança da máscara com demasiada frequência poderia levar a um agravamento da disponibilidade, embora já não escassa, das máscaras.
As máscaras podem ser reprocessadas? Isto é possível; a FDA desenvolveu vários procedimentos, mas a sua implementação é demorada. No caso de máscaras cirúrgicas, há tentativas de as limpar utilizando a esterilização a vapor. Os testes mostraram que o efeito do filtro foi reduzido em 30%. Para as máscaras FFP2, foram realizadas experiências em colaboração com o laboratório em Spiez. Estas máscaras ainda cumpriam então a norma EN 149. “Este é um caminho viável a seguir se houver uma situação de emergência”, diz o Prof Widmer.
Quão grande é o efeito protector das máscaras autoprotegidas? Segundo estudos da OMS, existe um efeito protector comprovado, mas a variabilidade é muito elevada. O Prof. Widmer aconselha contra as máscaras caseiras. No caso de máscaras sem critérios de qualidade definidos, não há segurança do efeito protector comprovado por dados empíricos. Se as máscaras são obrigatórias, como em certos países, é certamente melhor do que nada.
Quão grande é o risco de infecção através das superfícies? A principal via de transmissão é através da infecção por gotículas. As superfícies desempenham um papel, por exemplo, há um estudo in vitro que mostrou que quando uma cadeira é utilizada, os vírus sobrevivem durante alguns dias. Duvida-se que estes dados possam ser transferidos para a prática. Presumimos que demora 10-20 minutos até que o vírus ainda seja detectável na PCR mas já não se reproduza. É por isso que o hospital universitário é desinfectado de forma muito intensiva, especialmente superfícies muito utilizadas, tais como botões de elevação, interruptores de luz, etc. O Prof. Widmer é da opinião que isto também deve ser feito para os transportes públicos.
Deve usar luvas no eléctrico/transporte público? O Prof. Widmer aconselha contra isto. Na pele, o valor ph é relativamente baixo (cerca de 5,5), o que os vírus não gostam. Por outro lado, os vírus tendem a encontrar melhores condições nas luvas e também a aderir às luvas um pouco melhor. Uma vez que também se desinfecta menos as mãos, o risco tende a aumentar. Está um pouco mais protegido, mas à custa de outros.
Fonte: Vaga A: COVID19: Protecção nos Cuidados de Saúde e População. Prof. Andreas Widmer, MD. Painel de discussão interactiva, digitalMedArt, 8 de Maio de 2020.
Cenários futuros: Especialistas fornecem informações sobre questões importantes
O que se segue: Que factores são relevantes para o desenvolvimento de estratégias? Em primeiro lugar, a normalização da vida social e económica. Em segundo lugar, os melhores cuidados possíveis para todos os pacientes, tanto em regime de internamento como de ambulatório. Factores que desempenham um papel nisto: por um lado, a mortalidade, que é estimada entre 0,4-1%, segundo o Prof. Manuel Battegay, MD, sendo a idade e a comorbidade factores de influência importantes. Em segundo lugar, o facto de ainda não haver vacinação e nenhuma terapia comprovadamente eficaz. “Esperamos que a vacina esteja disponível dentro de cerca de 1 ano”, embora isto seja optimista, disse o Professor Battegay. A imunidade é outro factor relevante, e com ela a questão de saber quanto tempo dura a imunidade. Actualmente, não mais do que 5% da população suíça está contaminada.
Previsões: Quais são os cenários futuros? Os cenários possíveis dependem da taxa de transmissão. Isto teria de ser reduzido em pelo menos 60% em comparação com a onda actual para se conseguir uma R0 <1 (estado da informação: 08.05.20). Factores influenciadores: distanciamento social, higiene, testes, rastreio de contactos, isolamento/quarentena. Olhando para os últimos três meses (a partir de informação: 08.05.20), pode dizer-se que estas medidas estão a funcionar, embora haja um efeito de atraso. Segundo o Prof. Battegay, não se pode contar com o contágio porque a proporção daqueles que são imunes ao vírus é demasiado pequena. “A estratégia depende muito da disponibilidade de medicamentos eficazes”, diz o perito, “isto poderia reduzir grandemente a onda”. O mesmo se aplica à disponibilidade da vacinação. Para que uma vacinação esteja disponível para um grande número de pessoas em todo o mundo e na Suíça, levará, de forma optimista, cerca de mais 1 ano (estado da informação: 08.05.20). No que respeita à sazonalidade, presume-se que o vírus será menos activo nos meses de Verão. As medidas são uma coisa, mas também está em curso um debate sobre valores no que diz respeito a riscos, medidas de protecção, riscos residuais toleráveis, etc. O objectivo dos cenários e das estratégias deles derivadas é evitar uma segunda vaga. O objectivo dos cenários e das estratégias deles derivadas é evitar uma segunda vaga.
Fonte: Battegay M: Estratégia COVID19 – O que se segue? Prof. Manuel Battegay, MD, Painel interactivo, digitalMedArt, 8 de Maio de 2020.
HAUSARZT PRAXIS 2020; 15(6): 42-43 (publicado 18.6.20, antes da impressão).