De acordo com as provas actuais, não há nenhum benefício estatístico de rastreio de rotina geral. No entanto, isto não se aplica na presença de factores de risco cardiovascular.
A doença oclusiva arterial periférica (PAVD) refere-se aos vasos sanguíneos estreitados devido à arteriosclerose, especialmente nas artérias das extremidades inferiores. Os factores de risco incluem a idade, abuso de nicotina, diabetes, hipercolesterolemia e hipertensão arterial. Os principais sintomas incluem dor na barriga da perna ou na coxa durante o movimento, que diminui em repouso. Possíveis indicações clínicas de pAVD incluem um pulso periférico enfraquecido, sons de estenose na pélvis/groína, alterações tróficas na pele, aumento do risco de ulceração.
Em que casos é que o rastreio vale a pena?
O índice tornozelo-braquial ( ABI) pode ser utilizado como instrumento clínico para avaliar o risco cardiovascular e a progressão do PAOD (ver caixa ). Esta é uma medida que pode ser obtida por sonografia Doppler e medição da pressão sanguínea. O índice é um quociente entre a pressão sanguínea na perna inferior e a pressão sanguínea no braço superior. O rastreio de rotina utilizando este método em todos os pacientes, incluindo aqueles sem factores de risco cardiovascular, não é defendido de acordo com as provas actuais. Estatisticamente, o número de traços teoricamente evitáveis através de rastreio de rotina é baixo em relação à população total, explicou o Prof. Martin Storck, Karlsruhe (Alemanha) [1]. Uma revisão sistémica publicada em 2015 revelou que a PAOD é comum em pessoas com múltiplos factores de risco cardiovascular e está associada à morbilidade e mortalidade, mas não sugere que o rastreio de rotina na população em geral seja indicado [2]. O rastreio profiláctico, por outro lado, faz sentido em certas circunstâncias se estiverem presentes coincidências cardiovasculares (por exemplo, aneurisma, pAVK), disse o orador. As recomendações para o rastreio ABI de acordo com as directrizes de 2017 para o diagnóstico e tratamento do PAOD desenvolvidas pelas sociedades europeias de cardiologistas e cirurgiões vasculares estão resumidas na caixa.

O fumo é um factor de risco significativo que pode ser influenciado
Se a anamnese e o exame clínico conduzirem ao diagnóstico de pAVD, uma redução geral do risco cardiovascular é decisiva, para além da terapia da doença circulatória arterial. Aqui, a terapia conservadora e a abstinência de nicotina são consideradas medidas importantes. As terapias farmacológicas adequadas incluem inibidores de agregação plaquetária e redução de lipídios com estatinas/ezetimibe [3]. A cessação do tabagismo demonstrou ser um factor muito importante em todas as fases da prevenção de doenças vasculares, o que se correlaciona positivamente com a esperança de vida, disse o orador (Visão Geral 1).
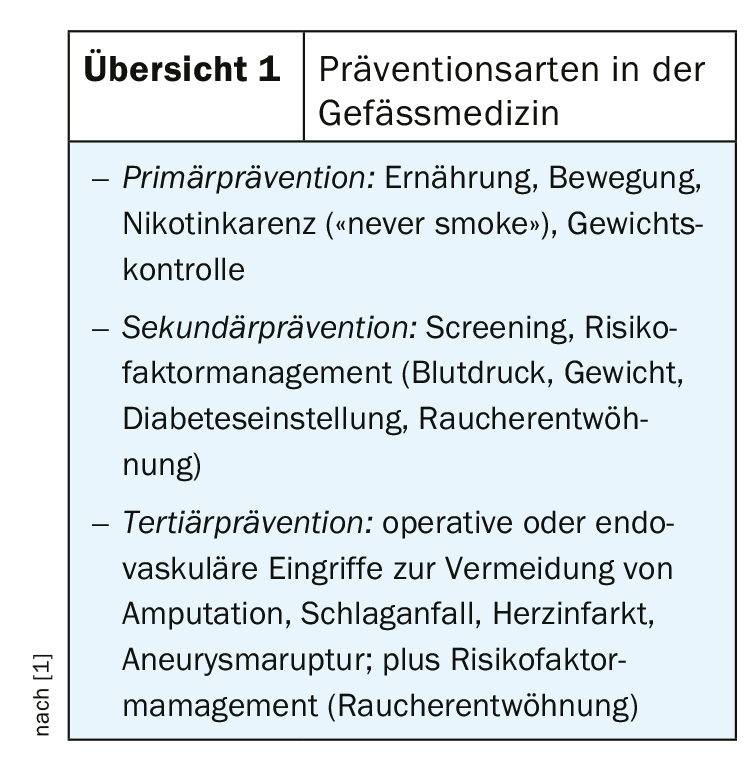
Além disso, o controlo de peso, o exercício regular, uma dieta mediterrânica e um consumo moderado de álcool têm um efeito positivo no risco de MACE. O controlo da tensão arterial e os níveis de glicose na gama normal são outros factores de risco que podem ser influenciados. Os benefícios das medidas de estilo de vida para reduzir o risco são muitas vezes subestimados. Um estudo de coorte longitudinal publicado em 2019 investigou uma possível associação de polimorfismos de nucleotídeos únicos (SNPs), tabagismo e diabetes com pAVD e MACE [4]. Foram realizados exames físicos anuais e análises laboratoriais durante um período de cinco anos em 742 sujeitos com PAOD e 713 controles de idade e sexo combinados. Foi demonstrado que não havia diferenças na distribuição dos SNPs específicos entre pacientes com PAVD e sujeitos de controlo e entre sujeitos com versus sem MACE. Em contraste, a diabetes e o tabagismo influenciaram tanto a probabilidade global de sobrevivência como o período livre de MACE. Em pacientes com PAOD, a diabetes duplicou a razão de perigo para morte cardiovascular e o tabagismo duplicou a razão de perigo para morte ou MACE.
Literatura:
- Storck M: Protecção vascular. Apresentação de slides Prof. Dr. med. M. Storck, Karlsruhe (D). Sessão especial, DGIM 4 de Maio de 2019.
- Alahdab F, et al: Uma revisão sistemática para o rastreio da doença arterial periférica em doentes assintomáticos. J Vasc Surg 2015; 61(3 Suppl): 42S-53S. doi: 10.1016/j.jvs.2014.12.008. Epub 2015 Fev 23.
- Paraskevas KI, et al: Definição de Melhor Tratamento Médico na Estenose Carotídea Assintomática e Sintomática. Angiologia 2016; 67(5): 411-419.
- Boc V, et al: Diabetes e tabagismo são mais importantes para o prognóstico de doentes com doença arterial periférica do que alguns polimorfismos genéticos. Vasa 2019; 48(3): 229-235.
- Aboyans V, et al: 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, em colaboração com a Sociedade Europeia de Cirurgia Vascular (ESVS), https://academic.oup.com/eurheartj/article/39/9/763/4095038
PRÁTICA DO GP 2019; 14(12): 32-33