A síndrome das pernas inquietas é uma perturbação do sistema nervoso que provoca inquietação de movimentos e desconforto nas pernas, que ocorre principalmente ao fim da tarde e à noite e melhora com o movimento. A redução da eficiência do sono e as interrupções do sono podem resultar em restrições relevantes na qualidade de vida. Por conseguinte, é essencial uma terapia eficaz.
A síndrome das pernas inquietas (SPI) é uma doença neurológica crónica que se caracteriza por uma vontade intensa e desagradável de mexer as pernas (raramente também noutras partes do corpo) e que é geralmente acompanhada por sensações desagradáveis difíceis de descrever. Os sintomas são particularmente visíveis à noite ou durante os momentos de repouso. Os sintomas foram descritos pela primeira vez em meados do século XVII e depois rotulados de SPI, a “síndrome das pernas inquietas”, em 1945. Deitar-se confortavelmente no sofá ou dormir é difícil ou mesmo impossível para as pessoas afectadas à medida que a gravidade aumenta. Muitos doentes andam pela casa várias vezes durante a noite para aliviar os sintomas. Isto tem um enorme impacto físico e psicológico nas pessoas afectadas. Estima-se que 5-10% da população seja afetada, sendo as mulheres mais frequentemente do que os homens. Os sintomas aparecem geralmente pela primeira vez por volta dos 30 anos. No início, apenas ocasionalmente, depois, com o aumento da idade, em intervalos cada vez mais curtos.
As causas subjacentes à SPI ainda não são conhecidas em pormenor. As teorias centram-se numa alteração do metabolismo do ferro no cérebro ou no sistema opióide endógeno. Há também indicações de que uma perturbação do metabolismo da dopamina no cérebro pode estar ligada à doença. Isto é apoiado pelo facto de os sintomas poderem ser frequentemente aliviados com L-dopa ou agonistas da dopamina. Para além da forma idiopática, também pode ocorrer a síndrome das pernas inquietas secundária ou sintomática. Depois, surge associada a outras doenças ou a determinadas circunstâncias, como a gravidez. Entretanto, porém, está a tornar-se cada vez mais claro que esta distinção não é adequada. Porque as transições são muitas vezes fluidas. É frequente os doentes com SPI sofrerem também de polineuropatia, por exemplo. As doenças originalmente classificadas como causais, como a deficiência de ferro ou a insuficiência renal, devem, por conseguinte, ser consideradas como comórbidas. É possível que exista uma predisposição genética para a SPI, mas que esta só entre em ação porque outro fator desencadeante – como uma doença comórbida – entra em ação.
Critérios mínimos para a SPR
Os critérios mínimos para a suspeita de SPR são os seguintes:
- Perturbações sensoriais e uma forte vontade de mexer os membros, sobretudo as pernas, mas também os braços e outras partes do corpo,
- os sintomas surgem quando o corpo entra em repouso,
- O exercício físico, como levantar-se, caminhar ou alongar-se, conduz a uma melhoria parcial ou total dos sintomas,
- os sintomas são mais graves ao fim da tarde ou à noite do que durante o dia ou ocorrem exclusivamente ao fim da tarde ou à noite,
- o aparecimento dos sinais não pode ser considerado primariamente como um sintoma de outra causa médica ou comportamental.
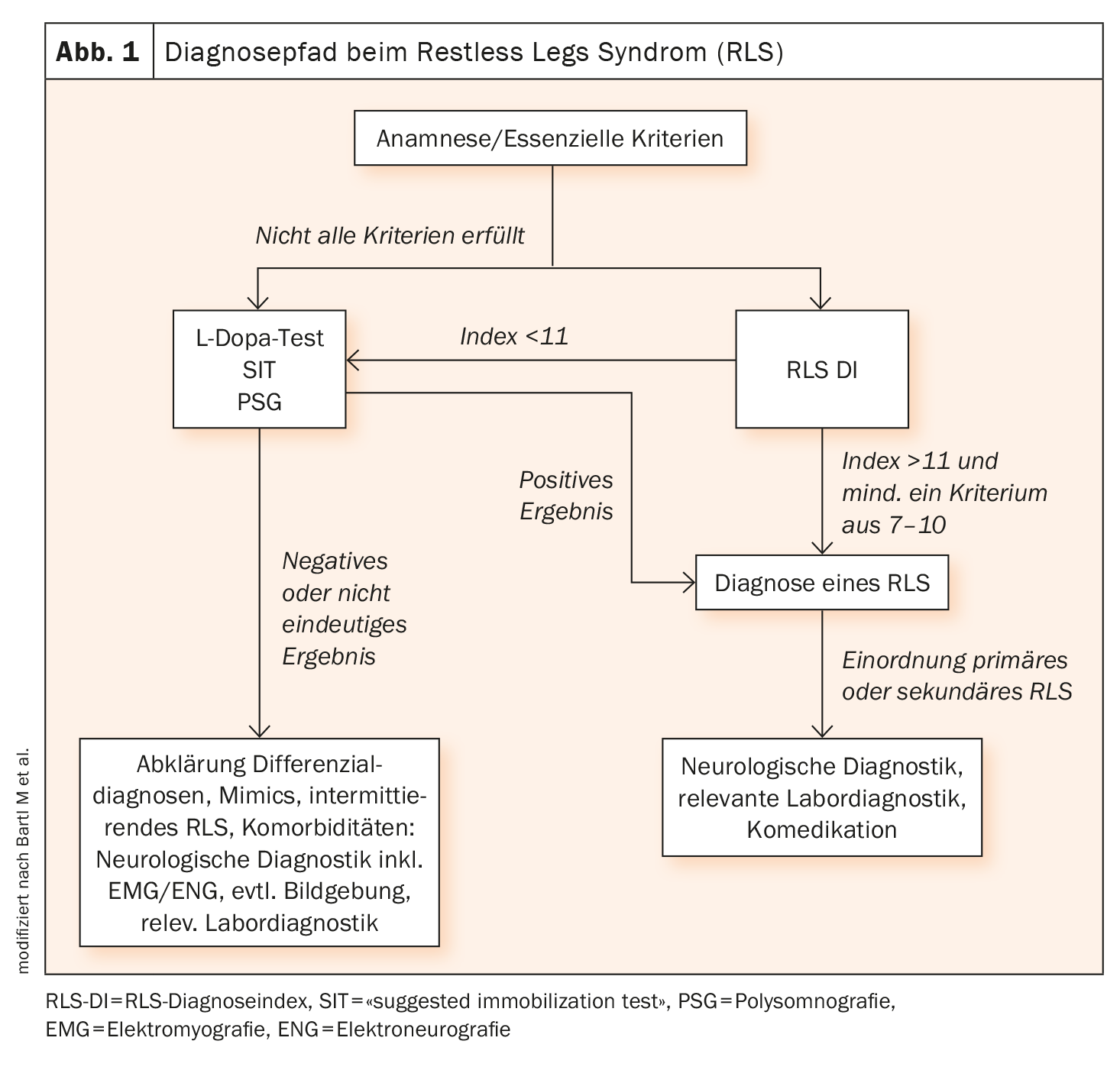
Para além disso, a suspeita pode ser confirmada por um teste de L-dopa (Fig. 1). Devem ser excluídas outras doenças ou comorbilidades. Para além de um exame neurológico clínico, podem ser efectuados exames laboratoriais, uma medição da velocidade de condução nervosa, um exame no laboratório do sono e um exame muscular no âmbito de um diagnóstico complementar.
A gestão do tratamento é então planeada individualmente e adaptada às necessidades e aos sintomas das pessoas afectadas. Se existir um fator de desencadeamento conhecido, este é abordado. Caso contrário, é utilizada uma terapia sintomática. Do ponto de vista farmacológico, a gabapentina, os agonistas da dopamina e a levodopa são os medicamentos de eleição.
Leitura adicional:
- www.usz.ch/krankheit/restless-legs-syndrom (último acesso em 24.01.2024)
- https://hirnstiftung.org/alle-erkrankungen/restless-legs-syndrom (último acesso em 24.01.2024)
- www.restless-legs.org/restless-legs/syndrom/allgemein (último acesso em 24.01.2024)
- Bartl M, Trenkwalder C, Muntean ML, Sixel-Döring F: (2020). Síndrome das pernas inquietas: uma atualização. The neurologist 2020; 91(10): 955-966.
InFo NEUROLOGY & PSYCHIATRY 2024; 22(1): 38