A proporção de mulheres de 18-24 anos vacinadas contra HPV está estagnada em cerca de 50%. A cobertura vacinal deve ser significativamente melhorada para que a circulação do vírus do papiloma seja reduzida a longo prazo. Uma possibilidade, por exemplo, é a vacinação planeada de rapazes e homens jovens adolescentes. A janela adolescente do calendário de vacinação de duas doses de HPV termina a partir do 15º aniversário. Depois desta janela juvenil, são necessárias três doses em vez de duas. No entanto, quase dois terços de todos os HPVVacinas dadas após os 15 anos de idade, o que reduz a eficácia (um terço já tinha tido relações sexuais no momento da vacinação). Além disso, o risco de coincidência temporal com doenças auto-imunes raras aumenta com a idade.
O desenvolvimento de vacinas contra o HPV e métodos de detecção do HPV foi moldado pelo trabalho de investigação do HPV de Harald zur Hausen, pelo qual lhe foi atribuído o Prémio Nobel da Medicina em 2008. Duas vacinas HPV são licenciadas na Suíça, que têm um efeito protector elevado contra dois (bi-valente, bHPV, 2vHPV) ou quatro tipos de HPV (quadri-valente, qHPV, 4vHPV). O lançamento no mercado de uma vacina contra nove tipos de HPV (novem-valente, 9vHPV) está previsto para o próximo ano (2016). Tanto a 4vHPV como a 9vHPV protegem a >90% contra os condilomas pontiagudos. O 9vHPV cobre tipos adicionais de HPV oncogénicos (os chamados tipos de “alto risco”), embora a sua frequência varie internacionalmente [1]: Por exemplo, os tipos oncogénicos 51 (em quarto lugar) e 59, que são relativamente frequentes na Suíça, não estão incluídos na 9vHPV. Além disso, diz-se que os efeitos secundários no local da injecção (queimadura/dor, eritema, inchaço) são ainda mais frequentes, com 91% (9vHPV) contra 85% (4vHPV) [2] – os MPAs vacinadores e os médicos terão de intensificar o seu trabalho educativo em conformidade.
A vacina novem-va^lente HPV só poderá provar a sua contribuição teoricamente possível de uma redução adicional máxima de 20% nos carcinomas cervicais se substituir completamente as vacinas bi- e quadrivalentes HPV e se a taxa de cobertura vacinal aumentar acentuadamente.
Esquemas de vacinação
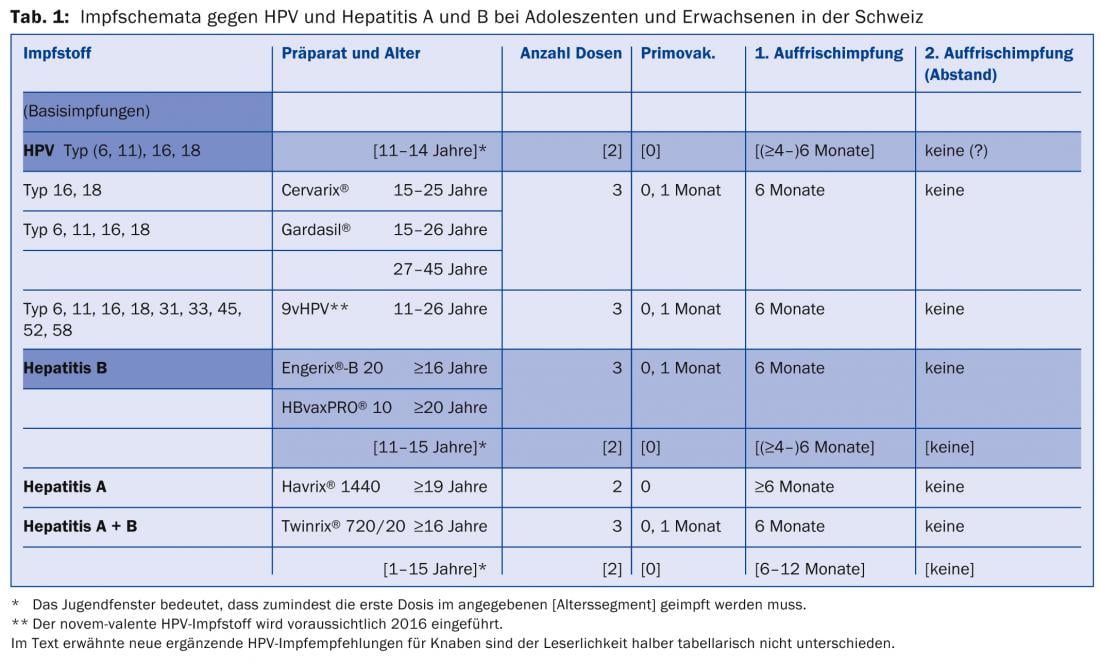
Para as vacinas contra o HPV, há um calendário de vacinação de duas doses na Suíça com o início desta chamada janela de vacinação de duas doses para adolescentes a partir dos 11 anos até ao 15º aniversário (última hora da primeira dose; recomendada desde Fevereiro de 2012). Do mesmo modo, existem esquemas de duas doses desde Outubro. 2000 na janela da juventude para a vacinação contra a hepatite B entre o 11º e 16º aniversário, e desde Agosto de 2001 para a vacinação combinada contra a hepatite A+B entre o 1º e 16º aniversário. É óbvio e imunologicamente possível tratar contra o HPV e a hepatite (A e) B ao mesmo tempo, em duas sessões com seis meses de intervalo na janela da adolescência de 11-15 meses. Uma injecção cada no músculo deltóide esquerdo e direito (Tab. 1).
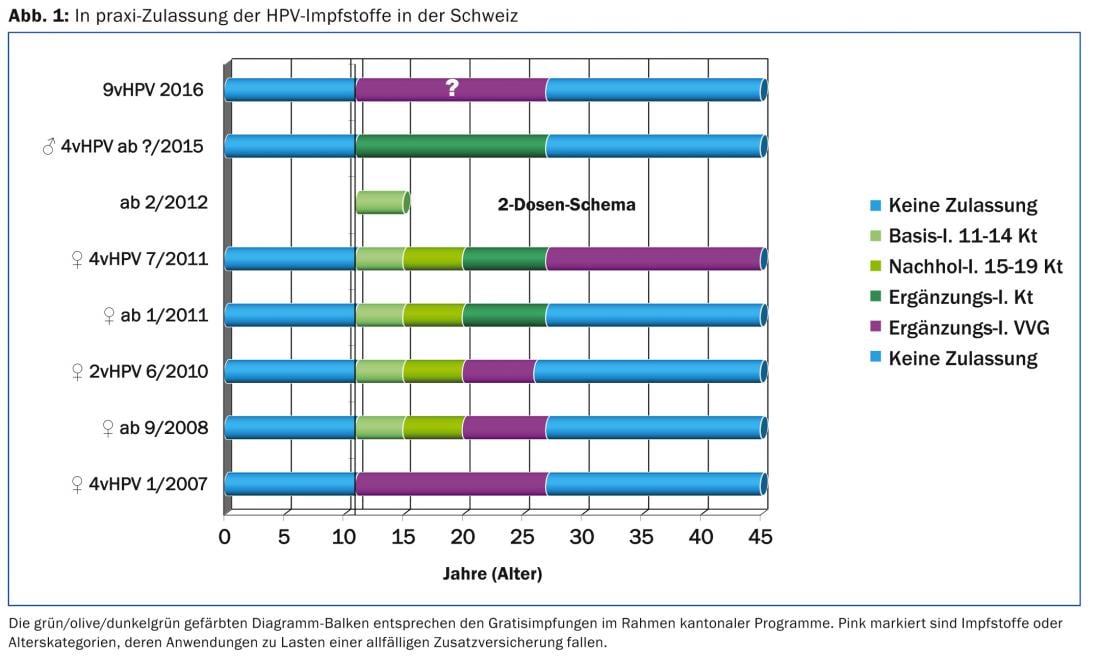
Nos programas cantonais, a possibilidade de “vacinação gratuita” de mulheres jovens nascidas de 1984-2003 existe desde Setembro de 2008 (Fig. 1). Uma avaliação da vacinação contra o HPV encomendada pelo Gabinete Federal de Saúde Pública [3] mostrou taxas de cobertura vacinal de jovens entre os 18-24 anos de idade de uns bons 50%. Isto é considerado insuficiente para reduzir a circulação viral dos HPV oncogénicos dos tipos 16 e 18 e também para proteger as pessoas não imunizadas (o chamado efeito de rebanho). Uma vez que o estado de infecção do actual parceiro é o factor de risco mais importante para a transmissão do HPV, a vacinação suplementar contra o HPV de rapazes e homens jovens adolescentes planeada este ano, também no âmbito de programas cantonais, não é apenas uma “equidade de acesso” corrigida [4], mas também uma possível protecção contra a transmissão do vírus. Um estudo canadiano [5] demonstrou que a prevalência do HPV era mais elevada em pessoas com parceiros infectados (85%) do que em doentes cujos parceiros eram HPV-negativos (19%). Os preservativos exerciam um efeito protector mais forte sobre os homens do que sobre as mulheres. Num estudo epidemiológico observacional americano, a prevalência do HPV foi de 38% (teste HPV oito meses após a coabitação), apesar do uso consistente de preservativos [6]. Naturalmente, o mesmo horário de duas doses existe para rapazes na janela da adolescência, que é o momento ideal para a vacinação. Em teoria, a única distinção feita nas recomendações de vacinação suíça de 2015 é que as vacinas contra o HPV para rapazes adolescentes não são referidas como vacinas básicas ou de recuperação como para raparigas, mas como “vacinações suplementares”. Para as vacinas suplementares, não há requisitos para alcançar uma taxa mínima de cobertura vacinal com a ajuda das campanhas correspondentes.
Impacto da vacinação contra o HPV e da investigação sobre o rastreio do cancro do colo do útero
As vacinas bi- e quadrivalentes podem teoricamente prevenir até 70% dos carcinomas cervicais quando vacinadas antes da coabitação; a vacina contra o HPV novem-valente mesmo até 90% [2]. Uma vez que esta prevenção primária do carcinoma cervical não oferece uma protecção completa, as medidas de prevenção secundária (esfregaços cervicais) devem ser continuadas. Das mulheres vacinadas com menos de 25 anos de idade, um quarto (25,2%) relatou que ainda lhes era recomendado um teste de esfregaço de cancro, mas que era necessário com menos frequência [3]. Embora esta mudança no comportamento de rastreio não seja isenta de controvérsia, é importante ter em mente que a sensibilidade do teste de Papanicolau único (50-70%) poderia diminuir em coortes de mulheres jovens com elevada cobertura vacinal. Displasia cervical grave (chamada HSIL, Lesão Intraepitelial Escamosa de Alta Grau) é diagnosticada por citotécnicos em aproximadamente 0,2% de todos os esfregaços cervicais; uma diminuição da proporção patológica positiva poderia resultar na detecção de menos citologias positivas. A cobertura máxima de vacinação pode teoricamente reduzir em 50% (2vHPV e 4vHPV) as alterações HSIL a 80% (9vHPV) [2], o que significa que um único esfregaço positivo HSIL Papanicolaou pode ainda ser detectado para cada 1000 submissões.
Além disso, o rastreio cervical na Suíça deve adaptar-se às recomendações internacionais. Preferencialmente recomendado (sociedades americanas de cancro/colposcopia/patologia: ACS, ASCCP, ASCP) é o co-teste cervical a intervalos de 5 anos a partir da idade de 30-65 anos. O co-teste significa que os resultados citológicos (teste citológico microscópico Pap) e moleculares biológicos (teste HPV totalmente automatizado) são obtidos a partir do mesmo esfregaço cervical (LBC “à base de líquido”). A fim de não perturbar cada décima mulher através do co-teste (testes positivos ao ADN do HPV devido a, por exemplo, infecções transitórias por HPV, especificidade do teste 90%), deve provavelmente ser dada preferência aos testes de mRNA do HPV com uma especificidade de 95% [7]. Os testes HPV e a vacinação contra o HPV são tópicos principais dos congressos internacionais bienais EUROGIN. O autor praticante conseguiu convencer o seu laboratório estrangeiro, graças à informação do congresso e à sua própria publicação [8], a incluir este teste chamado Aptima® HPV mRNA no programa de análise na Suíça pela primeira vez (Fig. 2).

A detecção do genoma do grupo Papillomavirus mRNA é carregada com a posição 3133,00 (CHF 54). Nos EUA, o ensaio Aptima® HPV mRNA foi aprovado pela FDA em Outubro de 2011 (aprovado pela FDA). Este ensaio detecta especificamente as proteínas oncogénicas E6/E7 de 14 tipos de HPV de alto risco (16, 18, 31, 33, 35, 45, 51, 56, 58, 59, 66, 68) que são sobreexpressas como resultado da persistência da infecção baseada na tradução ribossómica do mRNA do HPV. Esta desregulação celular é o resultado da integração do genoma viral nos núcleos celulares do epitélio basal do colo do útero. As possíveis mudanças dentro das diferentes (“alto risco”) prevalências do tipo HPV devido à vacinação argumentam a favor de um teste HPV mRNA de alto risco com ampla cobertura do tipo, ou seja, incluindo os tipos 51 e 59, que não estão incluídos na vacina 9vHPV e são relativamente comuns na Suíça.
Mensagens Take-Home
- As taxas de cobertura das vacinas básicas e de recuperação (raparigas adolescentes de 11-19 anos) contra o vírus do papiloma humano (HPV) deveriam ter sido optimizadas desde 2011 com programas de vacinação suplementar cantonais para mulheres de 20-26 anos. No entanto, a proporção de mulheres de 18-24 anos vacinadas estagna em cerca de 50% [3].
- A fim de reduzir de forma sustentável a circulação do vírus do papiloma e assim conseguir um efeito de rebanho, deve ser conseguida uma maior cobertura vacinal, por exemplo, através da vacinação planeada de rapazes adolescentes e homens jovens.
- Embora os ginecologistas sejam os vacinadores mais frequentes contra o HPV, responsáveis por 32% de todas as vacinas contra o HPV (principalmente as vacinas de recuperação e suplementares [3]), e estejam a dar seguimento a esta nova competência central, é preciso lembrar que a vacinação contra o HPV é utilizada principalmente como um Vacinação básica de crianças de 11-14 anos é recomendado e, portanto, cairia antes do momento da primeira relação sexual ou ao mesmo tempo em 99,5% dos casos.
- O facto de quase dois terços de todas as vacinas contra o HPV serem realizadas após os 15 anos de idade reduz a eficácia, por um lado (um terço dos adolescentes tardios já tinham tido relações sexuais no momento da vacinação) e por outro lado, com o aumento da idade, acarreta o risco de coincidência temporal com doenças auto-imunes raras, tais como esclerose múltipla ou doenças neurológicas (síndrome de Guillain-Barré) [9]. Além disso, o programa de vacinação contra o HPV após a janela adolescente (a partir dos 15 anos) requer três doses em vez de duas.
Daniel Brügger, MD
Literatura:
- Krech T, et al: Papilomavírus humano urogenital e clamídia. Schweiz Med Forum 2010; 10(12): 230-232.
- Luxemburgo A (CDC/NCIRD): 9-valentes HPV (9vHPV) Resultados chave do Programa de Vacinas. www.cdc.gov/vaccines/acip/meetings/downloads/slides-2014-10/HPV-02-Luxembourg.pdf
- Mäusezahl-Feuz M: Avaliação da vacinação contra o HPV. VIII. Congresso de Vacinação, 06.11.2014 Biel.
- Stronski-Huwiler S: vacinação contra o HPV na Suíça: Meninas E Meninos? VIII. Congresso de Vacinação, 06.11.2014 Biel
- Burchell AN, et al: Influence of Partner’s Infection Status on Prevalent Human Papillomavirus Among Persons With a New Sex Partner. Sex Transmission Dis 2010; 37(1): 34-40.
- Winer RL, et al: Utilização de preservativos e risco de infecção pelo papilomavírus genital humano em mulheres jovens. N Engl J Med 2006; 354(25): 2645-2654.
- Monsonego J, et al: Avaliação do RNA oncogénico do papilomavírus humano e testes de ADN com citologia de base líquida no rastreio primário do cancro do colo do útero: o estudo FASE. Int J Cancer 2011; 129(3): 691-701.
- Brügger D: O que vai ser do rastreio do cancro ginecológico? Ginecologia 2010; 5: 6-8.
- Siegrist CA: Doenças auto-imunes após a imunização de adolescentes ou adultos: O que devemos esperar? CMAJ 2007; 177(11): 1352-1354.
PRÁTICA DO GP 2015; 10(2): 17-20