A terapia de reposição hormonal ainda é considerada o tratamento padrão para o hipotiroidismo. Deve ser dada atenção a um regime de dosagem adequado. A redução da dose é indicada em doentes com mais de 60 anos de idade e em doentes com doença arterial coronária.
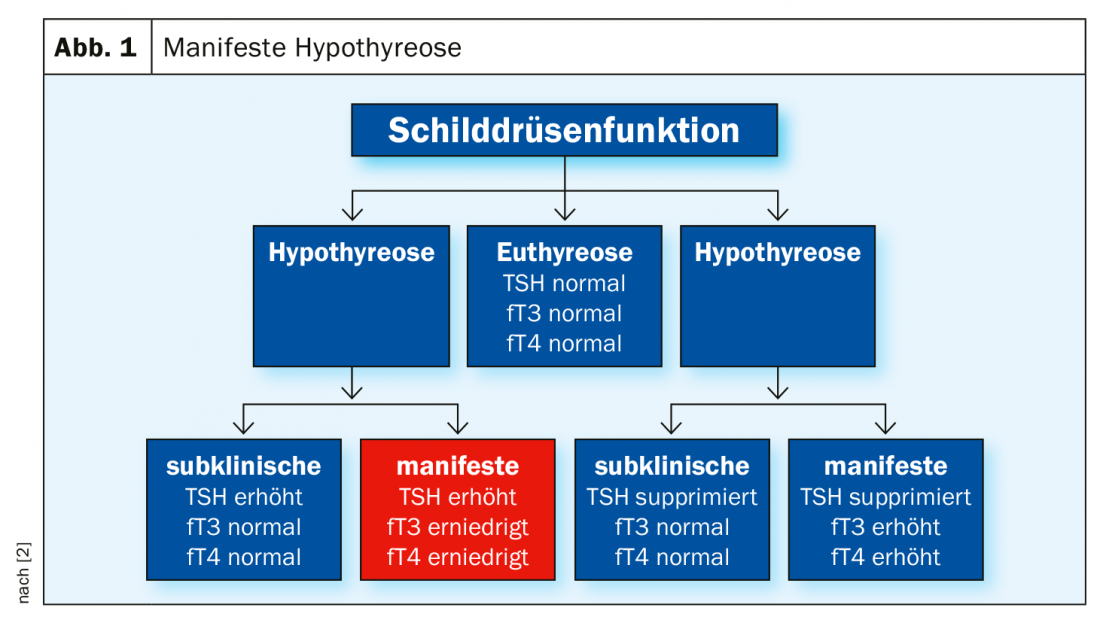
O hipotiroidismo é mais comum do que o hipertiroidismo; na Europa, a prevalência na população em geral é de cerca de 4% ou mais. 1% para o hipertiroidismo [1,2]. No hipotiroidismo, os níveis de TSH são demasiado altos e a tiroxina livre (fT3 e fT4) demasiado baixos (Fig. 1). Os sintomas típicos de hipotiroidismo manifesto incluem fadiga, indiferença e hipotermia. Outros sinais clínicos são hipertensão arterial (especialmente aumento da PA diastólica) e hiporeflexia, bem como alterações na voz (profunda, rouca) e na pele (pálida). “Na velhice, o hipotiroidismo é frequentemente oligossintomático”, explica o Prof. Roger Lehmann, MD, médico sénior da Clínica de Endocrinologia, Diabetologia e Nutrição Clínica do Hospital Universitário de Zurique [2]. Em casos muito raros, o coma hipotiroidiano pode desenvolver-se (perda de consciência, bradipneia). Se apenas o valor TSH é elevado, mas os valores periféricos são normais, chama-se hipotiroidismo subclínico. Como ainda são produzidas hormonas tiroideias suficientes, normalmente não há sintomas associados a isto, mas o risco de progressão para manifestar o hipotiroidismo é aumentado. Os valores TSH <5 mU/l são considerados a gama normal; uma indicação clara para terapia de substituição (Eltroxin®, Euthyrox®) são valores TSH >10 mU/l.(caixa). O seguinte regime de dosagem provou ser eficaz: Começar com a dose de manutenção esperada ou 1,6 µg/kg de peso corporal, 30 minutos antes do pequeno-almoço [2]. Esta última é importante porque, caso contrário, a preparação pode ser metabolizada muito menos bem, explica o orador. A redução da dose deve ser feita em pessoas com mais de 60 anos de idade e em pessoas com doenças coronárias. Se os valores-alvo forem atingidos após duas semanas, o intervalo de controlo pode ser prolongado. Se necessário, a dose deve ser ajustada durante o decorrer do tratamento.
A síndrome de Hashimoto é uma causa comum
Em cerca de 40% dos casos, o hipotiroidismo é devido à tiroidite auto-imune. Esta é uma doença inflamatória crónica da glândula tiróide, que se chama síndrome de Hashimoto ou tiroidite linfocítica crónica. Inicialmente, ocorre hipertiroidismo (hashitoxicose), depois o hipotiroidismo desenvolve-se no curso posterior. Na forma hipertrófica da síndrome de Hashimotos, os marcadores diagnósticos incluem infiltrados linfocíticos e anticorpos para uma enzima da tiróide (TPO positivo em 80-99%, TAK positivo em 35-60%) e bócio difuso. A segunda causa mais comum é idiopática, sendo responsável por mais de um terço. A terceira causa mais comum é o hipotiroidismo pós-terapêutico, por exemplo, após radiação ou a tireoidectomia total/subtotal. Entre as substâncias que podem desencadear o hipotiroidismo induzido por drogas , encontra-se a amiodarona. Contudo, o medicamento arrítmico não tem de ser interrompido; o hipotiroidismo pode ser corrigido através de terapia de substituição com Eltroxin® ou Euthyrox®. Tireostáticos, lítio, interferon-α, interleucina-2 e inibidores da tirosina quinase (inibidores dos pontos de controlo: sunitinib, sorafenib) são outros agentes que podem levar ao hipotiroidismo. O hipotiroidismo congénito (cretinismo) só raramente é encontrado na Suíça.

A Síndrome do Euthyroid Sick ocorre frequentemente em estados de fraqueza
Uma queda nas hormonas da tiróide é uma constelação alostática característica do circuito de controlo tirotrópico, que ocorre frequentemente em estados de fome e em doenças agudas ou crónicas graves. A isto chama-se síndrome de doença eutídica ou síndrome de doença nãotiróide. Isto pode quase sempre ser observado em doentes em cuidados intensivos, disse o orador. TSH e fT3 (meia-vida de um dia) diminuem mais rapidamente do que fT4, que tem uma meia-vida de uma semana. Na fase de convalescença, a produção de hormonas da tiróide é estimulada e há um aumento do TSH (até 20 mU/l) [3]. Por conseguinte, os níveis da tiróide devem ser medidos repetidamente durante esta fase. Por exemplo, um mês mais tarde, um nível de TSH anteriormente excessivo pode estar de volta à faixa normal. Em termos de necessidades de iodo, um adulto necessita de cerca de 150 µg de iodo por dia, que na Suíça é normalmente coberto pelo consumo de sal contendo iodo [2].
Literatura:
- Madariaga AG, et al: The Incidence and Prevalence of Thyroid Dysfunction in Europe: A Meta-Analysis. J Clin Endocrinol Metab 2014; 99: 923-931.
- Lehman R: Hypo- and Hyperthyroidism, Prof. Dr. R. Lehmann, FOMF Medicina Interna, Zurique, 24.06.2020.
- Lehmann R: Hypo- and Hyperthyroidism, Prof. Dr. R. Lehmann, FOMF Medicina Interna, Zurique 04.12.2019.
PRÁTICA DO GP 2020; 15(7): 50