Los inhibidores de la DPP4 suelen utilizarse para controlar los niveles de glucosa en sangre. Un número cada vez mayor de trabajos han informado del riesgo entre los inhibidores de la DPP4 y la pancreatitis aguda (PA); sin embargo, las pruebas son limitadas y están mezcladas con otras causas comunes de PA. En particular, no se ha investigado a fondo la linagliptina y su asociación con la PA. Médicos estadounidenses describen un caso de PA inducida por linagliptina que desapareció tras la interrupción del fármaco.
Aunque no se conoce definitivamente el mecanismo de la PA inducida por inhibidores de la DPP4, una teoría es que la prolongación de la semivida del GLP1 induce la proliferación de células alfa con la consiguiente proyección tubular, hiperproliferación de células ductales y obstrucción. Esto provoca una mayor congestión e inflamación en el páncreas. Sólo se han publicado en la literatura tres casos de PA asociada a la linagliptina. Sin embargo, algunos de estos informes son limitados y contradictorios.
Una mujer afroamericana de 60 años se presentó al equipo del Dr. Husam El Sharu, del ECU Health Medical Center/Brody School of Medicine, Greenville, Carolina del Norte, EE.UU., con el síntoma principal de un dolor epigástrico agudo que empeoraba progresivamente, se irradiaba a la espalda y persistía durante un día, asociado a náuseas, vómitos y disminución de la ingesta oral de alimentos [1]. Tomó el inhibidor de la bomba de protones pantoprazol sin ningún alivio. En la historia clínica, no refirió fiebre, escalofríos, dolores similares previos, una enfermedad reciente, traumatismo abdominal, consumo de alcohol o de drogas ilegales.
La mujer padecía diabetes de tipo 2 insulinodependiente, hipertensión, enfermedad renal crónica en estadio 4, enfermedad arterial coronaria, un injerto de bypass coronario y una colecistectomía. Su medicación para la diabetes incluía insulina detemir y lispro, así como linagliptina, que había comenzado 2 meses antes de la presentación. Otros fármacos fueron amlodipino, AAS, atorvastatina, carvedilol, bumetanida, duloxetina, hidralazina, mononitrato de isosorbida y lisinopril.
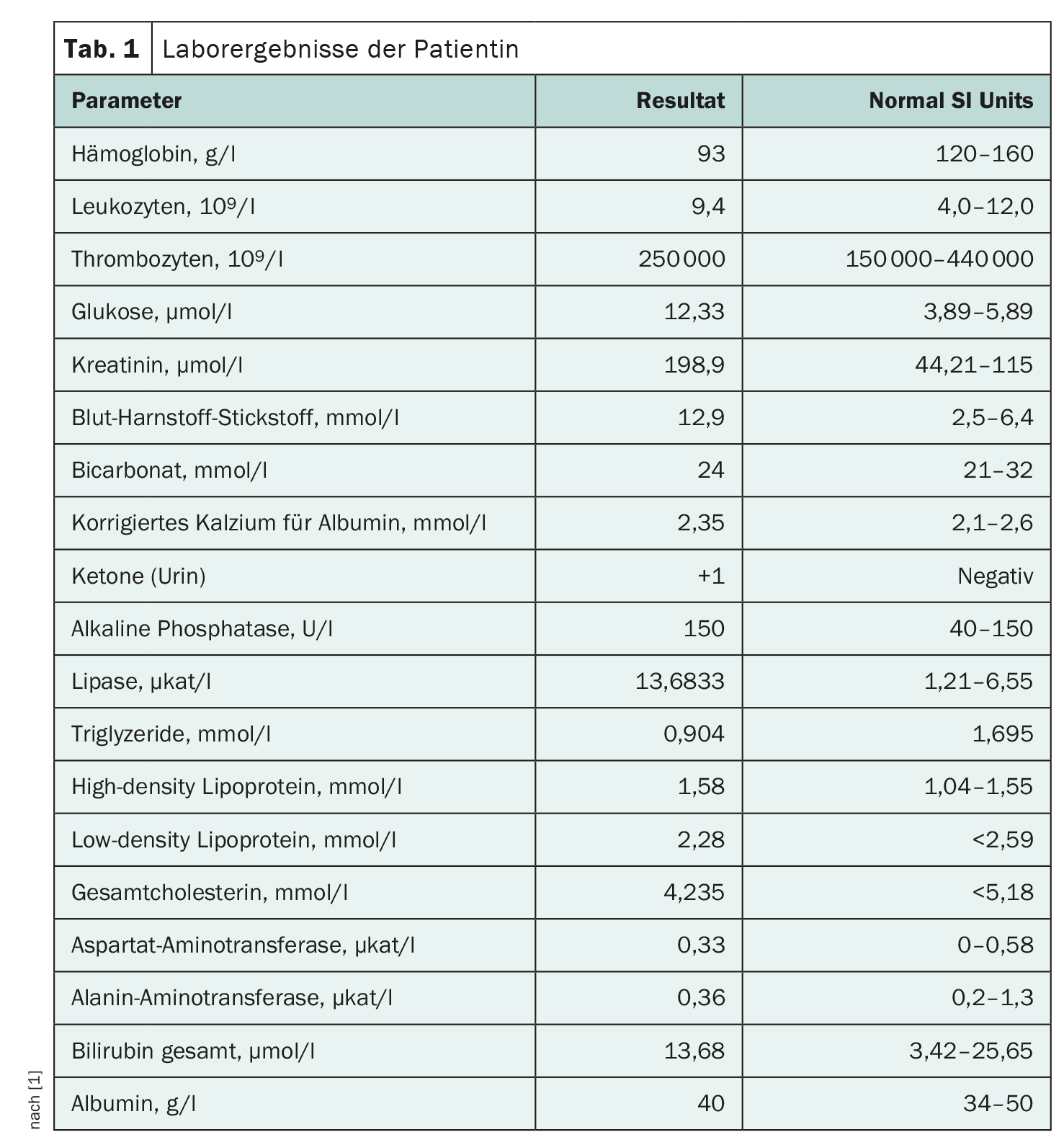
En el momento del ingreso, las constantes vitales de la paciente estaban dentro de la normalidad. Presentaba una angustia aguda con las mucosas secas y la turgencia cutánea reducida. No se detectaron erupciones ni ictericia. El examen abdominal sólo reveló una sensibilidad general, más pronunciada en el epigastrio, sin rebote ni guardia, y ninguna organomegalia palpable. El valor de la lipasa fue de 13,6833 µkat/l, y los triglicéridos de 80 mg/dl y 0,9 mmol/l respectivamente. Los demás resultados de laboratorio figuran en la tabla 1 .
La PA desapareció con la interrupción de la linagliptina
La tomografía computarizada del abdomen y la pelvis con contraste intravenoso no mostró anomalías pancreáticas agudas y una vesícula biliar quirúrgicamente ausente sin dilatación biliar significativa. Según los criterios revisados de Atlanta, el diagnóstico de PA se hizo sobre la base de un cuadro clínico típico y una lipasa que superaba tres veces el límite superior de la norma.
La paciente recibió líquidos intravenosos y analgésicos adecuados. Inicialmente se suspendieron la linagliptina, la bumetanida y el lisinopril, pero se continuó con la hidralazina, el carvedilol y la atorvastatina. A medida que el estado de la paciente mejoraba, se reanudó gradualmente su dieta. Su estancia se complicó por un daño renal agudo con un nivel máximo de creatinina de 3,73 mg/dl, que mejoró a 2,91 mg/dl al alta. Los valores de laboratorio se normalizaron de forma constante. El dolor abdominal de la paciente desapareció durante su hospitalización, que duró 5 días. En el examen de seguimiento en el hospital, la paciente fue tratada de nuevo con medicación, a excepción de la linagliptina, que no dio lugar a nuevos episodios de pancreatitis. Un mes más tarde, se volvió a medir la lipasa y estaba dentro del rango normal.
La linagliptina se excreta por vía hepática, a diferencia de los inhibidores de la DPP4, que se excretan por vía renal. Curiosamente, son relativamente pocos los casos de PA asociados a la linagliptina. Esta observación podría deberse al mecanismo único de eliminación o al uso relativamente menor en comparación con otros inhibidores de la DPP4, escriben el Dr. El Sharu y sus colegas. Además, esta observación podría verse afectada por la mayor prevalencia de la ERC en pacientes con diabetes, lo que hace que se informe con más frecuencia sobre otros inhibidores de la DPP4. No obstante, se necesitan más estudios para confirmar estos resultados, subrayan los autores.
Los fármacos basados en la incretina son sustancias activas bien conocidas que se utilizan para el control glucémico en pacientes con diabetes de tipo 2. De estos fármacos, se sabe que los agonistas del péptido 1 similar al glucagón están asociados a la pancreatitis. Sin embargo, una conexión similar con los inhibidores de la dipeptidil peptidasa-4 es controvertida. La linagliptina en particular no ha sido suficientemente documentada en la literatura disponible. Por lo tanto, es importante tener en cuenta esta conexión a la hora de prescribir estos fármacos en la práctica clínica.
Literatura:
- El Sharu H, Hidri S, Peltz J, Alqaisieh M: Pancreatitis inducida por linagliptina. AIM Casos Clínicos 2023; 2: e230316; doi: 10.7326/aimcc.2023.0316.
InFo DIABETOLOGÍA Y ENDOCRINOLOGÍA 2024; 1(2): 36-37