Para que el tratamiento farmacológico sea eficaz, es fundamental evaluar los síntomas y los riesgos de exacerbación. La clasificación de riesgos ABCD sirve de base para ello. La indicación de la terapia se realiza en función de los síntomas respiratorios y del número de exacerbaciones, independientemente del FEV1. Si la monoterapia no resulta eficaz, puede ser útil una combinación de dos fármacos o una “terapia triple” de LAMA más LABA combinados con un esteroide inhalado, como confirman los datos de estudios recientes.
Según la Liga Pulmonar Suiza, en este país hay unos 400.000 enfermos de EPOC y los daños derivados son una de las principales causas de muerte [1]. El tabaquismo prolongado, junto con la exposición a otros contaminantes, es el factor de riesgo más importante de la enfermedad pulmonar obstructiva crónica (EPOC). Los fumadores y ex fumadores mayores de 40 años con 20 “años de paquete” y tos tienen un 50% de posibilidades de que se les diagnostique EPOC [4]. Sin embargo, cerca de un tercio de los afectados afirma no haber fumado nunca. Los no fumadores con EPOC tienen ramificaciones de las vías respiratorias especialmente estrechas, como demostró un estudio publicado en JAMA en 2020 [2].
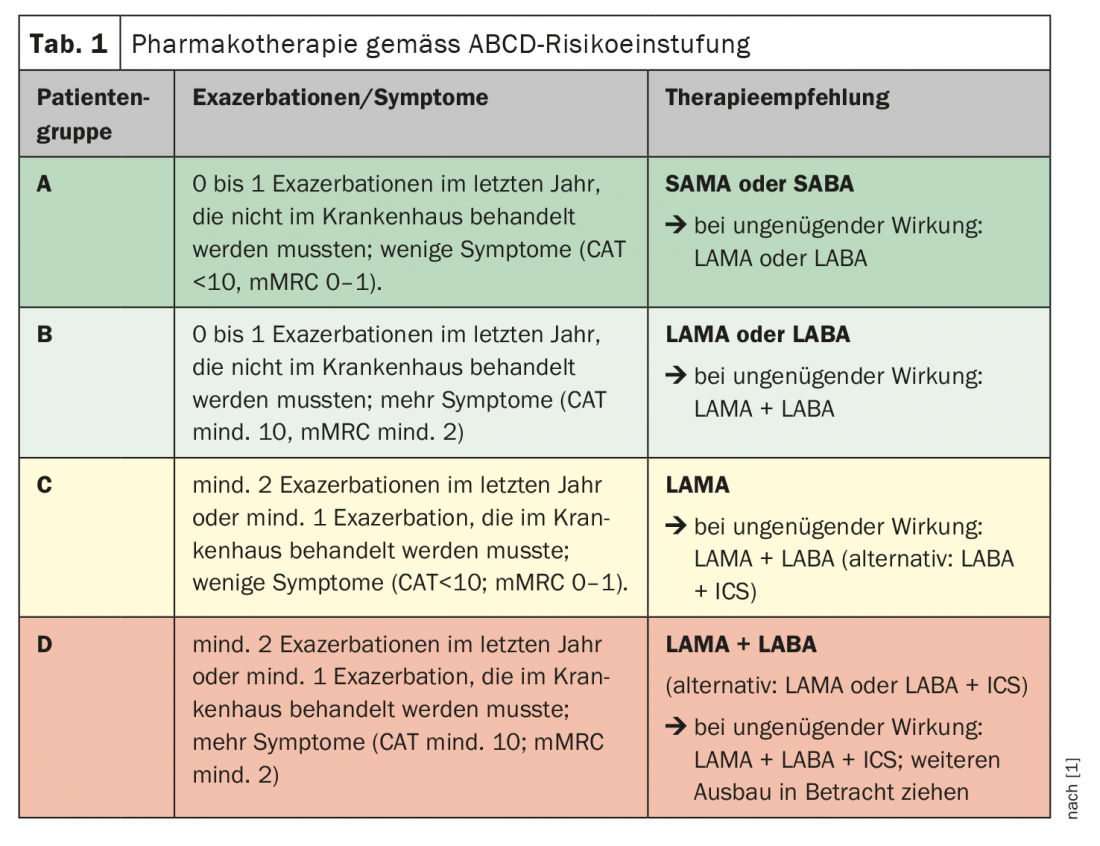
La tasa de exacerbación y la extensión de los síntomas son fundamentales para la indicación
Los dos rasgos característicos de la EPOC son, por un lado, la tos con o sin esputo y la dificultad para respirar y, por otro, la obstrucción en algunas partes de las vías respiratorias. Al principio, la tos se produce sólo durante el esfuerzo físico, más tarde también en reposo. Dado que la función pulmonar y el FEV1-valor (capacidad de un segundo) no está necesariamente relacionado de forma directa con la calidad de vida, los síntomas o la frecuencia de las exacerbaciones, el tratamiento farmacológico de la EPOC se basa principalmente en la clasificación ABCD desde 2017. (Tab.1). La gravedad de los síntomas puede evaluarse mediante la llamada Prueba de Evaluación de la EPOC (puntuación CAT) o el Cuestionario Modificado del Consejo Británico de Investigación Médica (mMRC) (Tab. 2). Los medicamentos básicos para los pacientes sintomáticos con obstrucción leve o moderada con o sin exacerbaciones frecuentes son los antagonistas de los receptores muscarínicos de acción prolongada (LAMA) y los agonistas beta de acción prolongada (LABA). La elección entre LABA y LAMA depende de la respuesta individual del paciente. Existen pruebas de que los LAMA son ligeramente más eficaces para prevenir las exacerbaciones y los LABA tienden a tener un efecto sintomático más fuerte [4].

Fármacos combinados LAMA/LABA como terapia de segunda línea
La terapia combinada con LAMA+LABA tiene un efecto adicional moderado sobre la función pulmonar y la calidad de vida en comparación con la monoterapia broncodilatadora. Los preparados combinados de LAMA/LABA están aprobados en Suiza como terapia de segunda línea para pacientes en los que la monoterapia no resulta eficaz (Tabla 3). Las combinaciones LAMA/LABA también son superiores a las combinaciones CSI/LABA en la prevención de las exacerbaciones y provocan un número significativamente menor de neumonías [4]. Para el tratamiento a largo plazo con CSI o una combinación de CSI/LABA, existe -en contraste con el asma bronquial- una base de pruebas cada vez más débil [4]. La reducción e interrupción del tratamiento con CSI es posible en la mayoría de los pacientes con EPOC sin que afecte a la frecuencia de las exacerbaciones, especialmente si no presentan eosinofilia en sangre [4]. Los CSI más LABA pueden ser la primera elección en pacientes con antecedentes de solapamiento asma-COPD o características relacionadas. Las indicaciones anamnésicas son las alergias, el asma, la rinitis en los antecedentes propios o familiares y la eosinofilia sanguínea.
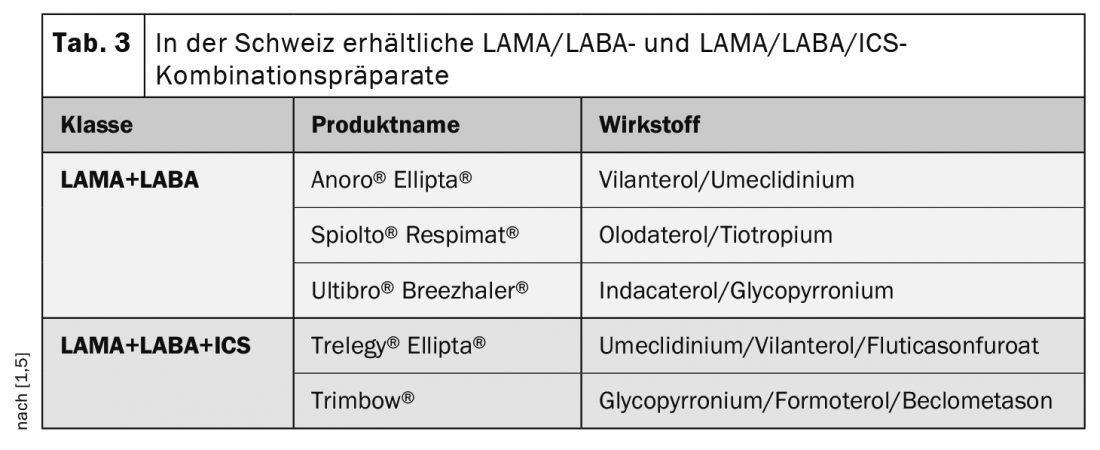
La “triple terapia” ha demostrado beneficios adicionales
Si se producen más exacerbaciones a pesar del tratamiento con LAMA+LABA o LABA+ICS, el tratamiento con una combinación triple (LAMA+LABA+ICS) puede ser útil para reducir la tasa de exacerbaciones (tabla 3). Se recomienda consultar a los neumólogos antes de iniciar una combinación triple. Un punto importante es la técnica correcta de inhalación, esto es crucial para la eficacia. Por lo tanto, hay que practicar con el paciente y hacer revisiones periódicas [4]. Si la técnica de inhalación sigue siendo inadecuada a pesar del entrenamiento, debe considerarse la selección de otro sistema de aplicación, el uso de una ayuda para la inhalación si es necesario y el uso de un nebulizador húmedo.
Los resultados del estudio aleatorizado y doble ciego de fase III ETHOS (“Eficacia y seguridad de la terapia triple en la enfermedad pulmonar obstructiva”) demuestran que los pacientes con EPOC pueden beneficiarse de una terapia triple consistente en cortisona en aerosol, LAMA y LABA. La triple combinación redujo significativamente el número de exacerbaciones anuales en comparación con la terapia dual y demostró mejorar la calidad de vida. En el estudio de 52 semanas participaron 8509 pacientes con EPOC de moderada a muy grave procedentes de 26 países diferentes. La triple combinación probada consistió en el preparado inhalable de cortisona budesonida (en dos dosis diferentes), un preparado LAMA (glicopirrolato) y el β2-simpaticomimético formoterol (LABA). Las dos terapias duales probadas contenían LAMA y LABA (glicopirrolato y formoterol) y un esteroide y un LABA (budesonida y formoterol), respectivamente.
Los no fumadores también pueden contraer EPOC
Un equipo de investigación dirigido por el doctor Benjamin M. Smith, asesor del Departamento de Medicina del Centro Médico Irving de la Universidad de Columbia, en Nueva York, analizó los datos de tres estudios realizados con fumadores y no fumadores con y sin EPOC, en los que se determinó la denominada “relación entre las vías respiratorias y los pulmones” de los sujetos. Para ello, se mide la anchura de las ramificaciones bronquiales en 19 regiones anatómicas en imágenes de tomografía computerizada y se relaciona con el volumen total de los pulmones. Cuanto menor sea esta proporción, más estrechas serán las vías respiratorias [2,3]. Los tres estudios (MESA, CanCOLD y SPIROMICS) mostraron: Los no fumadores que desarrollaron EPOC tenían ramificaciones de las vías respiratorias mucho más estrechas que los fumadores que no desarrollaron EPOC a pesar de su elevado consumo de tabaco.
Literatura:
- Liga Pulmonar Suiza: Guía de bolsillo de la EPOC. Diagnóstico y apoyo a la gestión para profesionales, www.lungenliga.ch (último acceso 05.02.2021)
- Smith BM, et al: Asociación de la disanapsis con la enfermedad pulmonar obstructiva crónica entre los adultos mayores. JAMA 2020; 323(22): 2268-2280. www.cuimc.columbia.edu/news/undersized-airways-may-explain-why-nonsmokers-get-copd
- Lungenärzte im Netz, www.lungenaerzte-im-netz.de (último acceso 05.02.2021)
- www.medix.ch/wissen/guidelines/lungenkrankheiten/copd (última llamada 05.02.2021)
- swissmedic: www.swissmedicinfo.ch
Para saber más:
- www.lungeninformationsdienst.de/krankheiten/copd/diagnose/index.html
PRÁCTICA GP 2021; 16(2): 20-22