Para los pacientes con espondiloartritis axial (axSpA), en los que la terapia con antiinflamatorios no esteroideos no resultó eficaz, se dispone hoy en día de varios principios activos de las clases de sustancias de los biológicos y los inhibidores de JAK. Además de la eficacia, un criterio de selección importante es el perfil de seguridad del FAME. Además, deben tenerse en cuenta las preferencias del paciente. Las recomendaciones ASAS-EULAR también proporcionan orientación sobre cómo proceder al cambiar de terapia.
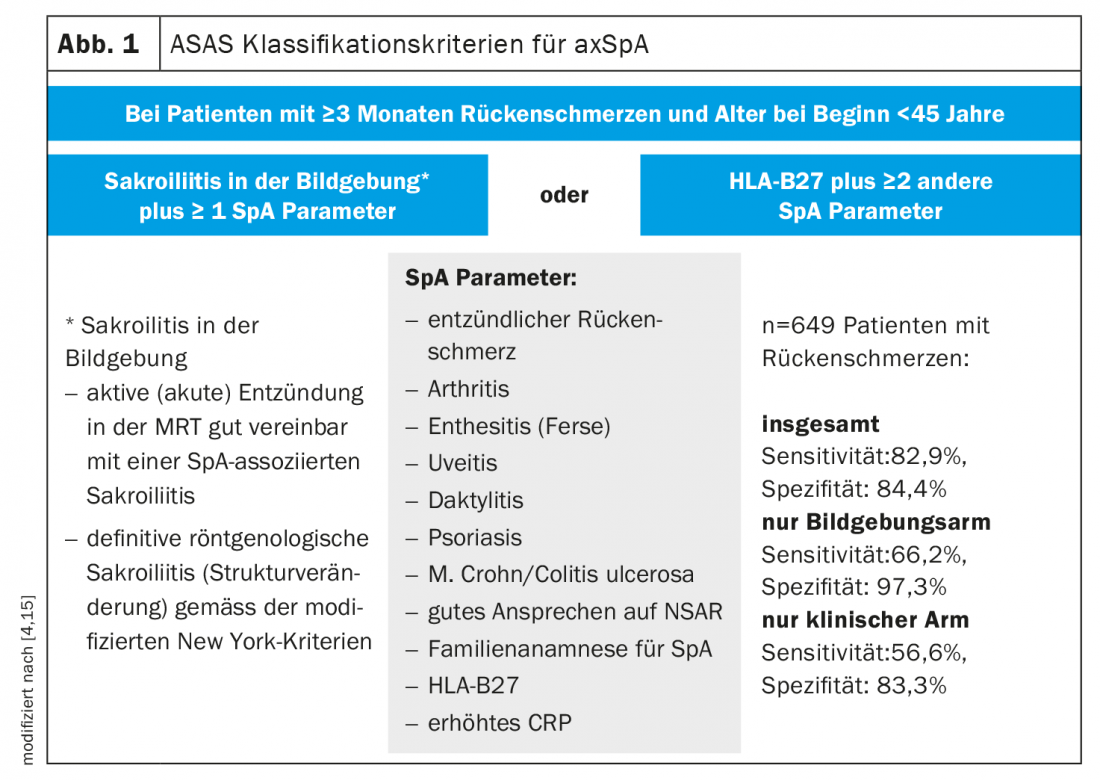
En la Reunión Anual de EULAR de este año, expertos de renombre debatieron los últimos hallazgos sobre el diagnóstico y el tratamiento de la espondiloartritis axial (axSpA). La AxSpA es una enfermedad inflamatoria de la columna vertebral de tipo reumático que puede ir acompañada de diversas manifestaciones musculoesqueléticas y extraesqueléticas [1]. El síntoma cardinal del axSpA es el dolor de espalda inflamatorio. La exploración diagnóstica incluye radiografías y resonancias magnéticas de la columna lumbar (CL) y las articulaciones sacroilíacas, así como un análisis de laboratorio que incluye marcadores inflamatorios (VSG, PCR) y pruebas para HLA-B27 [2]. Además de las manifestaciones extraarticulares, la anamnesis también debe incluir la exploración de las tensiones psicosociales/tensiones relacionadas con el trabajo. Se establecieron los criterios de clasificación ASAS (“Assessment of SpondyloArthritis International Society”) para confirmar el diagnóstico (Fig. 1) [3]. Éstos requieren obligatoriamente la prueba de HLA-B27; otro criterio es la sacroileítis detectable por imagen. Aquellos pacientes sin cambios estructurales se denominan EspA axial no radiográfica, mientras que los pacientes con cambios estructurales en las articulaciones sacroilíacas se clasifican como espondiloartritis anquilosante (espondilitis anquilosante). Además de los resultados del examen clínico, los diagnósticos por imagen y de laboratorio, para registrar la actividad de la enfermedad se dispone del BASDAI (índice de actividad de la enfermedad de la espondilitis anquilosante de Bath ) y del más reciente ASDAS (puntuación de la actividad de la enfermedad de la espondilitis anquilosante ), que se basa en algunas preguntas del BASDAI e incluye la PCR [4–7]. La actividad de la enfermedad debe comprobarse a intervalos regulares -normalmente cada 3 a 6 meses- utilizando las puntuaciones clínicas compuestas [3,5].
Concepto de tratamiento multimodal
Para el tratamiento de los pacientes con axSpA, se recomienda una combinación de medidas no farmacológicas (por ejemplo, terapia de ejercicio) y tratamiento farmacológico [1]. Además de reducir el dolor, el objetivo es mantener el funcionamiento físico y evitar lesiones estructurales [5,8,9]. Los objetivos del tratamiento farmacológico son principalmente la reducción de la actividad de la enfermedad y el logro de la remisión clínica. Esto incluye la reducción del dolor, la disminución de los procesos inflamatorios y la inhibición de la progresión radiográfica. Los antiinflamatorios no esteroideos (AINE) siguen considerándose la terapia de primera línea para la EAo axial [5]. Debido al perfil de seguridad de los preparados de AINE, la dosis y la duración de la terapia deben revisarse continuamente. Los fármacos antirreumáticos modificadores de la enfermedad (FAME) pueden utilizarse en pacientes que no consiguen una reducción suficiente de la actividad inflamatoria de la enfermedad con la terapia estándar con AINE.
Biológicos e inhibidores de JAK: ¿cuál es el estado actual de los conocimientos?
La Prof. Dra. Désirée van der Heijde, del Centro Médico de la Universidad de Leiden (NL), ofreció una actualización sobre los bDMARD y los tsDMARD como opciones de tratamiento para la axSpA [10]. Una de las novedades de las recomendaciones ASAS-EULAR para el tratamiento de la axAspA, actualizadas en 2022, es que los criterios ASDAS (Fig. 1 ) se utilizan principalmente para evaluar la evolución de la enfermedad; los criterios BASDAI han perdido importancia. Si persiste una actividad elevada de la enfermedad a pesar del tratamiento con AINE, con una puntuación ASDAS ≥2,1, se sugiere iniciar un tratamiento con un inhibidor del TNFα (TNFα-i), un inhibidor de la IL-17 (IL-17-i) o un inhibidor de la Janus quinasa (JAK-i). Aunque los datos de eficacia de los biológicos y los JAK-i son similares, se suele aconsejar probar primero con TNFα-i o IL-17-i. “Los aspectos de seguridad son predominantemente decisivos para la preferencia de los inhibidores del TNFα y los inhibidores de la IL-17 sobre los inhibidores de la JAK”, explica el ponente.
En cuanto al IL-17-i secukinumab, los datos de la fase de extensión de los ensayos controlados aleatorizados muestran una baja tasa de infecciones graves, neoplasias malignas y acontecimientos cardiovasculares. Los datos sobre el ixekizumab, también un IL-17-i, son limitados. Esto también se aplica al JAK-i, del que sólo se dispone de datos de ECA a corto plazo.
En pacientes con artritis reumatoide (AR) y determinados factores de riesgo, los datos del estudio de Vigilancia Oral indican que las JAK-i se asocian a un mayor riesgo de eventos cardiovasculares (MACE) y neoplasias malignas. El ponente hizo hincapié en que la población de pacientes con AR no es la misma que la de pacientes con axSpA [10,14]. No obstante, también insta a la cautela en pacientes con EspA axial y determinados factores de riesgo, dada la escasez de datos relativos a la JAK-i. En cualquier caso, los beneficios y los riesgos deben sopesarse cuidadosamente en cada caso concreto.
La tabla 1 resume la eficacia de los bDMARD y los tsDMARD en las distintas manifestaciones de la axAspA. Los estudios observacionales indican que el adalimumab, el infliximab, el golimumab y el certolizumab pegol tienen mayor eficacia con respecto a la uveítis que el secukinumab y el etanercept [11]. No se dispone de datos sobre los inhibidores JAK tofacitinib y upadacitinib.

El intento de tratamiento con un DMARD fracasó – ¿y ahora qué?
Sobre qué hacer si el tratamiento con un bDMARD no ha sido eficaz, el Prof. van der Heijde aconseja: “Lo primero que hay que hacer es reconsiderar el diagnóstico”. Esto es especialmente cierto cuando los pacientes con dolor de espalda no han respondido a la terapia ni con TNFα-i ni con IL-17-i. Si la actividad de la enfermedad es elevada, hay que preguntarse si existen otras comorbilidades o características del paciente que puedan influir en ello. En estos casos, se recomienda una resonancia magnética para determinar si hay indicios de inflamación en la columna vertebral. ¿Cuál es la recomendación específica de las recomendaciones ASAS-EULAR actualizadas al respecto? Esto establece que tras un primer intento de tratamiento fallido con bDMARD o tsDMARD, se debe cambiar a otro bDMARD (TNFα-i o IL-17-i) o a un JAK-i. En general, los datos sobre el cambio de terapia tras un intento fallido de tratamiento con uno o más bDMARDs o tsDMRADs son bastante limitados por el momento, afirmó el ponente. Existen datos sobre secukinumab que demuestran que se consiguen buenas tasas de respuesta en pacientes que han tenido un intento fallido de tratamiento con TNFα-i, aunque las tasas de respuesta tendieron a ser mejores en pacientes sin tratamiento biológico [12]. El mismo patrón se observó en los estudios correspondientes sobre el ixekizumab [13].
El conferenciante hizo hincapié en que siempre es importante tener en cuenta los principios generales de la terapia cuando se trata a pacientes con axSpA. La toma de decisiones sobre la mejor opción de tratamiento posible debe realizarse junto con el paciente (“toma de decisiones compartida”). También deben tenerse en cuenta criterios individuales y sociales. Si es necesario, la forma de aplicación (sc, iv, oral) puede ser un criterio para seleccionar el tratamiento más adecuado en cada caso, además de la eficacia, la seguridad y el factor coste.
Congreso: Reunión Anual de la EULAR
Literatura:
- Kiltz U, et al: Versión larga de la directriz S3 Espondiloartritis axial, incluidas la espondilitis anquilosante y las formas precoces, actualización, Z Rheumatol 2019(78): 3-64.
- Rudwaleit M: Espondiloartritis. Z Rheumatol 2017; 76(10): 889-903.
- Holak G: Diagnóstico y terapia de la espondiloartritis axial. DFP Estudios Literarios 2021, www.pains.at/wp-content/uploads/SN-1-21-DFP-Diagnose-und-Therapie-der-axialen-Spondyloarthritis_komprimiert.pdf, (última consulta: 14.07.2022)
- Rudwaleit M, et al: El estadio inicial de la enfermedad en la espondiloartritis axial: resultados de la cohorte alemana de inicio de la espondiloartritis. Arthritis Rheum 2009; 60(3): 717-727.
- Espondiloartritis axial incluida la espondilitis anquilosante y las formas precoces, Directrices de la AWMF Número de registro: 060/003, Fase de desarrollo: S3 Versión: 2019.
- Garrett S, et al: Un nuevo enfoque para definir el estado de la enfermedad en la espondilitis anquilosante: el índice de actividad de la enfermedad de la espondilitis anquilosante de Bath. J Rheumatol 1994; 21(12): 2286-2291.
- van der Heijde D, et al: ASDAS, a highly discriminatory ASAS-endorsed disease activity score in patients with ankylosing spondylitis. Ann Rheum Dis 2009; 68(12): 1811-1818.
- van der Heijde D, et al: Preliminary core sets for endpoints in ankylosing spondylitis. Grupo de trabajo sobre evaluaciones en la espondilitis anquilosante. J Rheumatol 1997; 24(11): 2225-2229; 321.
- van der Heijde D, et al: Espondilitis anquilosante: debate plenario y resultados de la votación sobre la selección de dominios y algunos instrumentos específicos. J Rheumatol 1999; 26(4): 1003-1005.
- “DMARD sintético o biológico dirigido en la espondiloartritis axial”, Prof. Désirée van der Heijde, MD, EULAR, 04.06.2022
- Lindström U, et al: Uveítis anterior en pacientes con espondiloartritis tratados con secukinumab o inhibidores del factor de necrosis tumoral en la atención habitual: ¿importa la elección de la terapia biológica? Ann Rheum Dis 2021; 80(11): 1445-1452.
- Kivitz AJ, et al: Eficacia y seguridad de secukinumab 150 mg con y sin régimen de carga en la espondilitis anquilosante: resultados a las 104 semanas del estudio MEASURE 4. Reumatol Ther 2018; 5(2): 447-462.
- Deodhar A: Grupo de estudio COAST-W. Eficacia y seguridad del ixekizumab en el tratamiento de la espondiloartritis axial radiográfica: resultados de dieciséis semanas de un ensayo de fase III aleatorizado, doble ciego y controlado con placebo en pacientes con respuesta previa inadecuada o intolerancia a los inhibidores del factor de necrosis tumoral. Arthritis Rheumatol 2019; 71(4): 599-611.
- Kragstrup TW, et al: A la espera de los datos de seguridad de los inhibidores JAK. RMD Open 2022 Feb; 8(1): e002236.
- Haller C: Espondiloartritis axial, www.kssg.ch/system/files/media_document/2022-05/Axiale%20Spondyloarthritis.pdf, (última consulta: 14.07.2022).
PRÁCTICA GP 2022; 17(8): 16-17











