La polyarthrite rhumatoïde (PR) est la maladie rhumatismale inflammatoire des articulations la plus fréquente. Elle touche environ 2 à 3 fois plus les femmes que les hommes. L’interaction exacte des facteurs immunologiques, hormonaux et génétiques n’a pas été suffisamment étudiée à ce jour. Cependant, pour permettre à l’avenir une meilleure prise en charge médicale individualisée de nos patients atteints de maladies rhumatismales inflammatoires comme la PR, il est indispensable de prendre en compte les facteurs spécifiques ou dépendants du sexe.
Vous pouvez passer le test de FMC sur notre plateforme d’apprentissage après avoir consulté le matériel recommandé. Pour ce faire, veuillez cliquer sur le bouton suivant :
La polyarthrite rhumatoïde (PR) est la maladie rhumatismale inflammatoire des articulations la plus fréquente. Elle touche environ 2 à 3 fois plus les femmes que les hommes. La PR est classée parmi les maladies auto-immunes, qui touchent généralement plus de femmes que d’hommes. En revanche, les hommes souffrent plus souvent de maladies malignes. Les raisons de ce soi-disant “biais de genre” sont multiples, notamment des différences connues dans les systèmes immunitaires des femmes et des hommes, mais les causes hormonales (par exemple les hormones sexuelles) et génétiques jouent également un rôle important [1]. L’interaction exacte des facteurs immunologiques, hormonaux et génétiques n’a pas été suffisamment étudiée à ce jour. Dans l’ensemble, la recherche sur les différences entre les sexes en rhumatologie est encore très limitée. Cependant, afin de permettre à l’avenir une meilleure prise en charge médicale individualisée de nos patients atteints de maladies rhumatismales inflammatoires comme la PR, il est indispensable de prendre en compte les facteurs spécifiques ou dépendants du sexe.
Les études menées jusqu’à présent sur la PR en fonction du sexe ont permis de mettre en évidence des différences en termes d’évolution de la maladie, de vécu de la maladie, de comorbidités, de survenue d’événements cardiovasculaires, de présence ou de répartition d’auto-anticorps, ainsi que de recours aux soins de santé, comme le montre le texte suivant.
Évolution de la maladie
L’évolution de la maladie de la PR est déterminante pour le résultat à long terme des personnes atteintes. Un diagnostic précoce et la mise en place d’un traitement efficace le plus tôt possible à l’aide de médicaments appelés DMARD (Disease-Modifying Antirheumatic Drugs) permettent d’éviter l’apparition de lésions à long terme, telles que la destruction et la perte de fonction des articulations, et de réduire ainsi l’invalidité à long terme des personnes concernées. En raison des nombreuses possibilités thérapeutiques modernes (notamment l’utilisation de médicaments biologiques), les patients atteints de PR sont aujourd’hui traités selon la stratégie dite “Treat-to-target” (T2T) – dans le but d’obtenir le meilleur résultat possible de la maladie [2].
Une étude suédoise menée en 2004 a inclus un total de 844 patients (538 femmes) atteints d’une PR précoce et les a évalués de manière prospective sur une période de 2 ans afin de déterminer les différences entre les sexes. Les résultats montrent que les femmes étaient significativement plus jeunes que les hommes au moment du diagnostic (54,4 ans contre 60,3 ans ; p<0,001) – à l’âge <40 ans, la répartition entre les sexes était même de 5:1 pour les femmes par rapport aux hommes -, les femmes avaient en outre des taux médians d’inflammation plus faibles : CRP 17 vs. 26 mg/l (p<0,001). Le score moyen d’activité de la maladie DAS28 (Disease Activity Score28) des femmes était plus élevé que celui des hommes au moment du diagnostic : 5,2 vs 5,0 (p=0,02), de même que les femmes avaient un score fonctionnel plus faible : scoreHAQ(Health Assessment Questionnaire)de 1,0 vs 0,75 (p<0,001). Après 2 ans, les femmes continuaient à présenter une activité de la maladie significativement plus élevée dans le DAS28 (3,6 vs. 3,1) et une fonctionnalité plus faible mesurée par les scores HAQ (0,5 vs. 0,25, p<0,001 dans les deux cas). Cependant, aucune différence n’a été constatée entre les deux sexes en ce qui concerne les résultats radiologiques (érosions selon le score de Larsen). Parmi les raisons possibles de ces différences entre les sexes, on suppose que la réponse au traitement est moins bonne en fonction du sexe (au détriment des femmes), ce qui s’accompagne d’une activité accrue et continue de la maladie [3].
Vécu et fardeau de la maladie
Les femmes ont une sensibilité à la douleur globalement plus élevée que les hommes, ce qui entraîne automatiquement des scores de douleur plus élevés dans les questionnaires remplis par les femmes atteintes de PR. Il n’est donc pas surprenant que les plaintes déclarées par les patients atteints de PR ne soient pas nécessairement en corrélation avec des signes d’inflammation objectivables par IRM fonctionnelle [4]. De plus, le score d’activité de la maladie DAS28 est fortement pondéré par le nombre d’articulations douloureuses à la pression. Les raisons possibles de l’augmentation de la douleur et donc de l’expérience de la maladie chez les femmes atteintes de PR sont que les hormones sexuelles influencent généralement la transmission, la modulation et la perception de la douleur, par exemple la testostérone augmente le seuil de douleur [5]. Outre l’influence des hormones, les femmes ont un plus grand nombre de récepteurs de la douleur et une expression différente de ces récepteurs, par exemple en ce qui concerne les récepteurs opioïdes [6]. Des études de génétique humaine ont également montré l’implication de certains gènes dans les caractéristiques de la douleur aiguë et chronique en fonction du sexe. En outre, il est important de noter que les cellules immunitaires et les molécules associées, en particulier les cellules T, présentent des différences qualitatives entre les sexes en cas de douleur chronique [7]. En outre, les différences de perception de la douleur sont très probablement influencées par des facteurs externes tels que les attentes, les stéréotypes, les différences culturelles, les croyances sur la douleur, les expériences antérieures de la douleur et le stress environnemental [8,9].
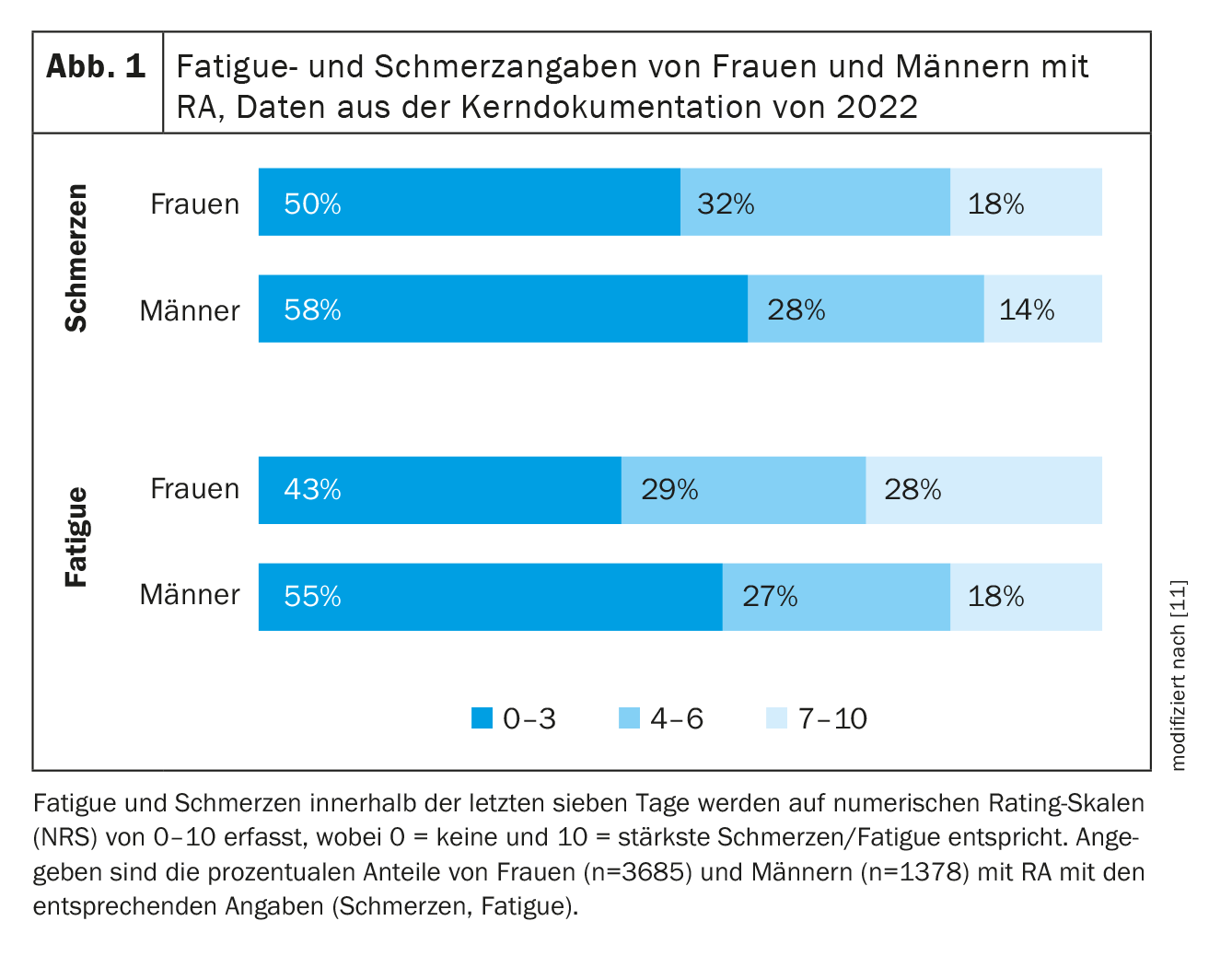
La douleur n’est pas le seul facteur qui joue un rôle important dans le vécu et le fardeau de la maladie chez les patients atteints de PR, les symptômes de fatigue, c’est-à-dire une fatigue excessive, jouent également un rôle important. Dans une étude sur les différences entre les sexes dans la PR concernant les symptômes de fatigue, 228 femmes et hommes ont été inclus et examinés en ce qui concerne les facteurs pouvant influencer les symptômes de fatigue. Les jours où le nombre d’événements positifs était supérieur à la moyenne, les femmes atteintes de PR incluses étaient à la fois moins fatiguées le jour même et plus fatiguées le lendemain (“hangover”), alors que cela n’avait aucune influence sur les patients masculins. Pour les deux sexes, les jours où le nombre d’événements négatifs était supérieur à la moyenne s’accompagnaient d’une fatigue accrue le jour même et le lendemain [10]. Les données actuelles de 3685 femmes et 1378 hommes atteints de PR, issues de la documentation de base des centres régionaux coopératifs de rhumatologie en Allemagne, montrent des déclarations de fatigue et de douleur plus élevées chez les femmes par rapport aux hommes. Ainsi, 57% des femmes, mais aussi 45% des hommes, ont déclaré des symptômes de fatigue modérés à sévères (figure 1) [11].
Comorbidités
En général, les comorbidités influencent non seulement le choix du traitement antirhumatismal, mais aussi la réponse au traitement et l’évolution ultérieure de la maladie. Une analyse des données de l’assurance maladie allemande de 2015 a montré qu’outre les facteurs de risque cardiovasculaires, l’arthrose (44%), la dépression (32%) et l’ostéoporose (26%) étaient les diagnostics associés les plus fréquents dans la PR. Alors que les femmes étaient plus souvent atteintes de dépression, d’ostéoporose, d’arthrose et d’hypothyroïdie, les hommes étaient plus souvent atteints, entre autres, de maladies coronariennes, de diabète, d’arythmie cardiaque et de maladies vasculaires (figure 2) [12].
Dans une étude de synthèse réalisée par Albrecht et al. de 2014, les aspects spécifiques au genre concernant les comorbidités dans la PR ont été présentés [13]. Ici, l’accent a été mis sur le contrôle des facteurs de risque cardiovasculaire chez les hommes, mais aussi sur les événements cardiovasculaires comme principale cause de décès chez les femmes âgées atteintes de PR. La nécessité d’une prophylaxie de l’ostéoporose existe également chez les hommes atteints de PR et présentant des risques associés (notamment un traitement par glucocorticoïdes). L’hypothyroïdie, souvent concomitante chez les femmes, peut être détectée en contrôlant la fonction thyroïdienne.
Distribution des auto-anticorps
Chez une grande partie des patients atteints de PR, des anticorps positifs peuvent être détectés dans le sérum au moment de l’apparition de la maladie : Facteurs rhumatoïdes (FR) et/ou anticorps antipeptides citrullinés (ACPA, par exemple anti-CCP) ; ces patients sont alors considérés comme séropositifs. La séropositivité pour la RF et/ou l’ACPA est associée à un risque accru d’érosivité, c’est-à-dire que ces patients sont plus susceptibles d’avoir une évolution de la maladie destructrice des articulations [14], de plus, les patients atteints de PR positive pour l’ACPA ont un risque accru de développer une pneumopathie interstitielle (dite PR-ILD) [15]. Le sexe masculin est également considéré comme un facteur de risque pour le développement de la PR-ILD [15].
Dans une étude suédoise, les sérums de 1600 patients (70% de femmes) ayant développé une PR dans l’année ont été analysés pour la positivité des anticorps anti-CCP2 et des RF (IgA, IgG et IgM) [16]. Les anti-CCP2 étaient positifs dans 64% des cas, 43% étaient positifs pour les IgA RF, 33% pour les IgG RF et 57% pour les IgM-RF. Les femmes étaient plus souvent positives pour les IgM-RF et les hommes plus souvent positifs pour les IgG/RF/IgA. Aucune différence entre les sexes n’a été observée pour la positivité des AC CCP2, mais il y avait une corrélation avec l’âge (les jeunes patients atteints de PR étaient plus souvent positifs pour CCP2). Ces résultats, selon lesquels les ACPA sont plus élevés dans la PR précoce – indépendamment du sexe – et les sous-classes RF en faveur des IgM sont plus fréquentes chez les femmes et les IgA/IgA plus fréquentes chez les hommes, devraient donc être pris en compte dans l’évaluation de la sérologie des anticorps (précoces).
Recours aux soins de santé
Une étude récente incluant (outre l’arthrite psoriasique et la spondylarthrite ankylosante) des patients atteints de PR a examiné dans quelle mesure le sexe avait une influence sur le recours aux soins de santé. Dans cette étude de cohorte canadienne, les patients atteints des arthrites inflammatoires mentionnées ont été analysés trois ans avant et trois ans après le diagnostic en termes de fréquence des consultations médicales et des examens de laboratoire et d’imagerie. Les résultats montrent que les femmes sont plus susceptibles que les hommes de consulter un rhumatologue avant et après le diagnostic, et de subir des examens de laboratoire et d’imagerie. Si l’étude confirme que les femmes sont plus conscientes de leur santé, elle soulève également la question de savoir pourquoi le diagnostic d’une arthrite inflammatoire, telle que la PR, n’est pas posé plus tôt chez les femmes, ce qui devrait conduire à un meilleur résultat. À l’avenir, il conviendrait donc de développer des stratégies spécifiques au genre, tant pour le diagnostic précoce que pour le traitement des arthrites inflammatoires, afin de réduire à long terme la différence d’évolution de la maladie entre les patients masculins et féminins atteints d’arthralgies inflammatoires [17].
Messages Take-Home
- Les femmes et les hommes atteints de PR diffèrent de plusieurs façons.
- De la manifestation à l’évolution de la maladie, en passant par le vécu de la maladie, de nombreux aspects influencent également le résultat de la maladie.
- La connaissance des facteurs d’influence spécifiques au sexe nous aide à mieux évaluer la réponse aux différentes options thérapeutiques et à améliorer la prise en charge individuelle des femmes et des hommes atteints de PR.
Littérature :
- Klein SL, Flanagan KL : Différences sexuelles dans les réponses immunitaires. Nat Rev Immunol 2016 ; 16(10) : 626-638 ; doi : 10.1038/nri.2016.90.
- Smolen JS, Landewé RBM, Bergstra SA, et al : EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs : 2022 update. Ann Rheum Dis 2023 ; 82(1) : 3-18 ; doi : 10.1136/ard-2022-223356.
- Tengstrand B, Ahlmén M, Hafström I : L’influence du sexe sur l’arthrite rhumatoïde : une étude prospective du début et des résultats après 2 ans. J Rheumatol 2004 ; 31(2) : 214-222.
- Schrepf A, Kaplan CM, Ichesco E, et al : A multi-modal MRI study of the central response to inflammation in rheumatoid arthritis. Nat Commun 2018 ; 9(1) : 2243.
- Aloisi AM, Affaitati G, Ceccarelli I, et al : L’estradiol et la testostérone affectent différemment les réponses comportementales liées à la douleur viscérale chez les rats mâles et femelles. Eur J Pain 2010 ; 14(6) : 602-607.
- Niesters M, Dahan A, Kest B, et al : Do sex differences exist in opioid analgesia ? A systematic review and meta-analysis of human experimental and clinical studies. Pain 2010 ; 151(1) : 61-68.
- Mogil JS : Différences sexuelles qualitatives dans le traitement de la douleur : preuve émergente d’une littérature biaisée. Nat Rev Neurosci 2020 ; 21 : 353-365.
- Gazerani P, Aloisi AM, Ueda H : Editorial : Différences dans la biologie de la douleur, la perception, et les stratégies d’adaptation : vers des traitements spécifiques au sexe et au genre. Front Neurosci 2021 ; 15 : 697285.
- Keogh E : The gender context of pain. Health Psychol Rev 2021 ; 15(3) : 454-481.
- Davis MC, Okun MA, Kruszewski D, et al : Différences sexuelles dans les relations entre les événements quotidiens positifs et négatifs et la fatigue chez les adultes atteints d’arthrite rhumatoïde. J Pain 2010 ; 11(12) : 1338-1347.
- Thiele K, Albrecht K, Alexander T, et al : Kerndokumentation der regionalen kooperativen Rheumazentren – Versorgungstrends 2024 ; doi : 10.17169/refubium-41983.
- Luque Ramos A, Redeker I, Hoffmann F, et al : Comorbidities in Patients with Rheumatoid Arthritis and Their Association with Patient-reported Outcomes : Results of Claims Data Linked to Questionnaire Survey. J Rheumatol 2019 ; 46(6) : 564-571 ; doi : 10.3899/jrheum.180668.
- Albrecht K : Différences de comorbidité spécifiques au genre dans la polyarthrite rhumatoïde [Gender-specific differences in comorbidities of rheumatoid arthritis]. Z Rheumatol 2014 ; 73(7) : 607-614.
- Arnason JA, Jónsson T, Brekkan A, et al : Relation entre les érosions osseuses et les isotypes du facteur rhumatoïde. Ann Rheum Dis 1987 ; 46(5) : 380-384.
- Fazeli MS, Khaychuk V, Wittstock K, et al : Rhumatoid arthritis-associated interstitial lung disease : epidemiology, risk/prognostic factors, and treatment landscape. Clin Exp Rheumatol 2021 ; 39(5) : 1108–1118.
- Pertsinidou E, Manivel VA, Westerlind H, et al : Rheumatoid arthritis autoantibodies and their association with age and sex. Clin Exp Rheumatol 2021 ; 39(4) : 879-882.
- Tarannum S, Widdifield J, Wu CF, et al : Understanding sex-related differences in healthcare use among patients with inflammatory arthritis : a population-based study. Ann Rheum Dis 2023 ; 82(2) : 283-291.
HAUSARZT PRAXIS 2024; 19(5): 4–6