Pour le traitement médicamenteux de la fibrose pulmonaire idiopathique (FPI), deux médicaments à effet antifibrotique sont actuellement disponibles : La pirfénidone et le nintédanib, un inhibiteur de tyrosine kinase. Les intolérances thérapeutiques sont rares, mais elles existent. Cependant, l’option consistant à passer d’une molécule à l’autre dans de tels cas n’a pas été très étudiée jusqu’à présent.
La pirfénidone et le nintédanib sont généralement bien tolérés par les patients, mais des effets secondaires peuvent conduire à une réduction de la dose, à une interruption du traitement, voire à l’arrêt ou au changement de traitement. Lena Piotraschke, du service de médecine interne et de pneumologie de l’hôpital spécialisé de Coswig (Allemagne), et ses collègues ont analysé rétrospectivement les données de 284 patients traités pour une FPI diagnostiquée à l’hôpital spécialisé de Coswig entre 2013 et 2019. 83% d’entre eux étaient des hommes, l’âge moyen était de 71,6 ans avec une fourchette d’âge allant de 44 à 89 ans.
Un traitement antifibrotique par pirfénidone ou nintédanib a été administré à 234 (82,4%) patients (5,6% ont reçu un autre traitement, 12% n’ont pas reçu de traitement du tout), dont 209 (73,6%) se sont présentés au moins à une visite de suivi. Dans ce collectif, 124 patients (59,3%) ont initialement commencé un traitement par pirfénidone, dont 30 (24,1%) ont ensuite changé pour le nintédanib. 85 patients (40,6%) ont commencé le nintédanib à l’envers, dont 5 (5,8%) ont basculé vers la pirfénidone au cours de la période de suivi. Au total, cela signifie que 12,3% des patients ont changé de traitement antifibrotique. Une réduction temporaire de la dose a été observée chez 17% des patients traités exclusivement par la pirfénidone et chez 33,8% des patients traités par le nintédanib.
Les effets secondaires sont monnaie courante
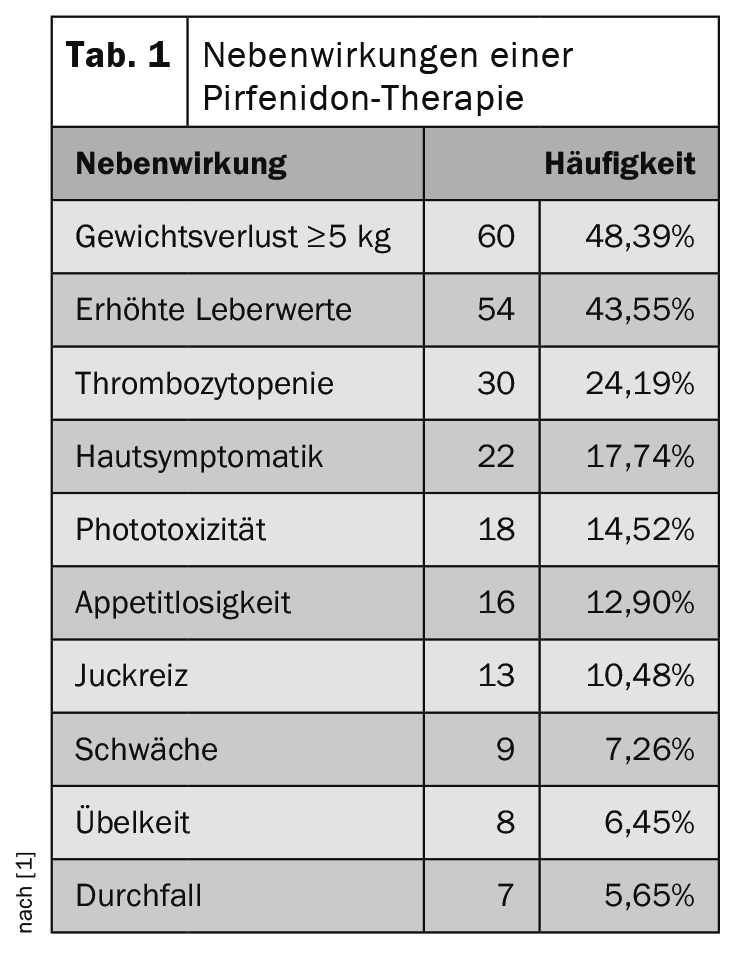
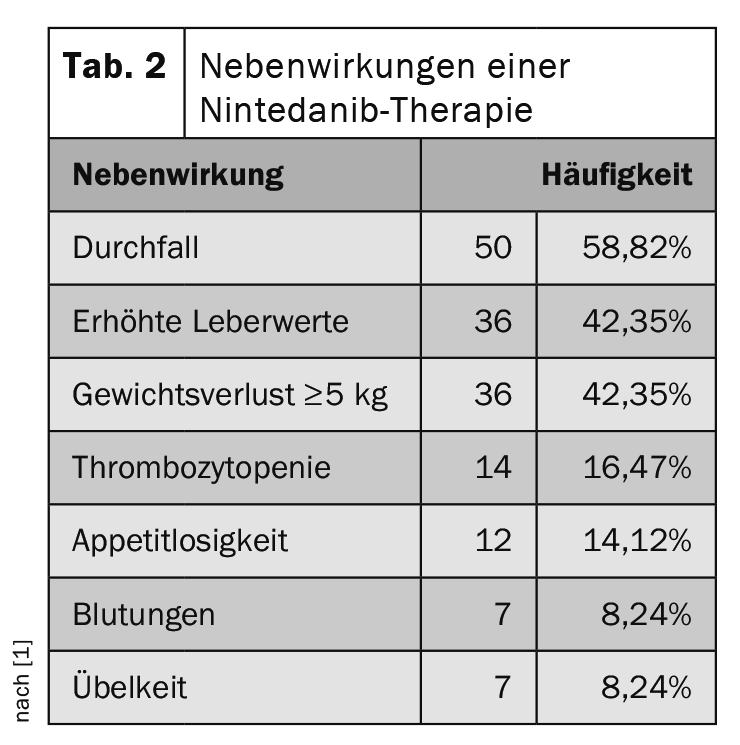
Près de 90% des patients ont signalé des effets secondaires au cours de la période de suivi. Outre la perte de poids et l’augmentation des valeurs hépatiques, les effets secondaires de la pirfénidone sont surtout une augmentation de la fréquence des symptômes cutanés et de la phototoxicité (tableau 1). En comparaison, le nintedanib présente souvent un profil d’effets secondaires gastro-intestinaux (tab. 2) .
Les causes d’une modification du traitement, c’est-à-dire une réduction de la dose, une interruption de courte durée du traitement ou un changement de traitement, étaient principalement des effets secondaires (88,3% pour la pirfénidone, 95,8% pour le nintédanib). D’autres causes de switch ont également été identifiées, comme l’échec du traitement, mais aussi d’autres raisons, par exemple personnelles, a expliqué l’intervenante. Les arrêts complets de traitement étaient également principalement dus aux effets secondaires (79,1% pour la pirfénidone, 92,3% pour le nintédanib).
Au cours du traitement, un total de 76,7% des patients qui ont changé de traitement antifibrotique de la pirfénidone au nintédanib ont déclaré une amélioration subjective de leur état général. De même, une telle amélioration a été documentée chez 60% des patients qui sont passés du nintédanib à la pirfénidone. Seuls 10% des patients ont complètement arrêté le traitement après être passés au nintédanib en raison d’une intolérance.
Le traitement antifibrotique par la pirfénidone et le nintédanib est recommandé et établi selon des critères fondés sur des preuves. Les effets secondaires étant la cause la plus fréquente de la nécessité de modifier le traitement, ils doivent être bien surveillés et traités. Il apparaît en outre qu’un changement de traitement après une problématique antérieure constitue une bonne option et devrait dans tous les cas être recommandé et établi cliniquement afin d’améliorer la qualité de vie des patients et d’obtenir un succès thérapeutique, conclut l’oratrice.
Congrès : DGP 2021 numérique
Source :
- E-posters “Expérience clinique du traitement antifibrotique chez les patients atteints de fibrose pulmonaire idiopathique (FPI), avec une attention particulière pour le changement de traitement dans un centre pulmonaire tertiaire”. 61e Congrès de la Société allemande de pneumologie et de médecine respiratoire, 2.6.2021.
InFo PNEUMOLOGIE & ALLERGOLOGIE 2021 ; 3(3) : 2 (publié le 16.9.21, ahead of print)