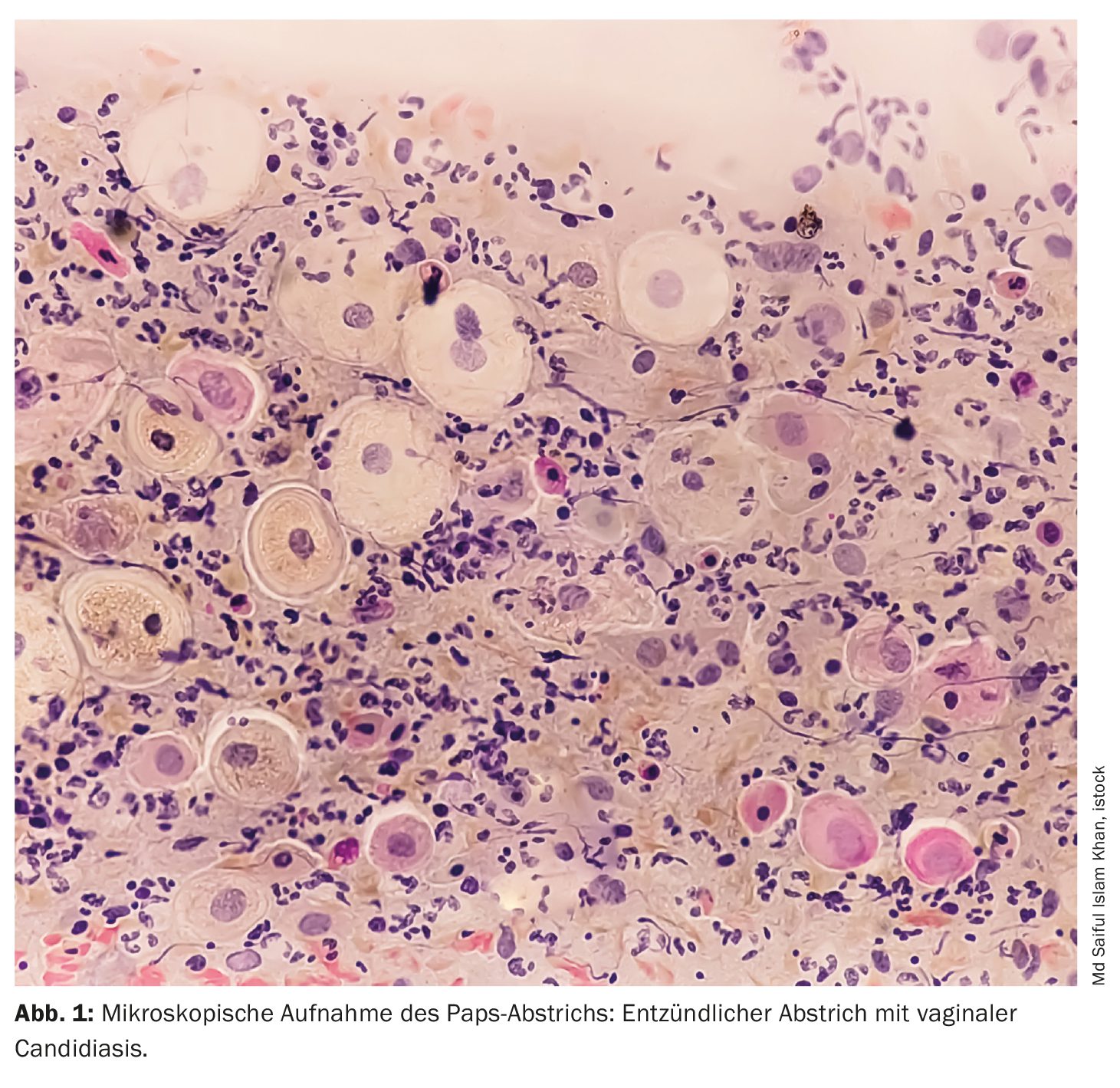
La candidosi vulvovaginale (VVC) è una delle malattie ginecologiche più comuni e colpisce milioni di donne in tutto il mondo, soprattutto quelle in età riproduttiva. Si stima che circa il 75% di tutte le donne sperimenterà almeno un episodio di VVC nel corso della vita, con il 40-50% di episodi ripetuti. Circa il 5% delle donne è colpito da candidosi vulvovaginale ricorrente (RVVC), definita come almeno quattro episodi all’anno. Questa forma ricorrente della malattia rappresenta una sfida particolare, in quanto spesso è difficile da trattare e compromette in modo significativo la qualità della vita delle donne colpite. .
(red) Nella stragrande maggioranza dei casi (85-90%), la candidosi vulvovaginale è causata dal lievito Candida albicans, che è presente come parte della flora vaginale naturale in condizioni normali. Tuttavia, varie influenze esterne e interne, come le fluttuazioni ormonali, la terapia antibiotica o un sistema immunitario indebolito, possono portare a una crescita eccessiva del fungo, con conseguenti sintomi tipici come prurito, bruciore, dolore e perdite. In altri casi, l’infezione è causata da specie di Candida non-albica (NAC), come Candida glabrata, Candida tropicalis o Candida krusei . Questi tipi di funghi tendono ad essere più resistenti alla terapia e sono più difficili da trattare.
In considerazione del crescente sviluppo della resistenza agli agenti antimicotici standard, come il fluconazolo, e della natura ricorrente della malattia, la fitoterapia, ossia il trattamento con agenti vegetali, sta diventando sempre più oggetto di ricerca. Questo articolo fornisce una panoramica dettagliata del ruolo della fitoterapia nel trattamento della candidosi vulvovaginale. Vengono presentate le piante più importanti e i loro principi bioattivi, che hanno mostrato risultati promettenti negli studi clinici e preclinici.
Patogenesi della candidosi vulvovaginale
La VVC si verifica quando l’equilibrio tra la normale flora vaginale e i funghi Candida è disturbato, portando a una crescita eccessiva dei funghi. In condizioni normali, la Candida albicans vive come organismo commensale nella vagina e non rappresenta una minaccia. Tuttavia, se l’ambiente vaginale cambia, ad esempio a causa di un aumento dei livelli di estrogeni, dell’uso di antibiotici o dell’immunosoppressione, il fungo può moltiplicarsi e causare i sintomi tipici dell’infezione.
La patogenesi della VVC è complessa ed è influenzata da una serie di fattori di virulenza del fungo. Questi includono la capacità della Candida albicans di legarsi all’epitelio vaginale, formare biofilm, produrre enzimi idrolitici e passare dalla forma di lievito alla forma filamentosa. Questo cambiamento morfologico consente al fungo di penetrare in profondità nel tessuto vaginale e di scatenare una forte risposta immunitaria. I biofilm offrono inoltre ai funghi una protezione dalle difese immunitarie e dai farmaci antimicotici, il che rende più difficile il trattamento e può portare a infezioni ricorrenti.
Un altro aspetto chiave della patogenesi è la capacità della Candida albicans di produrre enzimi idrolitici come proteasi, lipasi e fosfolipasi, che danneggiano l’epitelio vaginale e facilitano l’invasione del fungo. Questi enzimi contribuiscono anche alla distruzione delle membrane cellulari e alla diffusione del fungo, che aumenta la gravità dell’infezione.
Diagnosi e sfide nel trattamento standard
La diagnosi di candidosi vulvovaginale si basa su una combinazione di sintomi clinici ed esami microbiologici. Di solito, vengono prelevati dei tamponi dalla vagina e coltivati in laboratorio per identificare il fungo responsabile. Tuttavia, questo approccio presenta alcune limitazioni, in particolare con le specie di Candida non-albicans, che spesso sono difficili da coltivare e rispondono poco agli agenti antimicotici standard.
Il trattamento standard per la VVC è solitamente la somministrazione di antimicotici azolici, come il fluconazolo o il clotrimazolo. Questi farmaci agiscono inibendo la biosintesi dell’ergosterolo, un componente importante della membrana cellulare fungina. Nonostante la loro efficacia nella maggior parte dei casi, ci sono sempre più segnalazioni di fallimento del trattamento, in particolare nelle infezioni ricorrenti e nelle infezioni causate da specie di Candida non-albica. Inoltre, gli azoli possono causare una serie di effetti collaterali, tra cui mal di testa, nausea, eruzioni cutanee e, in rari casi, disfunzioni epatiche.
Un altro problema è il crescente sviluppo della resistenza al fluconazolo, che spesso viene utilizzato senza controllo medico a causa della sua ampia disponibilità. Questo ha portato ad un aumento dei ceppi di Candida resistenti al fluconazolo, soprattutto nei pazienti con infezioni ricorrenti.
Approcci fitoterapici per la candidosi vulvovaginale
Date le crescenti sfide nel trattamento della VVC, la fitoterapia viene studiata come una promettente alternativa ai farmaci antimicotici convenzionali. Diverse piante e i loro composti bioattivi hanno dimostrato in vitro e in vivo di essere efficaci contro la Candida, causando meno effetti collaterali rispetto ai farmaci sintetici. Di seguito vengono presentate alcune delle piante più importanti e le loro potenziali applicazioni nel trattamento della VVC.
Aglio (Allium sativum): L’aglio è una pianta nota da secoli per le sue proprietà antimicrobiche. Il principale principio attivo dell’aglio, l’allicina, ha dimostrato di avere un forte effetto antimicotico contro la Candida albicans. L’allicina agisce inibendo la produzione di fattori di virulenza che sono responsabili della patogenicità della Candida. In particolare, è stato dimostrato che l’allicina riduce significativamente l’espressione del gene SIR2, responsabile della conversione morfologica della Candida dalla forma di lievito a quella filamentosa. Questo impedisce la diffusione del fungo nell’epitelio vaginale e può alleviare i sintomi dell’infezione.
Inoltre, l’allicina inibisce la formazione di biofilm, che svolgono un ruolo importante nella cronicizzazione dell’infezione. Uno studio clinico ha dimostrato che l’estratto di aglio ha un’efficacia simile a quella del fluconazolo nel trattamento della VVC, ma provoca meno effetti collaterali.
Berberina (Berberis vulgaris): la berberina è un alcaloide presente in varie piante, come il crespino (Berberis vulgaris) . Ha forti proprietà antimicrobiche e antinfiammatorie e viene tradizionalmente utilizzata per trattare le infezioni. La berberina agisce inibendo l’adesione delle cellule di Candidaall’epitelio vaginale, impedendo il primo passo nello sviluppo dell’infezione. La berberina inibisce anche la formazione di biofilm e riduce l’espressione di molecole di adesione come ICAM-1 e mucine, necessarie al fungo per legarsi all’epitelio.
Uno studio ha dimostrato che la berberina è efficace nel trattamento delle infezioni da Candida, inibendo la fase di transizione del fungo dalla forma di lievito alla forma filamentosa. Questo riduce l’invasività del fungo e migliora le possibilità di guarigione.
Curcuma (Curcuma longa): La curcuma è una spezia popolare conosciuta nella medicina tradizionale per le sue proprietà antinfiammatorie, antiossidanti e antimicrobiche. Il principale principio attivo, la curcumina, ha dimostrato negli studi clinici di essere efficace contro le infezioni da Candida. La curcumina inibisce la produzione di ergosterolo nelle membrane cellulari della Candida, che porta alla destabilizzazione della membrana e infine alla morte cellulare.
Uno studio clinico che ha coinvolto 94 donne ha dimostrato che una crema vaginale a base di curcumina al 10% era efficace quanto una crema all’1% di clotrimazolo nel trattamento della VVC. La curcumina è risultata anche in grado di causare meno effetti collaterali e di migliorare il tasso di guarigione nelle donne con infezioni ricorrenti.
Aneto (Anethum graveolens, Fig. 2): L’aneto è un’altra pianta utilizzata nella medicina tradizionale. Gli studi hanno dimostrato che l’olio di aneto ha un forte effetto antimicotico contro la Candida, inibendo la produzione di ergosterolo e interrompendo la funzione mitocondriale nelle cellule fungine. Questo porta a una destabilizzazione delle membrane cellulari e a una riduzione della produzione di ATP, che alla fine porta alla morte cellulare.
In uno studio clinico che ha coinvolto 60 donne affette da VVC, l’olio di aneto è risultato avere tassi di guarigione simili a quelli del clotrimazolo, ma ha causato meno effetti collaterali. Questi risultati suggeriscono che l’aneto potrebbe essere un’alternativa promettente al trattamento convenzionale della VVC.
Cannabidiolo (CBD): il cannabidiolo (CBD), un principio attivo della pianta di canapa (Cannabis sativa), ha attirato l’attenzione negli ultimi anni per le sue versatili applicazioni mediche. In relazione alla VVC, è stato dimostrato che il CBD inibisce la formazione di biofilm e riduce l’espressione dei geni responsabili della formazione della parete cellulare della Candida. Inoltre, il CBD aumenta la produzione di specie reattive dell’ossigeno (ROS) nelle cellule fungine, il che porta alla loro morte.
Gli studi suggeriscono che il CBD può essere un’efficace aggiunta alla terapia standard per la VVC, in particolare nei pazienti che non rispondono agli agenti antimicotici convenzionali o che presentano infezioni ricorrenti.
Il futuro della fitoterapia al VVC
La fitoterapia offre alternative promettenti al trattamento convenzionale della VVC, soprattutto nei casi in cui gli agenti antimicotici convenzionali falliscono o provocano resistenza. Sebbene molti degli studi condotti finora abbiano mostrato risultati promettenti, sono necessari ulteriori studi clinici per confermare l’efficacia e la sicurezza di queste terapie a base di erbe.
Un altro approccio promettente potrebbe essere la combinazione della fitoterapia con gli antimicotici convenzionali. Gli studi iniziali suggeriscono che i principi attivi vegetali come la curcumina e la berberina potrebbero aumentare l’efficacia dei farmaci antimicotici e allo stesso tempo ridurne gli effetti collaterali. Questo potrebbe portare a nuovi approcci terapeutici combinati che migliorino i risultati del trattamento nella VVC.
Conclusione
La fitoterapia offre una promettente alternativa al trattamento convenzionale della candidosi vulvovaginale. Piante come l’aglio, la berberina, la curcuma, l’aneto e il CBD hanno dimostrato negli studi di essere efficaci contro la Candida e di causare meno effetti collaterali rispetto agli antimicotici sintetici. Date le crescenti sfide nel trattamento della VVC, soprattutto con infezioni ricorrenti e ceppi di Candida resistenti, la fitoterapia potrebbe svolgere un ruolo importante in futuro. Sono necessarie ulteriori ricerche per stabilire questi approcci nella pratica clinica, ma i risultati ottenuti finora sono promettenti.
Fonte: Picheta N, Piekarz J, Burdan O, et al: Fitoterapia della candidosi vulvovaginale: una revisione narrativa.
Int J Mol Sci. 2024 Mar 28;25(7): 3796. doi: 10.3390/ijms25073796.
PMID: 38612606; PMCID: PMC11012191.
PRATICA FITOTERAPICA 2024; 1(1): 30-31