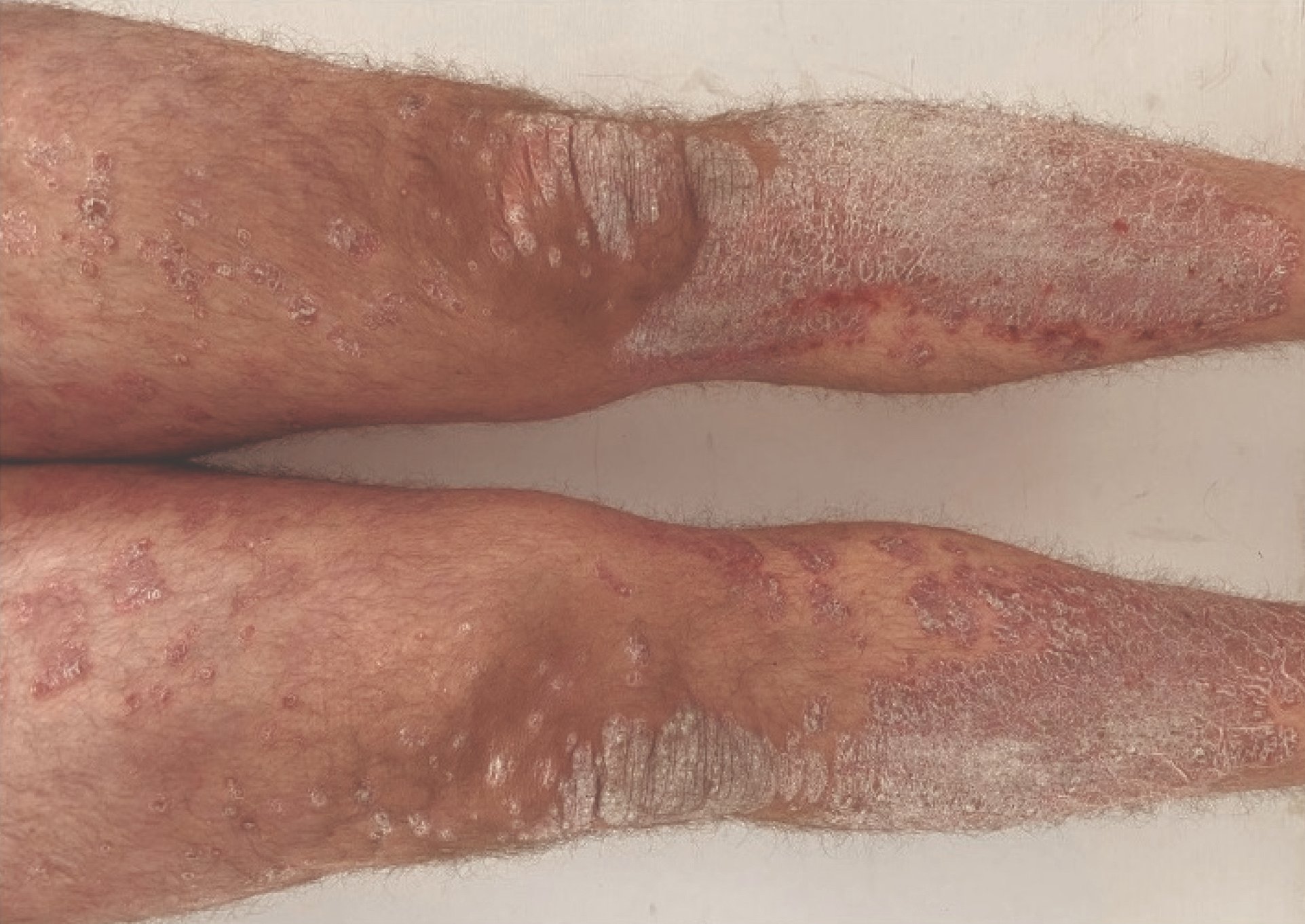
Il prurito persistente è molto stressante per chi ne è affetto e può portare a un’enorme sofferenza. Un’attenta chiarificazione diagnostica del prurito cronico è la base per un trattamento mirato. Resta da vedere quale dei principi attivi attualmente in fase di sperimentazione clinica supererà l’ostacolo dell’approvazione. I risultati finora sono promettenti – questo vale soprattutto per la prurigo cronica, caratterizzata da noduli cutanei molto pruriginosi.
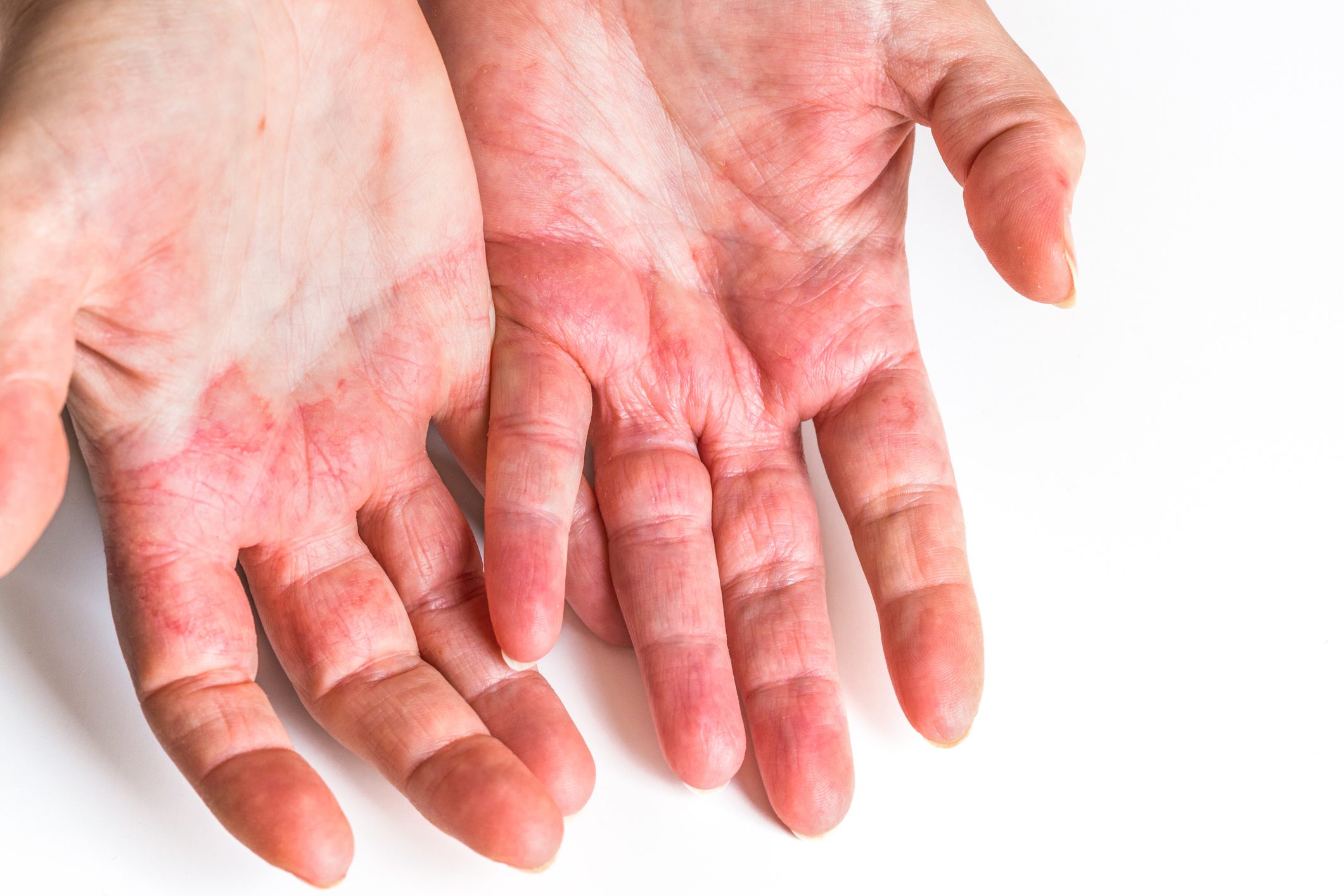
Se i sintomi del prurito persistono per più di 6 settimane, si parla di prurito cronico. Questo può verificarsi nel contesto di varie malattie. Il trattamento continua ad essere una sfida. Si pensa che il meccanismo sottostante sia la sensibilizzazione periferica delle fibre nervose cutanee da parte dei mediatori infiammatori. Ma ci sono ancora molte domande aperte. Per la gestione del prurito cronico, la corrispondente linea guida s2k offre un utile orientamento. Oltre alle dermatosi, i disturbi del prurito si verificano anche nel contesto di varie malattie interne e neurologiche-psichiatriche (panoramica 1-3) . La prurigo cronica è una forma speciale cronicizzata. “La prurigo cronica è una malattia a sé stante, che rappresenta un grosso problema per i nostri pazienti”, spiega il Prof. Dr. med. Martin Metz, Clinica di Dermatologia, Venereologia e Allergologia, Charité, Medicina Universitaria di Berlino, in occasione della Riunione Annuale SGDV 2021 [1]. Recentemente, l’International Forum for the Study of Itch (IFSI) ha pubblicato una nuova linea guida internazionale (box ) [2]. “Questa è la prima linea guida in assoluto sulla prurigo cronica”, afferma il Prof. Metz. Oggi si ritiene che questa entità complessa si sviluppi attraverso la sensibilizzazione neuronale e l’emergere di un ciclo prurito-graffio.

Registrare la gravità del prurito e la compromissione della qualità della vita.
Secondo il Global Burden of Diseases Study, il prurito cronico è una delle 50 malattie centrali e altamente onerose [3]. La qualità di vita dei pazienti con prurito persistente è spesso notevolmente ridotta: molti soffrono di depressione, disturbi del sonno e riduzione delleprestazioni. Questo può comportare una perdita di reddito e limitazioni nella partecipazione alla vita sociale al di fuori del lavoro [4]. Oltre all’anamnesi specifica del prurito e all’esame clinico, la linea guida attuale raccomanda l’uso di questionari. Sono ora disponibili diversi strumenti convalidati per valutare la gravità del prurito (NRS, VAS)* e le limitazioni della qualità della vita (DLQI, ItchyQoL), nonché gli eventuali sintomi affettivi (HADS) [4,5].
* NRS=Scala di valutazione numerica, VAS=Scala analogica visiva
C’è una malattia sistemica o no?
I chiarimenti diagnostici di laboratorio fungono da ulteriore pilastro della diagnostica. I seguenti parametri devono essere determinati come parte di uno screening: Emocromo differenziale, CRP, ferritina, parametri epatici (bilirubina, enzimi epatici, fosfatasi alcalina). Parametri renali (creatinina, urea, GFR, potassio), valori di glucosio per escludere il diabete, nonché LDH e TSH. Se si ha un sospetto clinico, possono essere utili ulteriori chiarimenti, come la determinazione delle IgE totali, biopsie cutanee, radiografie, ecografie addominali, ha detto il relatore. Questi chiarimenti dovrebbero essere effettuati in collaborazione interdisciplinare con le rispettive altre discipline.
Come base per la decisione terapeutica, l’attuale linea guida s2k sul prurito cronico propone una classificazione nelle seguenti tre categorie [1,4] (Fig. 1) :
1) Prurito cronico sulla pelle primaria alterata, 2) Prurito cronico su pelle prevalentemente invariata, 3) Prurito cronico con lesioni da grattamento. Il primo gruppo comprende il prurito come sintomo di accompagnamento nel contesto di malattie epatobiliari, nefrologiche o neurologiche, nonché il prurito di origine farmacologica, spiega il Prof. Metz. La categoria “prurito cronico con lesioni da graffio” viene assegnata in particolare al prurigo cronico – secondo la comprensione attuale un modello di reazione secondaria nel prurito cronico [6,7].
Le attuali opzioni di trattamento sono limitate
A causa della diversità delle possibili cause sottostanti, non esiste una terapia uniforme e generalmente applicabile per il prurito cronico [4]. Se si sa quale malattia è accompagnata dai sintomi del prurito, si possono fare raccomandazioni terapeutiche specifiche. Per esempio, la rifampicina (150-600 mg/die) o il naltrexone (25-50 mg/die) sono menzionati per le malattie epatiche [8]. In caso di prurito cronico di cause non chiare, oltre agli antistaminici si utilizzano anche principi attivi di altre aree, cioè con un’area di indicazione principale diversa, come farmaci di prima linea [1]. Questi includono il gabapentin di seconda linea (fino a 3600 mg/die) o il pregabalin (fino a 600 mg/die) e gli SSRI di terza linea (ad esempio, sertralina 25-50 mg/die, al mattino). Se nessuna di queste opzioni è adatta o efficace, si può provare il trattamento con mirtazapina (15 mg/die) o naltrexone (50-150 mg/die). Inoltre, la terapia della luce (UVB 311 nm) è menzionata come alternativa di trattamento.
Le diverse opzioni terapeutiche dipendenti dall’eziologia sono riassunte nella linea guida. È utile un piano di trattamento individuale che tenga conto delle misure adeguate per alleviare il prurito in ogni caso.
Diversi candidati farmaci in fase di sviluppo
Sta diventando evidente che lo spettro di farmaci per la terapia del prurito cronico si amplierà in un futuro non troppo lontano. Negli ultimi anni, gli intensi sforzi di ricerca hanno portato progressi significativi e identificato diversi mediatori e bersagli per una terapia farmacologica mirata del prurito. Molti di essi hanno un approccio direttamente antiprurito, spiega il Prof. Metz. Gli anticorpi monoclonali lebrikizumab (anti-IL-13), tralokinumab (anti-IL-13) e nemolizumab (anti-IL-31), nonché gli inibitori JAK baricitinib, abrocitinib e upadacitinib, che appartengono alle “piccole molecole”, sono tra i rappresentanti promettenti in fasi avanzate di sviluppo clinico. Questi agenti hanno ottenuto una notevole riduzione della sintomatologia del prurito negli studi clinici, con un miglioramento clinico fino a 4 punti sulla scala NRS, spiega il relatore. Esistono anche alcuni dati relativi specificamente alla prurigo cronica. In uno degli studi clinici su nemolizumab, la percentuale di pazienti con una riduzione di almeno 4 punti nella scala NRS nella condizione verum già 4 settimane dopo il basale era un sostanziale 59% rispetto al 31% del placebo [9]. Ci sono anche dati incoraggianti su dupilumab: questo anticorpo, che inibisce le vie di segnalazione di IL-4 e IL-13, ha ottenuto un significativo sollievo dal prurito in diversi case report, anche in pazienti i cui sintomi di prurito non erano dovuti alla dermatite atopica [10].
Congresso: Riunione annuale SGDV
Letteratura:
- Metz M: Diagnostica e trattamento del prurito cronico. Prof. Dr. med. Martin Metz, SGDV 25-27.08.2021.
- Stand S, et al: Itch 2020, 5 (Issue 4), p e42.
- Hay RJ, et al: J Invest Dermatol 2014; 134: 1527-1534.
- Stand S, et al: JDDG 2017; 15: 860-873.
- Verweyen E, et al: Acta Derm Venereol 2019; 99(7): 657-663.
- UKM; www.ukm.de/index.php?id=8868.
- Pereira MP, et al: J Eur Acad Dermatol Venereol 2017, https://doi.org/10.1111/jdv.14570
- Düll MM, et al: Curr Gastroenterol Rep 2019; 21(9): 48.
- Stand S, et al: N Engl J Med 2020; 382(8): 706-716.
- Calugareanu A, et al; J Eur Acad Dermatol Venereol 2020; 34(2): e74-e76.
- Ständer S: Linea guida internazionale Prurigo cronica: primo passo verso un’assistenza strutturata. P 191. JDDG 2021; 19(IssueS2): 25-142.
DERMATOLOGIE PRAXIS 2021; 31(5): 29-30 (pubblicato il 7.10.21, prima della stampa).