I farmaci per la riduzione dei lipidi sono stati utilizzati per anni per la prevenzione primaria e secondaria della malattia cardiovascolare. Le statine, che possono ridurre in modo significativo il colesterolo totale e il colesterolo LDL, svolgono un ruolo centrale. Le attuali linee guida europee raccomandano ora una riduzione ancora più severa dell’LDL-C.
Un livello elevato di colesterolo è considerato il principale fattore di rischio per lo sviluppo dell’arteriosclerosi. Tuttavia, questo aumenta anche il rischio di eventi cardiovascolari [1]. Gli studi hanno dimostrato che l’incidenza di eventi cardiovascolari diminuisce con la riduzione dei livelli di colesterolo LDL [2]. Poiché l’aterosclerosi è un processo infiammatorio, ha senso utilizzare farmaci antinfiammatori e antiossidanti per la prevenzione vascolare. Se un cambiamento dello stile di vita con una modifica della dieta e un aumento dell’esercizio fisico non è sufficiente, di solito si ricorre alle statine. Il loro effetto di riduzione dei lipidi avviene attraverso l’inibizione della HMG-CoA reduttasi, l’enzima chiave nella biosintesi del colesterolo. Questa inibizione porta a una ridotta formazione di colesterolo LDL con un contemporaneo aumento dell’espressione dei recettori LDL epatici [3]. La dislipidemia è caratterizzata da un’elevata concentrazione di colesterolo e/o trigliceridi (TG) nel plasma o da un basso livello di HDL nel sangue. La dislipidemia primaria è causata da una disposizione genetica. La dislipidemia secondaria può essere innescata da:
- Stile di vita di inattività fisica
- Assunzione eccessiva di acidi grassi saturi, colesterolo e grassi trans.
- Diabete mellito
- Abuso di alcol
- Malattia renale cronica
- Ipotiroidismo
- Cirrosi biliare primaria
- Farmaci (in particolare beta-bloccanti, diuretici tiazidici, retinoidi, ciclosporina, tacrolimus, estrogeni, glucocotricoidi)
Determinazione dei lipidi e stratificazione del rischio
Oltre all’indagine sui fattori di rischio cardiovascolare, viene effettuata una misurazione dei lipidi sierici. L’attuale linea guida europea raccomanda la determinazione di HDL-C, LDL-C, TC, TG, non-HDL, ApoB e Lp(a) [4]. I punteggi di calcolo del rischio (PROCAM, SCORE, ARRIBA) possono essere utilizzati per la stratificazione del rischio individuale, che costituisce la base del regime terapeutico. Oltre ai parametri di laboratorio, nella valutazione sono incluse anche informazioni su sesso, età, abitudine al fumo e pressione sanguigna sistolica. Il valore target di LDL-C si basa sul rischio determinato del paziente (Tab. 1).

I risultati di numerosi studi hanno portato a nuove scoperte basate sull’evidenza negli ultimi anni. Ad esempio, è stato dimostrato che più basso è il livello di LDL-C raggiunto, più basso è il rischio di futuri eventi cardiovascolari – senza che livelli di LDL-C molto bassi rappresentino un aumento del rischio. Pertanto, la linea guida raccomanda una modifica coerente ed efficace dei lipidi con l’obiettivo di livelli di LDL-C molto bassi.
La prevenzione come indicazione principale
L’indicazione principale per il trattamento della dislipidemia è la prevenzione della malattia cardiovascolare aterosclerotica. La terapia è indicata anche nei pazienti con malattia coronarica. L’abbassamento del colesterolo LDL nei pazienti con CHD è associato a un rallentamento dell’aterosclerosi e alla riduzione degli eventi cardiovascolari e della mortalità.
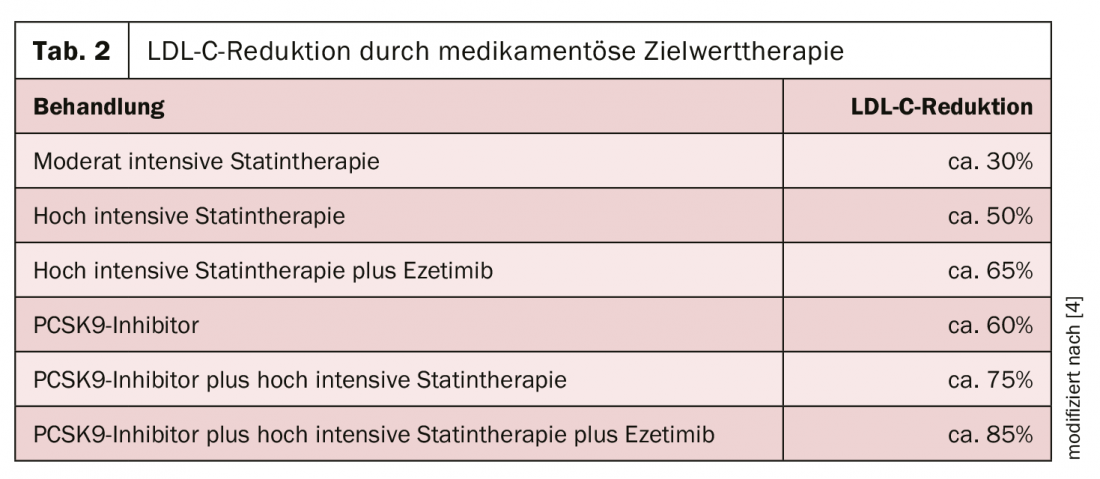
Gli interventi non farmacologici comprendono la regolazione della dieta, la riduzione del peso, l’esercizio fisico regolare e la cessazione del tabacco e dell’alcol. Dal punto di vista farmacologico, sono disponibili statine (ad esempio, atorvastatina, lovastatina, pravastatina), inibitori del riassorbimento del colesterolo (ezetimibe), leganti degli acidi biliari (colestiramina, colestipolo) e inibitori della PCSK9 (ad esempio, evolocumab, alirocumab). Per raggiungere il livello di rischio individuale, in prima istanza si devono utilizzare statine ad alta potenza fino alla dose massima tollerata. Se i valori target non vengono raggiunti con l’uso di una statina, si raccomanda una combinazione di statina ed ezetimibe. Se questo regime di trattamento non è ancora sufficiente per un rischio elevato o molto elevato, è ipotizzabile l’ulteriore aggiunta di un inibitore della PCSK9 (Tab. 2) [4].
Sebbene le statine siano solitamente molto ben tollerate, possono avere effetti negativi come sintomi muscolari, effetti negativi sul fegato e sui reni, un leggero aumento del rischio di diabete mellito e osteoporosi. Bisogna anche tenere presente che la maggior parte dei preparati viene metabolizzata attraverso gli isoenzimi CYP3A4 e CYP2C9 del sistema del citocromo P450. Pertanto, possono verificarsi interazioni con il succo di pompelmo o con sostanze attive come i fibrati, la ciclosporina o gli inibitori della proteasi dell’HIV/epatite C.
Letteratura:
- Ference BA, Ginsburg HN, Graham I, et al: Le lipoproteine a bassa densità causano la malattia cardiovascolare aterosclerotica. Prove di studi genetici, epidemiologici e clinici. Una dichiarazione di consenso del Gruppo di Consenso della Società Europea dell’Aterosclerosi. Eur Heart J 2017; 38: 2459-2472.
- Boekholdt SM, HovinghGK, Mora S, et al: Livelli molto bassi di lipoproteine aterogene e rischio di eventi cardiovascolari: una meta-analisi degli studi sulle statine. J Am Coll Cardiol 2014; 64: 485-494.
- www.amboss.com/de/wissen/Lipidsenker (ultimo accesso 24.02.2020)
- Mach F, Baigent C, Catapano AL, et al: Linee guida ESC/EAS 2019 per la gestione delle dislipidemie: modifica dei lipidi per ridurre il rischio cardiovascolare. Eur Heart J 2020; 41(1): 111-188.
CARDIOVASC 2020; 19(1): 20-21