Já é previsível que a biologia também se tornará mais importante na terapia do lúpus eritematoso sistémico (LES). Na Reunião Anual do American College of Rheumatology (ACR) 2021, foram apresentados dados que fornecem mais informações sobre a eficácia e interacções dos três agentes anifrolumab, belimumab e rituximab [1].
A terapia anti-interferão-α com anifrolumab para lúpus eritematoso sistémico já se encontra no mercado nos EUA. No final do ano passado, o Comité dos Medicamentos para Uso Humano (CHMP) da Agência Europeia de Medicamentos seguiu o exemplo e emitiu uma recomendação para aprovação.
O anifrolumabe destina-se a ser utilizado como terapia adicional ao tratamento padrão em doentes adultos com LES autoanticorpo activo moderado a grave. O anticorpo liga-se à subunidade 1 do receptor de interferão tipo 1 e bloqueia não só a actividade do interferão (IFN)-α mas também a de outros interferões como o IFN-β, IFN-ε e IFN-ω. Os dois estudos TULIP-1 e TULIP-2 [2,3], aleatorizados, duplo-cegos e controlados por placebo, fase 3, foram decisivos para a aprovação americana.
Anifrolumab antes da aprovação
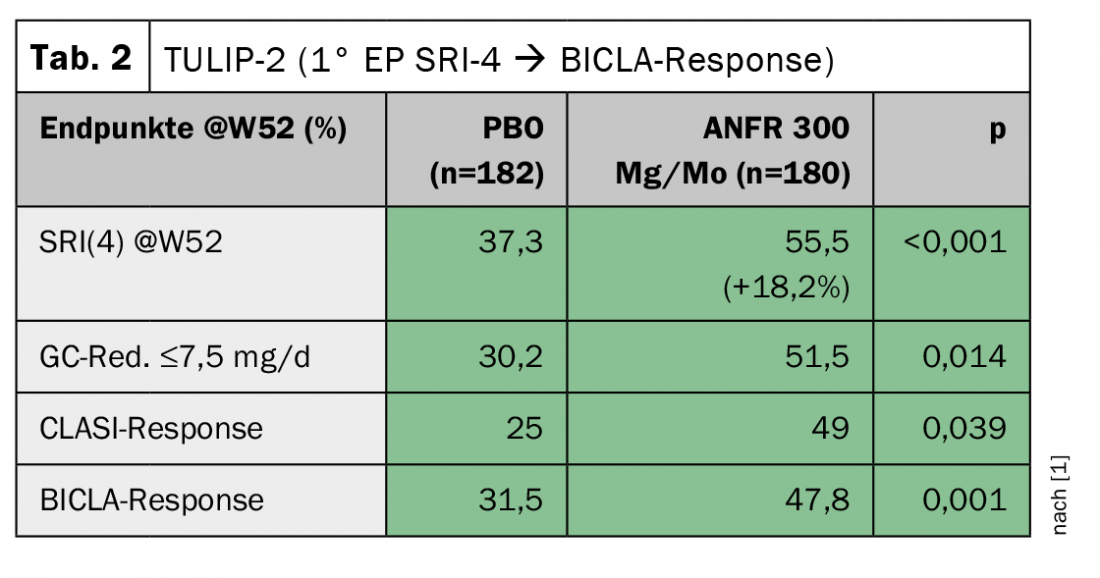
No TULIP-1, o índice de resposta SRI(4) foi escolhido como o parâmetro primário, como tem sido o caso em vários estudos lupus anteriores. Aqui, o anifrolumab mostrou até uma resposta ligeiramente pior em comparação com a terapia padrão (quadro 1) . A pontuação da pele (CLASI), no entanto, melhorou significativamente. A pontuação do BICLA, que não é diferente da do SRI(4), mostrou uma vez mais uma tendência para a melhoria. “Até hoje, não podemos explicar por que razão os resultados diferem tanto”, disse o Professor Dr Christof Specker, Evangelisches Krankenhaus, Kliniken Essen-Mitte (D). “Os autores do estudo abordaram então a FDA para mudar o ponto final primário no TULIP-2 da resposta SRI(4) para a resposta BICLA”. Apesar desta alteração retrospectiva, esta foi aceite pela FDA. O resultado foi de facto significativo, mas também se verificou que o interruptor não teria sido de todo necessário, porque o SRI(4) agora também mostrou uma clara melhoria. (Tab. 2). A diferença imensa de -4,2% vs. +18,2% em dois estudos realizados sob os mesmos critérios de inclusão e exclusão deveria ser motivo para analisar mais de perto esta questão, adverte o Prof. Specker. O sucesso do segundo estudo TULIP levou, no entanto, à aprovação americana da substância.
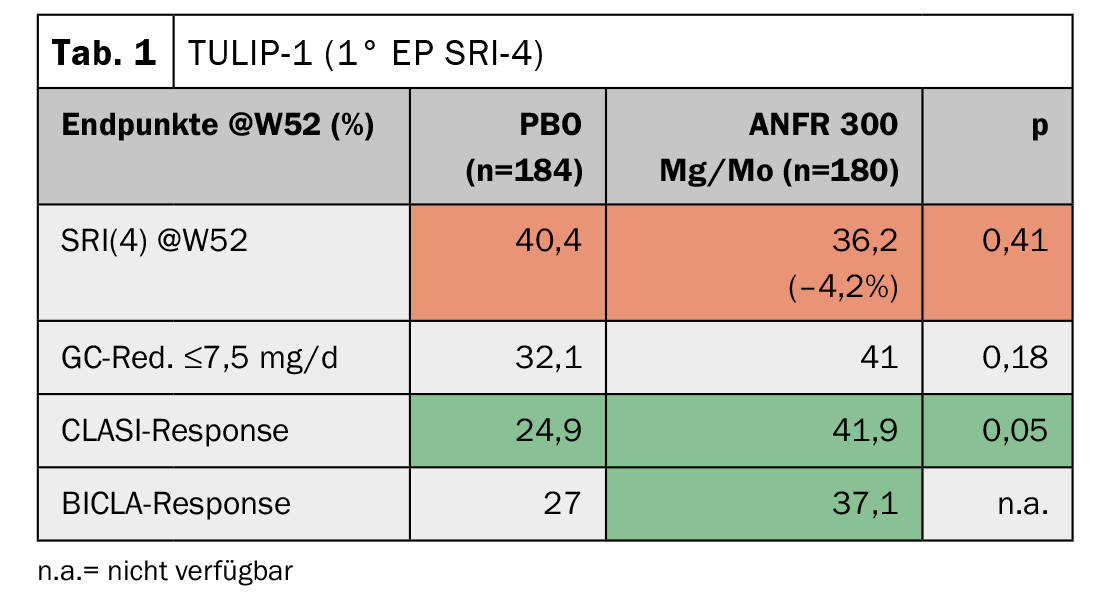
Como já indicado pela pontuação CLASI, os pacientes com envolvimento cutâneo parecem estar predestinados para a terapia. O ACR também examinou a resposta ao anifrolumab em subgrupos serológicos. A avaliação mostrou que os pacientes com baixo complemento pareciam responder melhor em comparação com os que não o faziam. No entanto, este era também o único subgrupo do tipo serológico onde uma diferença podia ser trabalhada, salientou o Prof. Specker. Além disso, a relevância clínica no contexto da vida real ainda não pode ser bem avaliada.
O perfil de segurança revelou-se favorável, como o demonstraram as avaliações tanto no ACR como anteriormente no EULAR. Apenas um aumento da taxa de efeitos zoster foi perceptível. O conselho do perito foi, portanto, de recomendar fortemente a vacina contra o herpes zoster aos pacientes que vão receber o anifrolumab no futuro.
|
COVID-19 e SLE Qual é a relação entre a doença de lúpus e a gravidade do curso da infecção pela covida 19? Uma avaliação de 1734 doentes com LES mostrou que o maior factor de risco para um curso COVID-19 grave era a elevada actividade da doença, seguida de insuficiência renal e doses de prednisona ≥5 mg/d [5]. No entanto, nenhuma terapia com lúpus também não é uma solução, porque aqueles doentes ainda têm o dobro do risco que aqueles com actividade estável e baixa de doença. Mais de 90% de todos os doentes com LES toleram bem a vacinação [7]. Quando ocorreram “erupções”, estas revelaram-se apenas breves, suaves e dificilmente distinguíveis das reacções normais de vacinação. O Prof. Specker conclui que os pacientes podem ser aconselhados a vacinar com a consciência limpa. |
Belimumab vs. rituximab
Segundo o Prof. Specker, rituximab (RTX) é ainda o biológico mais frequentemente utilizado para a nefrite do lúpus – belimumab (BEL), por outro lado, é a substância activa que também tem uma autorização de comercialização, recentemente também como terapia adicional para a nefrite do lúpus. O estudo BLISS-BELIEVE [4] apresentado no ACR como um resumo tardio comparado com belimumab e rituximab consecutivamente. 396 pacientes foram examinados para o efeito, mas apenas 292 acabaram por ser aleatorizados no ensaio e tratados. 92% dos participantes eram mulheres com uma idade média de 40,5 anos (+/- 12 anos). Em comparação com a linha de base, os pacientes tinham uma pontuação SLEDAI de 10,3.
Divididos em três grupos, BEL e RTX foram comparados ao efeito do placebo (PBO) e da terapia padrão (SOC). Os doentes com LES activos foram tratados durante 52 semanas:
- Grupo 1: BEL s.c. + PBO nas semanas 4 e 6 (n=72)
- Grupo 2: BEL s.c. + RTX nas semanas 4 e 6 (n=144)
- Grupo 3: BEL + SOC (n=76)
O tratamento foi seguido de uma fase de observação de 52 semanas. O ponto final primário foi uma pontuação de actividade SLEDAI-2K de ≤2, sem a utilização de outros imunossupressores e administração de cortisona de ≤5 mg na semana 52. As taxas de descontinuação foram relativamente altas, em cerca de 19% em todos os grupos. Não houve diferenças significativas no controlo de doenças para BEL/RTX vs BEL/PBO.
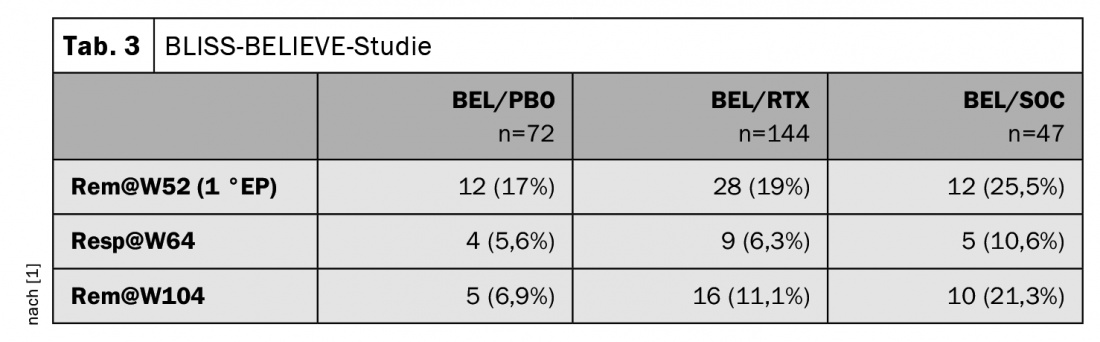
Não houve diferenças significativas no controlo de doenças para BEL/RTX vs BEL/PBO, contudo, não foi feita uma comparação de BEL/PBO vs BEL/SCO no âmbito do estudo. Isto surpreendeu o Prof. Specker, uma vez que havia diferenças claras entre os grupos BEL/PBO e BEL/RTX e o grupo BEL/SOC em termos de remissões e resposta: o tratamento padrão de cuidados foi consistente e claramente melhor (Tab. 3). No entanto, o número de casos não foi muito elevado, observou ele. No que diz respeito ao documento completo, o perito está, portanto, curioso para ver se as diferenças já atingiram significado.
Em termos de efeitos secundários, houve EAs ligeiramente mais graves sob BEL/RTX, que se manifestaram na sua maioria sob a forma de infecções. Contudo, a promoção de infecções através da administração de RTX é bem conhecida – especialmente na fase inicial do tratamento.
Fontes:
- Streamedup: Post ACR 2021, 09.12.2021.
- Furie R, et al: Lancet Rheumatology 2019; 1(4): e208-e219.
- Morand EF, et al: New England Journal of Medicine 2020; 382(3): 211-221.
- Aranow C, et al: ACR 2021 [#L 13]; Arthritis Rheumatol 2021; 73 (suppl 10).
- Ugarte-Gil M, et al: ACR 2021 [#0866]; Arthritis Rheumatol 2021; 73 (suppl 10).
- Petri M, et al: ACR 2021 [#0858].
- Barbhaiya M, et al: ACR 2021 [#0896].
InFo DOR & GERIATURA 2022; 4(1-2): 35-36
PRÁTICA DO GP 2022; 17(8): 39-40











