Numerosos estudos empíricos confirmam que existe uma relação causal entre níveis elevados de colesterol LDL e eventos cardíacos. O lema actual relativamente à redução do colesterol LDL é “quanto mais baixo, melhor”. Nas actuais directrizes sobre dislipidemia ESC/EAS, os valores alvo para certos grupos de alto risco foram corrigidos significativamente para baixo. Se a terapia com estatina não for suficiente, podem ser adicionados inibidores ezetimibe ou PCSK9.
As doenças cardiovasculares são a segunda causa de morte mais comum na Suíça. Níveis elevados de colesterol LDL (LDL-C, “colesterol lipoproteico de baixa densidade”) são um dos factores de risco mais importantes que podem ser influenciados, juntamente com a hipertensão. A hipercolesterolemia congénita está associada a um risco mais elevado do que a hipercolesterolemia adquirida mais tarde na vida [1]. Portanto, o termo “anos de colesterol LDL” foi introduzido em analogia com os “anos de embalagem” para fumadores. O objectivo do tratamento de redução de lipídios é reduzir ao máximo o risco de eventos cardiovasculares. Novos estudos mostram que quanto mais baixo o LDL-C, menor é o risco cardiovascular. Consequentemente, não existe um limite de concentração LDL-C mais baixo abaixo do qual o risco cardiovascular não diminua mais. Isto foi incorporado nas orientações revistas do ESC/EAS de 2019, com recomendações de peritos centradas nos doentes de alto risco [1]. O Prof. Dr. med. Franz R. Eberli, Médico Chefe de Cardiologia, Stadtspital Waid und Triemli, Zurique, deu uma visão actualizada dos pontos mais importantes.
ESC-SCORE para estratificação de risco
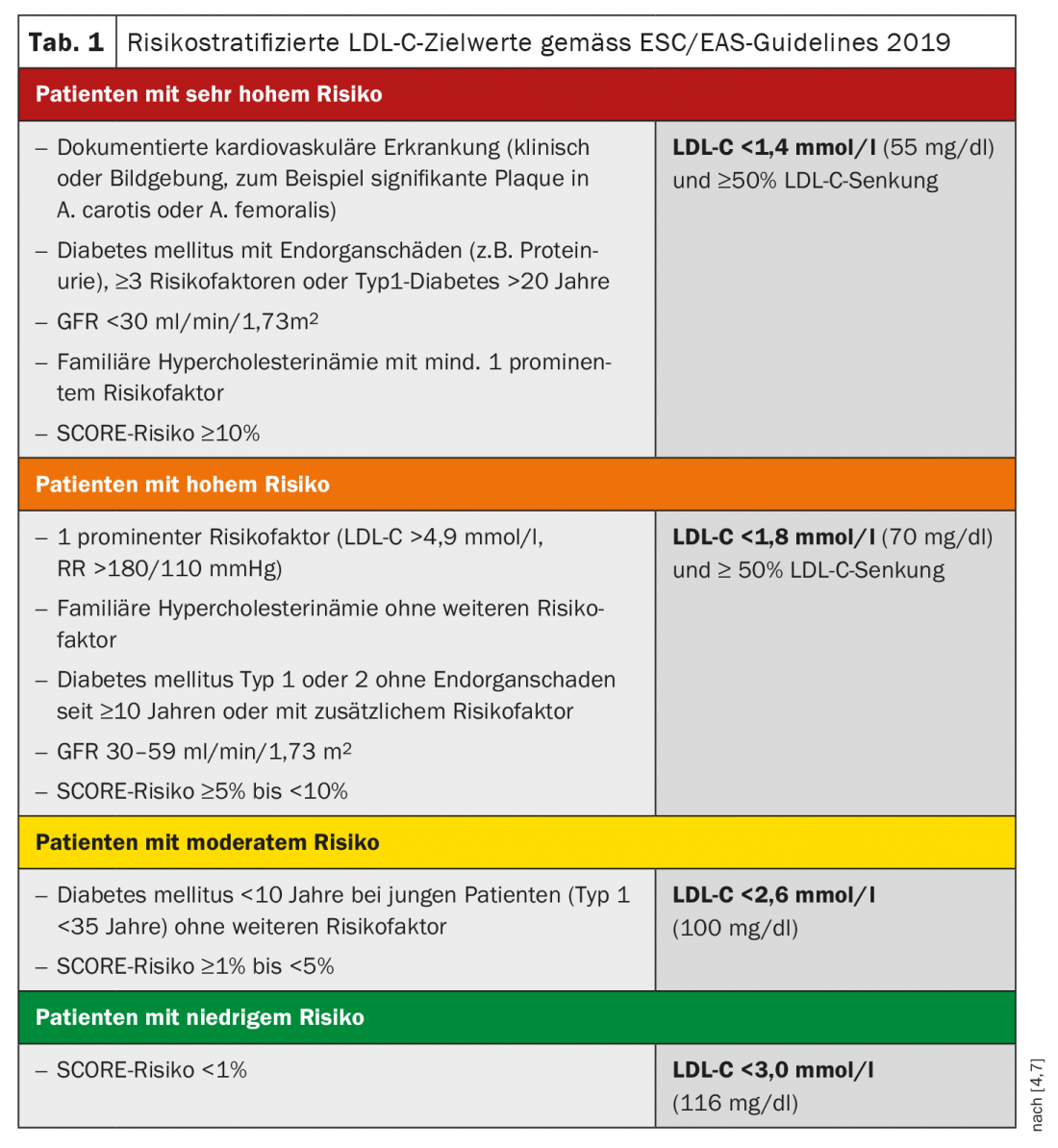
O ESC-SCORE (“systematic coronary risk estimation”) para estratificação do risco cardiovascular está disponível como uma ferramenta online e como uma tabela de pontos e dá o risco absoluto de 10 anos em percentagem para um evento aterosclerótico fatal (incluindo morte cardíaca súbita) [8 .9]. Os valores-alvo de colesterol LDL para doentes de risco muito elevado foram ajustados para <1,4 mmol/l e ≥50% de redução (separador. 1) [1]. Este objectivo de tratamento é muito provavelmente alcançado com os anticorpos ezetimibe ou anti-PCSK9 como um suplemento à terapia com estatina, como demonstram as provas científicas actuais. No entanto, as estatinas ainda têm um elevado valor para a gestão dos lípidos.
Os estatinas ainda são a primeira escolha
A terapia com estatina reduz a síntese de colesterol ao inibir a HMG-CoA reductase [10]. A intensidade da redução da LDL varia em função da estatina, da dosagem e da predisposição genética. Atorvastatina, rosuvastatina e pitavastatina são consideradas estatinas potentes. Todas as estatinas excepto a pravastatina, rosuvastatina e pitavastatina são metabolizadas hepaticamente através de enzimas da família do citocromo P450 [10]. Em caso de interacções medicamentosas ou contra-indicações, recomenda-se uma redução da dose ou a utilização de outra estatina. Na intolerância à estatina caracterizada pela miopatia, um ensaio terapêutico com pravastatina ou fluvastatina em doses baixas é útil.
A combinação com ezetimibe tem um benefício adicional baseado em provas
Ezetimibe inibe a absorção do colesterol através do intestino. Em estudos, o benefício adicional de ezetimibe combinado com a terapia com estatinas em comparação com a monoterapia com estatinas poderia ser comprovado em doentes de alto risco. Por exemplo, o ensaio IMPROVE-IT mostrou que a ezetimibe 10 mg/d para além da terapia com estatina 40 mg/d reduziu a taxa de eventos cardiovasculares mais do que a monoterapia com estatina em doentes com síndrome coronária aguda, sem aumentar a taxa de eventos adversos [2,3]. “Faz sentido que se não se atingir o valor-alvo com estatinas, acrescente ezetimibe”, resume o Prof. Eberli [4]. Isto aplica-se a pacientes que tiveram uma doença coronária clinicamente manifesta ou um acidente vascular cerebral. A combinação de estatina mais ezetimibe está geralmente associada não só a um benefício adicional para a redução dos lípidos, mas também a menos efeitos secundários do que um aumento adicional da dose de estatina. Com valores elevados de LDL-C (>3,9 mmol/l), recomenda-se que se trate principalmente com uma preparação combinada.
Anticorpo PCSK9 como uma opção alternativa de adição
Se o valor-alvo não puder ser alcançado com a terapia combinada ezetimibe mais estatinas, um anticorpo anti-PCSK9 deve ser considerado como um suplemento alternativo. Os inibidores PCSK9 são substâncias activas que levam à inibição da formação de receptores LDL no fígado. Contudo, as limitações do Gabinete Federal de Saúde Pública não permitem actualmente uma implementação 1:1 das recomendações ESC/EAS para a prescrição de inibidores PCSK9 na Suíça [1]. Para Evolocumab e Alirocumab, os custos só são cobertos pelo fundo de seguro de saúde se os seguintes valores de LDL-C não puderem ser alcançados durante pelo menos três meses com a dose máxima tolerada de uma terapia intensificada de LDL-C com pelo menos duas estatinas diferentes com ou sem ezetimibe (ou ezetimibe com ou sem outros agentes lipídicos em caso de intolerância às estatinas): na prevenção secundária após um evento cardiovascular isquémico clinicamente manifesto de origem aterosclerótica LDL-C >2,6 mmol/l. Para prevenção primária LDL-C >5.0 mmol/L em hipercolesterolemia familiar heterozigótica ou homozigótica;
LDL-C >4,5 mmol/L em adultos com hipercolesterolemia familiar heterozigótica grave com pelo menos um dos seguintes factores de risco adicionais: diabetes mellitus, lipoproteína (a) >50 mg/dL ou >120 nmol/L e hipertensão arterial marcada.
Que a evolocumab tem um benefício adicional em futuros eventos cardiovasculares, além da terapia padrão em pacientes com doença arterial coronária estável foi demonstrado no ensaio FOURIER [5]. E no ensaio ODYSSEY, o alirocumab, além da terapia com estatina máxima, levou a uma redução de 15% no ataque cardíaco, AVC, angina instável e morte cardiovascular. [6]. A redução do LDL-C pelos inibidores PCSK9 depende do nível de base, explica o Prof. Eberli. Quanto mais baixo o LDL-C puder ser baixado com estatinas, mais provável é que o valor-alvo possa ser alcançado com a adição de um inibidor PCSK9.
Fonte: FomF Medicina Geral e Interna
Literatura:
- Riesen WF, et al: Uma revisão anotada da AGLA. Novas directrizes para a dislipidemia ESC/EAS. Swiss Med Forum 2020; 20(0910): 140-148.
- Giugliano RP, et al. (IMPROVE-IT): Circulação 2018 (10); 137(15): 1571-1582.
- DGK: Intensificação da redução de lípidos com statina mais ezetimibe: quem mais beneficia, 29.07.2019, www.kardiologie.org
- Eberli FR: Lipidoterapia 2020. Prof. Dr. Franz R. Eberli, FOMF 23.-27.6.20.
- Sabatine MS, et al. (QUATRO): Evolocumab e Resultados Clínicos em Pacientes com Doença Cardiovascular. NEJM 2017; 376(18): 1713-1722.
- Lüscher TF, et al: Gestão moderna de lipídios. Cardiovasc Med 2020; 23:w02102. DOI: https://doi.org/10.4414/cvm.2020.02102
- Weingärtner O, et al: Comentário sobre as directrizes ESC/EAS (2019) sobre o diagnóstico e tratamento das dislipidemias. O Cardiologista 2020; 14: 256-266.
- EAPC: HeartScore, www.heartscore.org
- ESC: SCORE: Carta Europeia de Alto Risco, www.escardio.org/static_file/Escardio/Subspecialty/EACPR/Documents/score-charts.pdf
- Medix: Directriz: Hiperlipidemia, última revisão: 20/0720, www.medix.ch
HAUSARZT PRAXIS 2021; 16(2): 18-19 (publicado 19.2.21, antes da impressão).